بخش ژنتیک آزمایشگاه
در بخش ژنتیک بالینی، به تجزیه و تحلیل آزمایشگاهی DNA یا RNA برای کمک به تشخیص بیماری می پردازند.
آزمایش ژنتیک می تواند تشخیص قطعی برای بیماری را ارائه دهد و همچنین به پیش بینی احتمال ابتلا به یک بیماری خاص قبل از ظهور علائم کمک کند.
ژنتیک می تواند تشخیص دهد که آیا فردی که حامل ژن خاصی است می تواند این ژن را به فرزندانش منتقل کند یا خیر، و گاهی اوقات می تواند اطلاعاتی را در مورد اینکه آیا برخی از درمان ها قبل از شروع درمان بیمار موثر هستند یا خیر، بدهد. با این حال، برخی از مسائل در بخش ژنتیک وجود دارد که باید قبل از انجام هر آزمایشی با یک مشاور ژنتیک مشورت کرد.
آزمایش های ژنتیک
مواد آزمایش های ژنتیکی بر روی نمونههای مختلفی از جمله خون، ادرار، بزاق، بافتهای بدن، استخوان یا مو انجام میشود.
سلولهای این نمونهها جدا شده و DNA درون آنها استخراج و برای جهش یا تغییرات احتمالی بررسی میشود.
بررسی بخشهای کوچکی از DNA در یک ژن نیاز به آزمایشهای آزمایشگاهی تخصصی و خاص دارد. این کار برای مشخص کردن محل دقیق جهش ها انجام می شود. این بخش بر روی بررسی ژنهای یک فرد برای جستجوی جهش ژن مسئول یک بیماری خاص تمرکز میکند.
چهار دلیل اساسی که ماده ژنتیکی به دلایل بالینی آزمایش می شود شامل موارد زیر است:
۱. آزمایش های پیش از بروز علائم و آزمایش های پیش بینی کننده وجود یک ژن معیوب (ژن دارای جهش) که ممکن است سبب ایجاد بیماری شود.
۲. آزمایش ژنتیکی تشخیصی، بر روی یک فرد علامت دار با علائمی که به اندازه کافی نشان دهنده یک اختلال ژنتیکی است انجام می شود. این نوع آزمایش به پزشک وی در تشخیص کمک می کند.
3. غربالگری ناقلین (Carrier screening) ، شرایطی است که آزمایش مواد ژنتیکی به عنوان یک ابزار غربالگری برای ارزیابی اینکه آیا دو فردی که می خواهند بچه دار شوند، جهش ژنی مغلوب اتوزومال یا وابسته به X دارند یا نه، انجام می شود.
۴. آزمایش پیش از تولد، به آزمایش ژنتیکی جنین برای تعیین وجود یک بیماری ژنتیکی خاص اشاره دارد.
برای آزمایش DNA به منظور بررسی مشکلات پزشکی، برخی از انواع مواد سلولی مورد نیاز است.
این ماده میتواند از خون، ادرار، بزاق، بافتهای بدن، مغز استخوان، مو و غیره باشد. اگر آزمایش نیاز به RNA داشته باشد، می توان از همان مواد استفاده کرد.
پس از دریافت نمونه در آزمایشگاه، سلول ها از ماده ای که در آن قرار دارند جدا می شوند، و DNA موجود در هسته ها جدا و استخراج می شود.
DNA استخراجشده به روشهای مختلفی دستکاری میشود تامتخصص ژنتیک مولکولی ببیند چه چیزی ممکن است وجود نداشته باشد یا جهش یافته باشد، به گونهای که باعث بیماری شود. نمونه هایی از دستکاری های متداول DNA شامل تکثیر، توالی یابی یا روش خاصی به نام هیبریداسیون است.
دستکاری سنتی دیگر شامل برش DNA به قطعات کوچک با استفاده از آنزیم های خاص است.
بررسی این قطعات کوچک بسیار ساده تر از رشته های بلند DNA بریده نشده است و حاوی ژن های مورد نظر است.
بیماری های ژنتیکی خاص
بیماری های بسیاری است که عامل آن ها، تغییرات در DNA می باشد. این تغییرات می توانند هم ژنتیکی و هم خود به خودی رخ دهند. برخی از بیماری ها که علت ژنتیکی دارند شامل موارد زیر است:
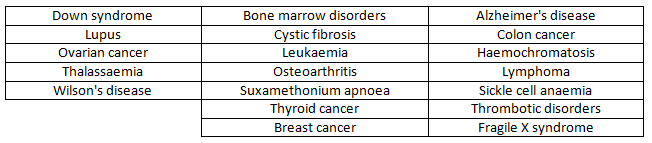
توجه داشته باشید که فقط برخی از بیماری های جدول بالا به شدت ژنتیکی هستند و تقریباً در همه موارد قابل آزمایش هستند، به عنوان مثال:
بیماری ویلسون، سندرم داون، فیبروز کیستیک و تالاسمی.
سایر موارد از جمله بیشتر سرطانها، بیماری آلزایمر، آرتروز و لوپوس ممکن است یک جزء ژنتیکی داشته باشند، اما بسیاری از عوامل از جمله ژنهای متعدد و عوامل محیطی در ایجاد آن دخیل هستند.
با این حال، در برخی سرطان ها آزمایش ژنتیکی ممکن است برای هدایت درمان مفید باشد.
برخی از آزمایش های مرتبط با این بیماری ها که در آزمایشگاه آرمین نیز قابل است، شامل موارد زیر است:

تنوع ژنتیکی و جهش ها
همه پلی مورفیسم ها و واریانت هایی از پروسه جهش نشات می گیرند.
تغییرات ژنتیکی گاهی اوقات در طول فرآیند طبیعی بدن یا تقسیم سلولی رخ می دهند.
اگر این نوع جهش در مراحل اولیه رشد اتفاق بیفتد به طوری که به تمام سلول هایی که از آن سلول جهش یافته رشد می کنند منتقل شود، می تواند باعث بیماری شود.
این نوع جهشها همچنین ممکن است باعث ایجاد سرطان شوند یا به آن کمک کنند، به خصوص زمانی که در سلولهای مغز استخوان که سلولهای سازنده خون را ایجاد میکنند، رخ دهند. تغییرات ژنتیکی دیگر می تواند در طول چرخه تقسیم سلولی که منجر به تولید تخمک و اسپرم می شود رخ دهد.
این جهش ها از والدین به فرزندان آن منتقل می شود و بنابراین اگر جهش ژنی به نوعی مضر باشد، کودک تحت تأثیر قرار می گیرد.
اگر جهش مغلوب باشد، کودک تحت تأثیر قرار نمیگیرد، اما آن ها جهش را به نیمی از فرزندان خود منتقل میکنند.
برخی از جهش ها منجر به بیماری می شوند، در حالی که برخی از جهش ها هیچ اثر قابل توجهی ندارند.
تغییرات ژنتیکی را می توان به دسته های مختلفی طبقه بندی کرد:
تغییرات ژنتیکی پایدار، تغییرات ژنتیکی ناپایدار، تغییرات ژنتیکی خاموش و انواع دیگر.
تغییرات ژنتیکی پایدار به دلیل تغییرات خاص در تک نوکلئوتیدها ایجاد می شود.
- جایگزینی، که در آن یک نوکلئوتید با نوکلئوتید دیگر جابه جا شده، که پلی مورفیسم های تک نوکلئوتیدی یا SNP نامیده می شود.
- حذف ها، که در آن یک تک نوکلئوتید گم می شود.
- اضافات، که در آن یک یا تعداد بیشتری نوکلئوتید داخل یک ژن می شوند.
تست برای محصولات بیان ژنتیکی
بسیاری از اختلالات ارثی به طور غیرمستقیم با بررسی ناهنجاریها در محصولات نهایی ژنتیکی (پروتئینها یا متابولیتها) که در اشکال یا مقادیر غیرطبیعی وجود دارند، شناسایی میشوند. بنابراین، به جای تشخیص مشکل در ژن، بسیاری از انواع دیگر تستهای آزمایشگاهی به دنبال ناهنجاریهایی در پروتئینهای مربوطه هستند، مانند عدم وجود آن ها یا وجود مقادیر غیرعادی مواد دیگر به دلیل نقص در پروتئین.
یک مثال از این مورد، شامل تست هایی است که برای غربالگری نوزادان تازه متولد شده به منظور بررسی تعدادی از اختلالات استفاده می شود.
به عوان مثال، نوازدان تازه متولد شده برای فنیل کتونوری (PKU)، که یک اختلال متابولیکی اتوزومال است که از جهش در ژن آنزیم تخریب فنیل آلانین ایجاد می شود، آزمایش می شوند.
در بخش ژنتیک، تست های مربوط به سرطان نیز انجام می شود.
سرطان نامی است که به مجموعه بیماری های اطلاق می شود که از تکثیر مهار نشده یاخته ها پدید می آیند.
علت دقیق این پدیده نامشخص است ولی احتمال دارد عوامل ژنتیکی یا مواردی که موجب اختلال در فعالیت سلول ها می شوند در هسته سلول اختلال وارد کنند، مانند مواد رادیواکتیو، مواد شیمیایی و سمی یا تابش بیش از حد اشعه هایی مانند نور آفتاب.

