|
|
|
نوشته شده توسط : پزشک و درمان
مغز، طناب نخاعی و عصبها در کنار یکدیگر، سیستم عصبی بدن انسان را تشکیل میدهند.
سیستم عصبی، تمامی عملکردهای بدن را تحت کنترل دارد.
زمانی که سیستم عصبی بدن دچار مشکلی میشود ممکن است شما در حرکت دادن اعضای بدن، صحبت کردن، بلعیدن غذا، نفس کشیدن، یادگیری یا بسیاری دیگر از عملکردهای بدن خود دچار مشکل شوید.
همچنین ممکن است حافظه، حس لامسه یا خلق و خوی شما دچار اختلال شود.
بیشتر از ۶۰۰ نوع بیماری عصبی مختلف وجود دارد.
درمان اختلالات
برخی از بیماریهای عصبی با درمان مناسب و به موقع و انجام توانبخشیهای لازم، بهبود پیدا کرده و بیمار نیز نتایج خوبی بعد از درمان میگیرد
اما برخی دیگر نتایج درمانی چندان امیدوارکنندهای به دنبال ندارند.
در این موارد به جای آنکه روی غیر قابل درمان بودن بیماری تاکید شود، سعی میشود سبک زندگی بیمار به نحوی تغییر داده شود و
درمانهای توانبخشی انجام شود تا بیمار بتواند با ناتوانی یا مشکل خود بسیار راحتتر کنار بیاید و زندگی آسودهتری داشته باشد.
ارزیابی و تشخیص بیماریهای سیستم عصبی میتواند بسیار پیچیده باشد.
بسیاری از علائم ناشی از این بیماریها مشابه هستند و مجموعههای مختلفی از این علائم مشابه برای هر یک از بیماریهای مختلف بروز میکند.
متخصصین اعصاب که بیماریهای سیستم عصبی را درمان میکنند ممکن است مجبور باشد زمان زیادی را صرف کنند تا بتوانند تشخیص صحیحی از بیماری داشته باشند.
در بسیاری از موارد لازم است که پزشک آزمایشات مختلفی را تجویز کند تا احتمال ابتلا به بیماریهای دیگر را بررسی کند و در انتها به تشخیصی که بیش از همه محتمل است برسد.
متخصصین مغز و اعصاب میتوانند خدمات تشخیصی و درمانی کامل و همهجانبهای را برای اغلب بیماریها و اختلالات شایع سیستم عصبی بدن انسان ارائه دهند.
جهت دریافت نوبت مشاوره توسط متخصص مغز و اعصاب و یا رزرو وقت با ما تماس بگیرید.
سیستم عصبی چیست؟
سیستم عصبی بدن انسان یک سیستم بسیار پیچیده و پیشرفته است که فعالیتهای بدن را تنظیم کرده و هدایت میکند و
بین اعضای مختلف بدن هماهنگی ایجاد میکند.
سیستم عصبی بدن از دو بخش اصلی تشکیل شده است:
سیستم اعصاب مرکزی و سیستم اعصاب محیطی. به جز مغز و طناب نخاعی، سایر ارگانهای بسیار مؤثر در سیستم عصبی عبارتاند از:
- چشمها
- گوشها
- اعضای حسی که در چشایی نقش دارند.
- اعضای حسی که در بویایی نقش دارند.
- گیرندههای حسی که در پوست، مفاصل، عضلات و دیگر قسمتهای بدن قرار دارند.
انواع بیماریهای سیستم عصبی
برای آن که بتوان دستهبندی مناسب و رضایتبخشی از بیماریهای سیستم عصبی ارائه نمود،
این دستهبندی نهتنها باید شامل نوع آسیب و واکنش بدن باشد بلکه باید محل بروز این آسیب را نیز شامل شود.
نوع آسیب میتواند مادرزادی، عفونی، تروما، نئوپلاسم، اختلال عروقی، فرسایشی، متابولیسمی، مسمومیت یا کمبود ویتامین و مواد معدنی باشد.
محل بروز این آسیبها نیز میتواند در هر جایی از سیستم عصبی مانند مننژ، اعصاب محیطی، غشای خاکستری یا سفید نخاعی، مخ یا مخچه باشد.
البته عوامل مختلف دیگری مانند سن و جنسیت بیمار نیز میتوانند در این دستهبندی دخیل باشند.
درمان اختلالات
در مواردی، سلولهای عصبی بر اثر عاملی مانند عفونت به صورت مستقیم آسیب میبینند
اما در اغلب موارد، آسیب سلولی به صورت غیر مستقیم بر اثر بیماریهای عروقی یا متابولیسمی است که بر ارگانهای اصلی بدن مانند قلب، کلیه، ریهها یا کبد اثر میگذارند. اختلالات سیستم عصبی بدن انسان میتوانند بر اثر بیماریهای زیر باشد:
- بیماریهای عروقی مانند سکته مغزی، سکته ایسکمیک گذرا، خونریزی زیر عنکبوتیه و خونریزی در غشای مغزی.
- عفونت مانند مننژیت، انسفالیت، پولیو و عفونت در فضای اپیدورال اطراف طناب نخاعی.
- اختلالات ساختاری مانند ضربه مغزی، ضایعات نخاعی، فلج بل، اسپوندیلوز گردن، سندرم تونل کارپال،
- تومور مغزی یا طناب نخاعی، نوروپاتی اعصاب محیطی و سندرم گیلن باره (Guillain-Barré).
- اختلالات عملکردی مانند سردرد، صرع، سرگیجه و درد عصبی
- بیماریهای فرسایشی مانند بیماری پارکینسون، ام اس، بیماری ALS،هانتینگتون و آلزایمر
علائم
مواردی که در ادامه آمدهاند، شایعترین علائمی هستند که به دنبال اغلب بیماریهای سیستم عصبی بدن انسان بروز میکنند.
البته هر یک از بیماران ممکن است به علائم متفاوتی دچار شوند. برخی از شایعترین ابن علائم عبارتاند از:
- سردرد ناگهانی و گذرا یا مداوم
- سردردی که تغییر حالت میدهد و با سردردهای دیگر فرق دارد.
- احساس گزگز و مورمور شدن بدن یا از دست دادن حس لامسه
- ضعف عضلانی یا از دست دادن قدرت عضلانی
- از دست دادن ناگهانی بینایی یا دوبینی
- اختلال در تواناییهای ذهنی
- از دست دادن تعادل بدن
- از دست دادن حافظه
- خشک شدن عضلات و مشکل در حرکت
- تشنج و لرزش بدن
- درد کمر که تا پاها، انگشتان یا دیگر قسمتهای بدن منتشر میشود.
- تحلیل رفتن عضلات بدن و اختلالات گفتاری
این علائم تنها مختص بیماریها و اختلالات سیستم عصبی نیستند و میتوانند نشاندهندهی بیماریهای دیگر نیز باشند.
همیشه برای تشخیص صحیح لازم است به پزشک متخصص مراجعه کنید.
تشخیص
مهمترین تستهای تشخیصی برای تشخیص بیماریهای سیستم عصبی عبارتاند از:
سی تی اسکن
در این روش از ترکیب تصویر اشعه ایکس و تکنولوژی کامپیوتری برای تولید تصاویری افقی یا سطح مقطعی از بدن استفاده میشود.
تصاویر سی تی اسکن دارای جزئیات دقیقی هستند و میتوانند بافت استخوان، ماهیچه، چربی و ارگانهای بدن را نشان بدهند.
نوار مغزی (EEG)
در این تست، فعالیت الکتریکی مغز توسط الکترودهایی که به سر چسبانده میشوند، ارزیابی میشود.
اسکن ام آر آی (MRI)
اسکن ام آر آی یکی از روشهای عکسبرداری است که در آن از آهنرباهای بزرگ،
امواج رادیوفرکوئنسی و تکنولوژی کامپیوتری برای تولید تصاویر دقیق از ساختارها و ارگانهای بدن استفاده میشود.
درمان اختلالات
تستهای تشخیصی عملکرد الکتریکی (الکترودیاگنوزیس)
این تستها شامل نوار عصب و عضله و تست هدایت عصبی میشود. در این تستها، اختلالات عضلانی و نورونهای حرکتی تشخیص داده شده و ارزیابی میشوند. برای انجام این کار، تعدادی الکترود روی پوست روی عضله قرار داده میشوند (یا درون عضله قرار میگیرند) و سپس فعالیت الکتریکی و واکنش ماهیچه ثبت میشود.
اسکن پت یا توموگرافی انتشار پوزیترون (PET)
این اسکن با استفاده از تکنولوژی کامپیوتری انجام میشود و تصاویری از فعالیت مغزی به دست میدهد.
در این تست، گلوکزی که با ماده رادیواکتیو علامتگذاری شده است به بدن بیمار تزریق میشود و سپس میزان حضور این گلوکز در مغز اندازهگیری میشود.
آنژیوگرافی
در آنژیوگرافی از رگهایی به سمت مغز میروند یا از مغز میآیند، اسکن تصویری تهیه میشود.
آزمایش مایع مغزی نخاعی
در این تست از مایع مغزی نخاعی که در ستون فقرات قرار دارد، نمونهگیری میشود و این مایع تحت آزمایش قرار میگیرد.
اولتراسوند (همان سونوگرافی)
در این تست از امواج صوتی با فرکانس بالا برای تولید تصاویری از رگهای خونی، بافتها و ارگانها استفاده میشود.
از تصاویر سونوگرافی معمولاً برای بررسی عملکرد ارگانهای داخلی بدن و جریان خون در شریانهای مختلف استفاده میشود.
نوروسونوگرافی
در این روش از امواج صوتی با فرکانس بسیار بالایی استفاده میشود که به پزشک این امکان را میدهد که سیستم عصبی از جمله مغز، طناب نخاعی و دیگر ساختارهای عصبی را بررسی کند.
درمان
روشهای درمانی بسیار زیادی برای درمان انواع بیماریهای سیستم عصبی بدن انسان وجود دارد، از جراحی گرفته است تا توانبخشی، فیزیوتراپی و تجویز دارو.
دارودرمانی
این موضوع کاملاً قابلدرک است که بیماران با دانستن این موضوع که به بیماری عصبی مبتلا هستند، وحشتزده میشوند.
اما بیماران باید بدانند که بسیاری از بیماریها و علائم آن با دارودرمانی قابلکنترل هستند. این داروها به بیمار کمک میکنند که بهتر بتواند بیماری خود را کنترل کنند، علائم خود را بهبود دهند و سطح کیفی زندگی خود را بالا ببرند.
نوع دارویی که برای درمان بیمار تجویز میشود به نوع بیماری او بستگی دارد.
برخی از داروهای پرکاربرد در درمان اختلالات سیستم عصبی عبارتاند از داروهای کورتیکاستروئید که اغلب برای درمان بیماری ام اس تجویز میشوند.
درمان اختلالات
این داروها میتوانند به کاهش التهاب در بدن کمک کنند.
داروهای مؤثر بر دوپامین مانند لوودوپا نیز معمولاً برای درمان بیماریهایی مانند پارکینسون تجویز میشوند تا خشکی بدن و لرزش را کمتر کنند.
بهبودی
جدای از مسئلهی درمان بیماری، گاهی توانبخشی به بیمار پس از دورهی درمانی نیز اهمیت بسیاری دارد و بیمار برای به دست آوردن دوبارهی عملکردهای بدن خود لازم است که دورههای توانبخشی را طی کند.
همینقدر که بیمار برای گذراندن دوره توانبخشی به مراکز توانبخشی معرفی میشود، خود یک نشانهی امیدوارکننده است چراکه در صورتی که شانس بهبودی برای بیمار نباشد،
به مراکز توانبخشی معرفی نمیشود.
توانبخشی برای بهبود بیماریها و اختلالات عصبی عبارت است از:
- ایجاد تغییراتی در سبک زندگی برای پیشگیری یا کم کردن عوارض و تأثیرات بیماری
- انجام فیزیوتراپی برای کنترل برخی از علائم و بازیابی عملکردهای حرکتی بدن
- کنترل درد (چرا که برخی اختلالات ایجاد شده در بدن با درد زیادی همراه هستند)
:: برچسبها:
شیوه ,
درمان ,
اختلالات ,
بیماریهای ,
مغز ,
اعصاب ,
:: بازدید از این مطلب : 81
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
خونریزی مغزی یکی از موارد شایع در تصادفات است که به دلیل وارد شدن جراحت به سر ایجاد میشود.
خونریزی مغزی چیست؟
خونریزی مغزی به تجمع خون در درون جمجمه گفته میشود. معمولا پاره شدن یک سرخرگ در درون مغز یا ضربه ناشی از تصادفات یا افتادن بیمار باعث خونریزی در مغز میشود و خون درون بافت مغز یا جمجمه جمع میشود.
اگرچه برخی از جراحاتی که به سر وارد میشود مانند مواردی که باعث کاهش هوشیاری میشود خفیف است، خون ریزی مغزی زندگی بیمار را تهدید میکند. خونریزی در مغز باید فورا درمان شود. گاهی انجام عمل جراحی برای خارج کردن خون از جمجمه ضرروی است و درمان آن به محل خونریزی و میزان آسیب بستگی دارد.
آیا خونریزی مغزی باعث مرگ میشود؟
خونریزی مغزی زندگی بیمار را تهدید میکند؛ بنابراین بیمار باید به نورولوژیست (متخصص مغز و اعصاب) مراجعه کند یا فورا به بخش اورژانس منتقل شود. پزشک میتواند براساس علائم بیمار، آن بخش از مغز که دچار خونریزی شده است را تشخیص دهد.
درمان خونریزی در مغز به محل خونریزی، علت خونریزی و وسعت آن بستگی دارد. گاهی برای کاهش تورم و پیشگیری از خونریزی انجام عمل جراحی ضروری است.
همچنین پزشک برخی از داروهای خاص را تجویز میکند که شامل مسکن، کورتیکواستروئید، داروهای ادرارآور برای کاهش تورم و داروهای ضدتشنج برای کنترل تشنج است.
انواع خونریزی مغزی
انواع خونریزی های مغزی به سه دسته تقسیم میشود:
- خونریزی ساب دورال
- خونریزی اپیدورال
- خونریزی داخل مغز
خونریزی مغزی و لخته شدن خون در سر
خونریزی ساب دورال
خونریزی ساب دورال هنگامی رخ میدهد که رگهای خونی، معمولا سیاهرگها، بین مغز و سه لایه غشای پوشاننده مغز پاره شوند. نشت خون باعث خونریزی و ایجاد فشار بر بافت مغز میشود. افزایش میزان خونریزی میتواند باعث کاهش تدریجی هوشیاری و مرگ بیمار شود.
خونریزی اپیدورال مغزی
خونریزی اپیدورال زمانی رخ میدهد که یک رگ خونی، معمولا سرخرگ، بین سطح خارجی غشای پوشاننده مغز و جمجمه پاره شود. سپس خون بین این دو لایه نشت میکند و تودهای را تشکیل میدهد که باعث فشار بر بافت مغز میشود.
خونریزی مغزی در اثر تصادف معمولا از نوع خونریزی اپی دورال است.
تعدادی از افرادی که دچار خونریزی اپیدورال میشوند، هوشیاری خود را از دست نمیدهند؛ اما اکثر افراد از لحظه ضربه دچار خواب آلودگی میشوند یا به کما میروند. درصورتیکه درمان مناسبی برای خونریزی اپی دورال که بر سرخرگ تاثیر گذاشته است صورت نگیرد، منجر به مرگ بیمار میشود.
خونریزی داخل مغز
خونریزی داخل مغز زمانی رخ میدهد که خون داخل بافت مغز جمع شود. برخی از بیماریها نیز میتوانند باعث نشت خون به درون مغز شده و منجر به خونریزی داخلی مغز شوند.
ازجمله عوامل خونریزی در داخل مغز میتوان به موارد زیر اشاره کرد:
- ضربه به سر
- پارگی آنوریسم
- بد شکلی عروق
- فشارخون بالا
- تومور مغزی
لخته خون در سر
علت خونریزی مغزی چیست؟
شایعترین دلیل خونریزی مغزی ضربه به سر است که معمولا به تصادف با موتور یا دوچرخه مربوط است. علاوه بر این افتادن از ارتفاع، آسیبهای ناشی از ورزش و آسیبهایی ناشی از نزاع و دعوا است نیز منجر به خونری زی مغزی میشوند.
اگر بیمار مسن باشد بهویژه اگر از داروهای ضد انعقاد خون یا داروهای ضد پلاکت خون استفاده کند، مانند آسیپرین؛ حتی ضربهی خفیف به سر میتواند باعث خونریزی شود.
توجه به این نکته ضرروری است که افرادی که حتی زخمهای باز، کبودی و سایر آسیبهای قابل مشاهده نداشته باشند نیز ممکن است دچار خونریزی در مغز شده باشند.
علائم خونریزی مغزی و لخته خون در سر
برخی از بیماران پس از ضربه به سر، علائم و نشانه های خونریزی مغزی را نشان میدهند. اما گاهی ممکن است این علائم پس از چند هفته یا زمانی طولانیتر بروز کنند.
پس از ضربه به سر ممکن است حال عمومی بیمار خوب باشد. اما با گذشت زمان، فشار وارده بر مغز بیمار افزایش مییابد و باعث بروز همه علائم زیر یا برخی از آنها میشود:
- افزایش سردرد
- استفراغ
- خوابآلودگی و از دست دادن تدریجی هوشیاری
- سرگیجه و چرخیدن اتاق دور سر
- احساس گیجی
- برابر نبودن اندازهی مردمکها
- مشکل در صحبت کردن
با افزایش تجمع خون در مغز بیمار یا فضای بین مغز و جمجمه، سایر علائم و نشانهها بروز میکنند. این علائم عبارتند از:
- بیحالی
- تشنج
- از دستدادن هوشیاری
تشخیص خونریزی مغزی چگونه است؟
تشخیص خونریزی در مغز میتواند برای پزشک دشوار باشد؛ زیرا افرادی که دچار ضربه به سر میشوند معمولا خوب بهنظر میرسند. با اینحال، پزشکان فرض را بر این میگذارند که پس از ضربه به سر، خون ریزی مغزی رخ داده است و بر این اساس اقدامات لازم را انجام میدهند.
اگر بیمار بهتدریج هوشیاری خود را از دستدهد فرض بر این است که دچار خونریزی مغزی شده است مگر آنکه خلافش ثابت شود. عکسبرداری، بهترین روش برای تعیین محل و اندازه خونریزی است.
تشخیص خونریزی و لخته خون در مغز
روشهای شتخیص خونریزی مغزی شامل موارد زیر است:
- سیتی اسکن
- ام آر آی
- آنژیوگرافی
سیتی اسکن
در این روش از اشعه ایکس که به یک کامپیوتر متصل است برای عکسبرداری دقیق از مغز بیمار استفاده میشود. بیمار روی یک میز متحرک دراز میکشد و به درون حفرهای که شبیه دونات است هدایت میشود. سیتی اسکن، متداولترین روش برای تشخیص خونریزی داخل مغز است.
ام آر آی
تصویربرداری به کمک ام آر آی با استفاده از امواج رادیویی و امواج مغناطیسی انجام میشود. در هنگام تصویربرداری از مغز، بیمار روی یک میز متحرک دراز میکشد و بهسمت یک محفظه سربسته هدایت میشود. معمولا بیشتر از سی تی اسکن برای تشخیص خونریزی مغزی استفاده میشود؛ زیرا تصویربرداری به کمک ام آر آی زمانبر است و دستگاه ام آر آی در همه اماکن وجود ندارد.
آنژیوگرافی
اگر پزشک درخصوص تجمع خون در یکی از رگهای مغز یا سایر مشکلات مربوط به رگهای خونی نگران باشد، انجام آنژیوگرافی برای ارائه اطلاعات مدنظر ضروری خواهد بود. در این روش از اشعه ایکس برای تصویربرداری از جریان خون در رگهای خونی مغز استفاده میشود.
نحوه درمان خونریزی مغزی و لخته شدن خون در سر
درصورتیکه اندازه خونریزی کوچک باشد و هیچگونه علامت و نشانهای نداشته باشد، نیازی به برطرف کردن آنها نیست. اما از آنجایی که طی چند روز یا چند هفته بعد از ضربه، علائم نمایان و یا بدتر میشوند، باید بیمار به لحاظ تغییرات نورولوژیکی تحتنظر باشد و فشار داخلی مغز او سنجیده شود و سی تی اسکن سر برای او تکرارشود.
در صورت درمان خونریزی مغزی با دارو اگر به بیمار داروهای رقیقکنندهی خون، مانند وارفارین، داده شود، باید برای تغییر تاثیرات دارو و کاهش ریسک خونریزی بیشتر او را تحت نظر قرار داد. دادن پلاسمای تازه منجمد و ویتامین k به بیمار از گزینههایی است که پزشک از آن بهره میگیرد.
جراحی خونریزی مغزی
گاهی برای درمان خونریزی مغزی انجام عمل جراحی ضروری است. عمل جراحی به نوع خونریزی بیمار بستگی دارد. گزینههای موجود برای جراحی بیمار به شرح زیر میباشند:
- تخلیه مایعات
- برداشتن جمجمه
عمل جراحی خون ریزی مغزی
تخلیه مایعات
اگر خون در یک نقطه متمرکز باشد و کمی لخته شده باشد، پزشک با ایجاد یک حفره در جمجمه بیمار و با استفاده از ساکشن اقدام به تخلیه خون و مایعات میکند.
برداشتن جمجمه
درصورتیکه اندازه خونریزی زیاد باشد، پزشک مجبور است برای تخلیه خون، قسمتی از جمجمه بیمار را باز کند.
روند بهبود خونریزی مغزی و درمان لخته خون در سر
دوران بهبود در خونریزی مغزی طولانی است و ممکن است بیمار بهطور کامل بهبود نیابد. بیشترین درمان برای بهبود این بیماران (پس از ضربه) سه ماه است و معمولا پس از آن روند بهبود بیمار کمتر میشود.
اگر پس از درمان، مشکلات نورولوژیکی بیمار ادامه داشته باشد ممکن است درمان فیزیکی ضرورت یابد.
مراقبتهای بعد از خونریزی مغزی که بیمار باید برای کمک به بهبود سریع خود رعایت کند شامل موارد زیر است:
- در طی ساعات شب خواب کافی داشته باشد و درطول روز هرگاه احساس خستگی کرد استراحت کند.
- هرگاه احساس کرد که قویتر شده است فعالیتهای خود را از سربگیرد.
- تا زمانی که پزشک اجازه نداده است در فعالیتهای ورزشی شرکت نکند.
- قبل از شروع فعالیتهای ورزشی، دوچرخهسواری، رانندگی یا فعالیتهای سنگین با پزشک مشورت کند. به علت آسیب دیدن سر، عکسالعمل بیمار کند میشود.
- قبل از مصرف دارو به پزشک با پزشک مشورت کنید.
- مواردی که در بهخاطر آوردن آنها مشکل دارد را یادداشت کند.
- قبل از تصمیمگیریهای مهم با فردی که به او اعتماد دارد، مشورت کند.
پیشگیری از خونریزی مغزی
برای پیشگیری از خونریزی مغزی یا کاهش جراحت سر موارد زیر را رعایت کنید:
- استفاده از کلاه ایمنی
- استفاده از کمربند ایمنی
- از کودکان خود محافظت کنید
استفاده از کلا ایمنی
از کلاه ایمنی استفاده کنید و مطمئن شوید کودکان نیز کلاه ایمنی دارند. هنگام انجام فعالیتهای ورزشی، دوچرخهسواری، موتورسواری، اسکی، اسبسواری، اسکیت، اسکی روی یخ، اسکی روی برف یا هرگونه فعالیتی که باعث آسیب به سر میشود از کلاه ایمنی استفادکنید.
استفاده از کمربند ایمنی
هنگام رانندگی کمربند ایمنی خود را ببندید و مطمئن شوید که کودکان نیز کمربند خود را بستهاند.
مراقب کودکان باشید
از صندلیهای خودرو که برای کودکان طراحیشدهاند استفادهکنید. برای پلهها، حفاظ نصب کنید. از پدهای مخصوص برای لبه میز استفاده کنید تا در صورت برخورد سر کودک با لبه میز مشکل حادی ایجاد نشود.
مبلمان و وسایل سنگین را به دیوار بچسبانید تا از کجشدن آنها و افتادن کودکان جلوگیریشود. به کودکان اجازه ندهید از اجسام سنگین و فاقد ایمنی بالا بروند.
:: برچسبها:
خونریزی ,
مغزی ,
لخته خون ,
سر ,
:: بازدید از این مطلب : 84
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
آنژیوگرافی مغز یک روش مناسب برای تشخیصی و درمان مشکلات عروق مغز است. از آنژیوگرافی مغز برای بررسی عروق خونی مغز و تشخیص بیماریهای مربوط به آن استفاده میشود.
عمل آنژیوپلاستی عروق مغز یا آنژیوپلاستی کاروتید چیست؟
آنژیوپلاستی کاروتید روشی است که در آن رگهای مسدود شده مغز باز میشوند تا از بروز سکته مغزی جلوگیری شود. رگهای کاروتید در هر دو طرف گردن و دو طرف مغز قرار دارند و اصلیترین رگهایی هستند که به مغز خونرسانی میکنند. در این روش یک بالون کوچک به صورت موقتی وارد رگ میشود و سپس در محل بروز انسداد، این بالون باد میشود تا دیواره رگ را گشاد کند.
در روش آنژیوپلاستی کاروتیدی معمولا از یک سیم پیچ کوچک به نام استنت نیز استفاده میشود که در رگ قرار داده میشود تا رگ را باز نگه دارد و خطر تنگ شدن و مسدود شدن مجدد رگ را کاهش دهد.
آنژیوپلاستی کاروتیدی یا استنت گذاری عروق کاروتید در مواردی انجام میشود که جراحی باز کاروتید روش مناسبی برای بیمار نباشد یا خطر زیادی به همراه داشته باشد.
آنژیوپلاستی مغز
انجام آنژیوپلاستی کاروتیدی و استنت گذاری برای اغلب بیماران موجب باز شدن رگ و افزایش جریان خون در رگی میشود که قبلا مسدود بوده است و در نتیجه خطر بروز سکته مغزی یا علائم پس از سکته مغزی را کاهش میدهد.
انجام آنژیوپلاستی کاروتیدی و استنتگذاری برای تمامی بیماران روش مناسبی نیست. پزشک مغز و اعصاب باید وضعیت بیمار را ارزیابی کند و تصمیم بگیرد که مزایای انجام این عمل از خطرات احتمالی آن بیشتر هستند یا نه.
انجام آنژیوپلاستی مغزی عملی جدید و نوبنیان است و بنابراین تاثیرات بلندمدت آن هنوز مشخص نیست و نیاز به تحقیقات بیشتری در این زمینه هست. شما میتوانید در مورد نتایج احتمالی و وضعیت خود بعد از انجام آنژیوپلاستی از متخصص مغز و اعصاب سوال کنید و در مورد انجام این عمل از او مشورت بخواهید.
دلایل انجام آنژیوپلاستی مغز چیست؟
آنژیوپلاستی مغز یا استنت گذاری مغز در موارد زیر میتواند روش مناسبی برای درمان یا پیشگیری از سکته مغزی باشد:
- بیمار دارای رگ کاروتید با بیش از ۷۰ درصد گرفتگی باشد.
- بیمار سابقه سکته مغزی را داشته باشد.
- بیمار علائم مشابه با سکته را داشته باشد و برای انجام جراحی باز، سلامت کافی را ندارد.
- بیمار قبلا جراحی کاروتید را انجام داده و حالا مجددا رگ او دچار انسداد و تنگی شده است.
- دسترسی به محل گرفتگی شریان با انجام جراحی باز بسیار مشکل است.
در برخی از موارد، برای برداشتن پلاکهای جمع شده در شریان که شریان را تنگ کرده است، انجام جراحی باز تجویز میشود. اما در موارد دیگر، انجام آنژیوپلاستی و استنت گذاری گزینه بهتری است.
اقدامات قبل از عمل آنژیوپلاستی رگهای مغزی
قبل از انجام آنژیوپلاستی، پزشک سوابق پزشکی بیمار را بررسی کرده و او را معاینه فیزیکی میکند. همچنین لازم است که بیمار یکی یا تعداد بیشتری از آزمایشات زیر را قبل از آنژیوپلاستی مغزی و استنت گذاری کاروتید مغز انجام دهد:
- اولتراسوند (سونوگرافی)
- آنژیوگرافی رزونانس مغناطیسی
- آنژیوگرافی کاروتید
اقدامات قبل از آنژیوگرافی مغز
اولتراسوند (سونوگرافی)
یک دستگاه که امواج صوتی تولید میکند از روی محل شریان کاروتید عبور میکند و تصاویر شریان روی مانتور نشان داده میشوند.
آنژیوگرافی رزونانس مغناطیسی
در این تست یا با استفاده از امواج رادیوفرکوئنسی یا با استفاده از اشعه ایکس و ماده کنتراست رنگی، تصاویر بسیار دقیقی از شریان تولید میشود.
آنژیوگرافی کاروتید
در این تست، یک ماده کنتراست رنگی در رگ تزریق میشود تا بتوان شریان را به خوبی ارزیابی کرد.
پزشک به بیمار توضیح میدهد که قبل از انجام آنژیوپلاستی چه چیزهایی را میتواند یا نمیتواند بخورد یا بنوشد. در صورتی که بیمار از قبل در بیمارستان بستری باشد، آماده سازی او برای آنژیوپلاستی متفاوت است.
شب قبل از آنژیوپلاستی، پزشک در مورد تنظیم و تغییر دوز داروهای بیمار، دستورات لازم را میدهد. ممکن است پزشک از بیمار بخواهد که قبل از انجام آنژیوپلاستی مغز، مصرف برخی داروهای خاص را متوقف کند خصوصا اگر بیمار داروهای مخصوص دیابت یا داروهای رقیق کننده خون را مصرف میکند.
شما باید داروهای مجاز را تنها با مقدار بسیار کمی آب در حد یک جرعه مصرف کنید. با اطرافیان یا خانواده خود برای بازگشت به خانه هماهنگ شوید چرا که خودتان نمیتوانید رانندگی کنید.
معمولا بعد از آنژیوپلاستی مغز بیماران یک شب در بیمارستان میمانند و بیمار به خاطر اثرات باقیمانده بیحسی نمیتواند خودش رانندگی کند.
آنژیوپلاستی مغزی یک عمل غیرجراحی محسوب میشود چرا که برش بسیار کوچکی میخواهد و به اندازه جراحی باز، تهاجمی نیست. بدن بیمار هیچ برش بزرگی داده نمی شود و تنها یک برش بسیار کوچک برای وارد کردن کاتتر به بدن ایجاد میشود.
برای انجام این عمل نیازی به بیهوشی عمومی نیست و بنابراین در حین انجام آنژیوپلاستی بیمار کاملا بیدار است. اما برای ریلکس شدن و راحنی بیشتر بیمار در حین عمل، از طریق تزریق وریدی به او آرام بخش داده میشود.
چگونگی انجام آنژیوپلاستی مغز
برای انجام عمل گرفتگی رگ مغز ابتدا بیمار به اتاق مخصوص عکسبرداری رادیولوژی (اشعه ایکس) انتقال داده میشود و از او خواسته میشود که روی تخت دراز بکشد. سر بیمار روی یک پشتی کاسه مانند قرار میگیرد تا بیمار احساس راحتی کند و سر او در حین گرفتن تصاویر رادیولوژی از عروق کاروتیدی، بی حرکت باشد.
سپس ناحیه کشاله ران بیمار با تیغ اصلاح میشود و روپوش مخصوص و استریل روی بدن بیمار قرار داده میشود. ماده بیحس کنندهی موضعی در کشاله ران تزریق میشود تا بیمار چیزی حس نکند و پدهای الکترود کوچکی روی قفسه سینه بیمار قرار داده میشود تا ریتم و ضربان قلب در حین انجام عمل کاملا تحت نظر باشد.
زمانی که بیمار بیهوش شد، بیمار رگ فمورال که از کشاله ران عبور میکند را سوراخ میکند و یک لولهی بسیار باریک وارد این رگ میکند. در حالی که پزشک با کمک تصاویر اشعه ایکس میتواند رگ بیمار و حرکت لوله (کاتتر) را ببیند، سپس لوله را در درون رگ حرکت میدهد تا لوله به محل انسداد برسد. بیمار در این حین، وارد شدن لوله به داخل رگهای خود را حس نمی کند چرا که درون رگها عصبی وجود ندارد.
سپس از طریق لوله، یک ماده کنتراست رنگی در رگ تزریق میشود. تزریق این ماده میتواند موجب شود که بیمار در یک طرف صورت خود احساس گرما کند. ماده کنتراست رنگی باعث میشود که پزشک بتواند تصویر بسیار واضح تری از رگ مسدود شده و جریان خون داشته باشد.
استنت گذاری در مغز
یک فیلتر چترمانند در این محل از رگ قرار داده میشود (ابزار حفاظتی آمبولیک). این چتر خفاظتی در قسمتی بالاتر از ناحیهی گرفته شده در رگ (که جرم دارد) قرار داده میشود تا در حین انجام عمل، هر گونه جرمی که از دیوا رهی رگ جدا میشود را بگیرد و اجازه ندهد که این تکهی جدا شده در رگ حرکت کند.
سپس بالون در محل تنگی رگ قرار داده میشود و سپس باد میشود تا به پلاکها و جرمهای دیوارهی رگ فشار وارد کند و رگ را باز کند. در این قسمت از رگ ممکن است یک سیم پیچ نازک فلزی قرار داده شود تا پلاکها و جرمها را به طرفین فشار دهد و از تنگ شدن مجدد رگ نیز جلوگیری کند.
سپس فیلتر و لوله و کاتتر از درون رگ خارج میشوند. برای جلوگیری از خونریزی از محل وارد شدن لوله به بدن، به این محل فشار اعمال میشود. تا زمان قطع خونریزی بیمار همچنان باید در همان موقعیت قبلی دراز بکشد. سپس بیمار به اتاق ریکاوری انتقال داده میشود.
مراقبت بعد از آنژیوپلاستی مغز
برای پیشگیری از خونریزی از محل وارد شدن کاتتر به رگ، لازم است که بیمار تا چند ساعت بدون حرکت در همان موقعیت دراز بکشد (چه در بیمارستان یا محل دیگری که بیمار در آن ریکاوری میشود). بعد از این زمان از رگ کاروتید بیمار عکسبرداری سونوگرافی میشود.
اغلب بیماران ظرف ۲۴ ساعت از بیمارستان مرخص میشوند. محل وارد شدن کاتتر ممکن است تا چند روز حساس، متورم یا کبود باشد. محل سوراخ شدن رگ ممکن است کمی تغییر رنگ بدهد یا در جای آن برآمدگی ایجاد شود.
پزشک ممکن است برای راحتی بیشتر بیمار برای او استامینوفن یا داروهای دیگر تجویز کند. لازم است که بیمار تا ۲۴ ساعت از انجام فعالیتهای فیزیکی پرفشار خودداری کند.
ایجاد تغییراتی در سبک زندگی به بیمار کمک میکند که نتایج بهتری از درمان خود بگیرید. مراقبت های بعد از آنژیوگرافی مغز عبارت است از:
- نکشیدن سیگار
- پایین اوردن کلسترول و تریگلیسرید خون
- داشتن وزن متعادل
- کنترل سایر بیماریها مانند دیابت، وقفه تنفسی خواب یا فشار خون بالا
- ورزش منظم
آیا آنژیوگرافی مغز خطرناک است؟
مانند هر عمل جراحی دیگری، این عمل نیز میتواند با خطرات و عوارضی همراه باشد. برخی از عوارض بعد از آنژیوگرافی مغز عبارتند از:
- سکته مغزی یا سکتهی مغزی خفیف (سکته مغزی ایسکمیک گذرا)
- تنگ شدن مجدد رگ کاروتید
- تشکیل لخته خون
- خونریزی
تنگ شدن مجدد رگ کاروتید
یکی از معایب بزرگ انژیوپلاستی مغزی این است که امکان دارد با گذشت چند ماه از عمل، شریان مجددا تنگ شود. اما با گذاشتن استنت، احتمال بروز این مشکل کاهش داده میشود.
تشکیل لخته خون
ممکن است حتی چند هفته یا چند ماه بعد از عمل، در اطراف استنت لخته خون تشکیل شود.
خونریزی
ممکن است از محل وارد کردن کاتتر به رگ در کشاله ران، خونریزی ایجاد شود.
:: برچسبها:
آنژیوگرافی مغز ,
مراحل ,
انجام ,
آنژیوپلاستی ,
کاروتید ,
:: بازدید از این مطلب : 70
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
فلج خواب یا بختک
فلج خواب یا بختک خواب یک ناهنجاری خواب، یا رویدادی نامطلوب است که با خواب ارتباط دارد. این اتفاق درست هنگام به خواب رفتن و یا هنگام بیدار شدن در صبح، در زمانی بین خواب و بیداری، رخ میدهد.
موارد شایع این مشکل با تجربههای خواب دیدن همراه هستند که دارای توهمات دیداری، شنیداری و حسی میباشند. این توهمات همگی در مرحله گذار بین بیداری و خواب رخ میدهند.
تجربههایی از بختک در خواب قرنهاست که گزارش میشود و افراد با فرهنگهای مختلف دارای تجربه یکسانی از آن هستند. فلج خواب کوتاه است و خطر جانی برای فرد در پی ندارد، اما ممکن است فرد ترس و وحشت آن را به خاطر داشته باشد.
فلج خواب یا بختک
شاید برای شما هم اتفاق افتاده باشد که وحشتزده از خواب بپرید ولی قادر به حرکت دادن بدن خود و درست نفس کشیدن نباشید. به این حالت بختک یا فلج خواب میگویند.
خوب است بدانید که فلج خواب به هیچ وجه خطرناک نبوده ولی اگر این علائم در شما تکرار شد به یک دکتر مغز و اعصاب مراجعه کنید تا با ارائه برنامه تنظیم خواب و یا تجویز دارو، خواب شب را برای شما آسان سازد.
در هنگام فلج خواب (بختک) چه اتفاقی میافتد؟
هنگامیکه فرد خواب است، بدن در حال استراحت است، و عضلات ارادی بدن حرکتی ندارند. این امر باعث میشود تا فرد در حین خواب دیدن آسیبی به خود وارد نکند.
فلج خواب یا بختک شامل یک قطع یا اختلال (بخش بخش شدن) مرحله حرکت سریع چشم در خواب (REM) میباشد. بدن بین مرحله حرکت سریع چشم (REM) و حرکت غیر سریع چشم (NREM) میماند از این مرحله به آن مرحله در حال تغییر است.
یک مرحله NREM-REM حدودا ۹۰ دقیقه طول میکشد و بیشتر زمان صرف شده در خواب برای مرحله NREM میباشد. در طی این مرحله، بدن در حال استراحت است. در طی مرحله REM چشمها به سرعت حرکت میکنند اما بدن در حال استراحت است. رویاها در این مرحله دیده میشوند.
در فلج خواب، مرحله گذار و انتقال بدن به خواب REM و یا خارج شدن از آن، با مغز همگام نیست. در این زمان فرد هوشیار است درحالیکه بدن او در حالت فلج یا خواب باقیمانده است. نواحی از مغز که کار تشخیص خطرات را بر عهده دارند در این وضعیت در بالاترین وضعیت و کاماً حساس میباشند.
علت بختک در خواب
حمله خواب میتواند یکی از علل بختک باشد. اگر در طول روز دچار خستگی مفرط باشید حمله خواب ممکن است علت اصلی بروز این مشکل برای شما باشد. اگر فکر میکنید که احتمالا دچار این مشکل هستید با پزشک متخصص در زمینه اختلالات خواب خود صحبت کنید.
علت بختک افتادن در خواب شامل موارد زیر است:
- الگوی نامنظم خواب، مثلا به خاطر پرواززدگی (بیخوابی ناشی از مسافرت طولانی با هواپیما) یا کار در شیفت شب.
- خوابیدن به پشت
- سابقهی خانوادگی از فلج خواب
- افسردگی
- میگرن
- آپنه انسدادی با وقفه تنفسی در خواب
- فشارخون بالا
- اختلالات اضطراب و استرس
علائم بختک چیست؟
علائم فلج خواب عبارتند از:
- ناتوانی در حرکت دادن بدن هنگام بخواب رفتن یا بیدار شدن که تا چند ثانیه یا چند دقیقه ادامه دارد.
- هوشیاری فرد بیدار است.
- در حین حمله، فرد قادر به صحبت کردن نیست.
- داشتن توهمات و احساساتی که موجب ترس میشوند.
- احساس فشار بروی سینه
- به سختی نفس کشیدن
- احساس نزدیک شدن به مرگ
- عرق کردن
- سردرد، درد عضله و پارانویا (هذیانگویی)
- اصوات، احساسات و محرکهای دیگری که در روز معمولی و غیر ترسناک هستند و مغز بهطور عادی به آنها اعتنایی نمیکند، بهطور نامتناسب و غیرمعمولی قابلتوجه میشوند.
چگونه فلج خواب تشخیص داده میشود؟
فلج خواب معمولا بهعنوان یک بیماری تشخیص داده نمیشود، اما درصورتیکه علائم آن نگرانکننده باشند، بهتر است به پزشک مراجعه کنید.
هنگام بروز این مشکلات، مراقبتهای پزشکی میتواند کمککننده باشد:
- وقتی فلج خواب بهطور منظم اتفاق بیافتد.
- نگرانی در هنگام به رختخواب رفتن یا بهسختی خوابیدن
- فرد در طی روز بهطور ناگهانی بخواب میرود یا معمولاً در طول روز خوابآلود است.
بخواب رفتن ناگهانی در طی روز میتواند نشانهای از حمله خواب باشد، یک اختلال نادر مغزی که باعث میشود فرد در زمانهایی غیرمنتظره و نابهنگام به خواب رود یا کنترل عضلات خود را از دست بدهد. اگر استرس یا اضطرابی دراینباره وجود داشته باشد، بررسی این مشکلات ممکن است به بهبود این علائم کمک کند.
تشخیص فلج خواب
درمان فلج خواب یا بختک
درمان خاصی برای بختک یا فلج خواب وجود ندارد، اما کنترل استرس، داشتن الگوی منظم برای خواب و عادات صحیح خواب میتواند احتمال وقوع فلج خواب را کاهش دهد.
راه های درمان فلج خواب میتواند موارد زیر باشد:
- خواب کافی داشته باشید
- خود را به یک برنامه زمانی برای خواب عادت دهید
- از عادات نادرست در هنگام خواب پرهیز کنید
- به پهلو بخوابید
- ورزش منظم داشته باشید
- آرامش خود را حفظ کنید
- استفاده از داروهای ضد افسردگی
خواب کافی داشته باشید
یک راه ساده برای کاهش و کنترل بختک در خواب این است که خواب کافی داشته باشید. بهطورکلی، یعنی شما به حداقل شش ساعت خواب در شب نیاز دارید، البته معمولا هشت ساعت خواب بهتر است. به این معنا که باید خوابتان را در اولویت قرار دهید و هنگام نیاز به خواب به آن اهمیت دهید.
خود را به یک برنامه زمانی برای خواب عادت دهید
خوابیدن در یک زمان مشخص در شب و نیز بیدار شدن در زمانی مشخص در روز، بدنتان را عادت میدهد که انتظار چه چیزی را داشته باشد. در این صورت، هنگامیکه ساعت رفتن به رختخواب فرا میرسد خوابآلود خواهید بود و احتمالا آسانتر به خواب بروید و خواب بهتری خواهید داشت.
همچنین مشخص کردن یک راهنما (علامت) خواب میتواند به شما کمک کند. از چیزیهایی که شما را آرام میکند، مانند نوشیدن یک فنجان چای، خواندن کتاب، عبادت یا مدیتیشن استفاده کنید و این کار را هر شب قبل از خواب انجام دهید.
از عادات نادرست در هنگام خواب پرهیز کنید
در حالیکه انجام برخی کارها قبل از خواب برای کمک به خواب شما حائز اهمیت است، انجام ندادن بعضی کارهای دیگر نیز اهمیت دارد. به طور مثال از مصرف کافئین و الکل خودداری کنید زیرا هر دوی آنها میتوانند تاثیری منفی روی خوابتان داشته باشند. همچنین حجم غذایی که در شب میخورید خیلی سنگین نباشد و یا قبل از خواب سیگار نکشید.
دو ساعت قبل از خواب سعی کنید همه ی صفحات نمایشگر (مانند تلویزیون و موبایل) را خاموش کنید، زیرا میتوانند روی خوابتان تاثیر گذار باشند و برای رفتن به رختخواب آماده شوید. در این حین از انجام کارهایی که ممکن است بسیار تحریک کننده و برهم زننده خواب باشند، خودداری کنید.
به پهلو بخوابید
بختک یا فلج خواب اغلب و در بیشتر موارد هنگام خوابیدن به پشت اتفاق می افتد. این امر شاید به این خاطر باشد که زبان به سمت عقب در گلو کشیده میشود و باعث انسداد موقتی هوا خواهد شد. در عوض، خوابیدن به پهلو میتواند احتمال رخ دادن فلج خواب را در شما کمتر کند.
اگر عادت دارید به پشت بخوابید، یک جیب را به پشت لباس خواب خود بدوزید یا یک جوراب را با سنجاق به آن وصل کنید و یک یا دو توپ تنیس را در آن قرار دهید تا از این عادت جلوگیری کند.
ورزش منظم داشته باشید
لازم نیست که حتما به باشگاه بروید. بهسادگی میتوانید تمرینات ورزشی سبک را در برنامهی روزانه خود جای دهید. بهطور مثال، قدم زدن در صبح ایده خوبی خواهد بود.
ورزش کردن میتواند به بهتر خوابیدن شما کمک کند، البته نباید درست در زمان خواب یا زمانی بسیار نزدیک به آن ورزش کنید زیرا باعث ایجاد انرژی در بدن میشود و از این رو باعث مختل شدن خوابتان خواهد شد. حداقل چهار ساعت قبل از خواب ورزش کنید.
آرامش خود را حفظ کنید
استرس میتواند چرخه طبیعی خوابتان را مختل کند و میتواند نقش بسزایی در بروز فلج خواب داشته باشد. در طول روز، زمانهایی را برای کاهش استرس خود اختصاص دهید، این کار را میتوانید با چیزهایی که شما را آرام میکند، مانند مدیتیشن، گوش دادن به موسیقی، انجام کارهای خلاقانه و یا بازی با کودکان یا یک حیوان خانگی انجام دهید.
همچنین سعی کنید تا جایی که امکان دارد، استرس را در زندگی روزمرهی خود کاهش دهید. بهطور مثال اگر با تماشای اخبار دچار احساس اضطراب و استرس میشوید، سعی کنید از انجام دادن این کار خودداری کنید.
استفاده از داروهای ضر افسردگی
گاهی پزشک متخصص شما ممکن است برای کمک به تنظیم خوابتان، داروهای ضد افسردگی تجویز کند. از این رو باعث میشود که از موارد بروز بختک در شما کاسته شود. بسیاری از کسانی که دچار بختک یا فلج خواب میشوند درمییابند که با مصرف داروی ضدافسردگی، از تعداد دفعات بروز این مشکل در آنها کاسته میشود.
کنترل فلج خواب
اگر دچار بختک شدید، برای کنترل آن میتوانید اقدامات زیر را انجام دهید:
- روی حرکات بدن خود تمرکز کنید
- تصور کنید که در حال حرکت هستید
- برای حفظ آرامش، روی تنفس خود تمرکز کنید
- روی حرکات چشم تمرکز کنید
درمان فلج خواب
روی حرکات بدن خود تمرکز کنید
در هنگام حمله فلج خواب ممکن است دریابید که میتوانید تنها قسمتهای کوچکی از بدنتان را حرکت دهید، مانند انگشتان پا، انگشتان دست یا زبان.
هرگاه توانستید حرکتی بسیار کوچک در این اندامها ایجاد کنید میتوانید از گرفتاری بختک خلاص شوید و سپس میتوانید قسمتهای دیگر بدنتان را حرکت دهید.
سعی کنید مانند برنامههای ریلکسیشن، بهطور متوالی روی قسمتهای مختلف بدنتان تمرکز کنید. توجهتان را به انگشتان پا معطوف کنید و به آنها فکر کنید. سپس سعی کنید انگشتان را حرکت دهید و این حرکت را تا کف پا، پاها و دیگر قسمتها ادامه دهید.
تصور کنید که در حال حرکت هستید
برخی افراد عمدا یک حالت فلج خواب را برای خود تلقین میکنند تا به تجربههایی که اعتقاد دارند فراتر از کالبد است، دست یابند. ازاینرو تصور کردن خود در حالت حرکت یا تصور حرکات میتواند برای بیرون آمدن از فلج خواب کافی باشد.
برای حفظ آرامش، روی تنفس خود تمرکز کنید
بختک در خواب میتواند با ترس یا حتی وحشت همراه باشد. برخی حتی احساس میکنند که گویا یک نفر یا چیزی در اتاق است که آنها را تهدید میکند. در صورت بروز این احساسات، سعی کنید به خود یادآوری کنید که همهچیز روبهراه است. سعی کنید تنفس عمیق داشته باشید، خصوصا اگر احساس سنگینی روی سینهتان میکنید.
ترس میتواند یکی از بدترین جنبههای بختک در خواب باشد. سعی کنید به خود یادآوری کنید که چیزی که از آن میترسید، غیرواقعی بوده و وجود خارجی ندارد. روی زمان و مکان حاضر خود تمرکز کنید.
روی حرکات چشم تمرکز کنید
برخی افراد میتوانند چشمهایشان را باز کنند و به اطراف نگاه کنند. اگر میتوانید این کار را انجام دهید. بهسرعت به عقب و جلو نگاه بیاندازید. این حرکات کوچک میتواند کمک کند تا از حالت فلج خواب خارج شوید.
:: برچسبها:
فلج خواب ,
بختک خواب ,
بختک ,
خواب بد ,
پزشکی ,
:: بازدید از این مطلب : 67
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
استرس و اضطراب شدید یک اختلال شایع است که بسیاری از مردم به دلیل شرایط زندگی، کاری، درسی و بسیاری از عوامل دیگر، به آن مبتلا هستند. در صورت عدم درمان استرس شدید ممکن است فرد به بیماریهای دیگری مبتلا شود و زندگی او مختل شود.
نشانه های استرس و اضطراب شدید
داشتن استرسهای گاه و بیگاه بخشی طبیعی از زندگی است. با این حال افرادی که به اختلالات اضطرابی مبتلا هستند برای کوچکترین اتفاقات روزمره دچار ترس، نگرانی مداوم و استرس شدید میشوند.
معمولا اختلال اضطراب شدید بهصورت دورههایی است که در آن فرد بهطور ناگهانی احساس ترس، وحشت و اضطراب میکند و این ترس و وحشت در طی چند دقیقه به اوج خود میرسد و فرد دچار حمله عصبی میشود.
این احساس ترس، استرس و حملات عصبی که با تمامی فعالیتهای روزانه در ارتباط هستند، بهسختی کنترل میشوند، بهطور ناگهانی فرد را در معرض خطر جدی قرار میدهند و میتوانند برای مدت طولانی بر روی وی تاثیر بگذارند.
علل استرس زیاد
گاهی افراد برای جلوگیری از بروز این احساس ترس و اضطراب از رفتن به برخی مکانها و قرار گرفتن در برخی موقعیتها خودداری میکنند. نشانههای این بیماری از دوران کودکی و نوجوانی شروعشده و تا دوران بزرگسالی در فرد باقی میماند.
مهم نیست که فرد به چه نوعی از اختلال اضطراب مزمن مبتلاست، این بیماری باید بهطور حتمی درمان شود.
اختلال استرس شدید انواع گوناگونی دارد. این اختلال شامل یک سری بیماریهای مغزی است. این بیماریها باعث به وجود آمدن استرس و اضطرابی در فرد میشود که وی را از داشتن زندگی نرمال و طبیعی باز میدارد.
افرادی که به این اختلال مبتلا هستند بهطور دائمی احساس نگرانی، ترس و اضطراب میکنند و این احساس باعث ناتوانی و ضعف آنها میشود. اما با تشخیص صحیح این بیماری توسط متخصص مغز و اعصاب و درمان بهموقع آن بسیاری از افراد میتوانند آن را پشت سر گذاشته و به زندگی عادی خود بازگردند.
انواع اختلالات اضطرابی
اضطراب شدید انواع مختلفی دارد که عبارتند از:
- اختلال هراس از مکانهای باز
- اضطراب ناشی از بیماریهای جسمی
- اختلال اضطراب فراگیر
- اختلال هراس
- اختلال سکوت انتخابی
- اختلال اضطرابی جدایی
- اختلال اضطراب اجتماعی
- اختلال اضطراب ناشی از مواد مخدر
اختلال هراس از مکانهای باز
هراس از مکانهای باز نوعی اختلال اضطرابی است که در آن فرد از قرار گرفتن در موقعیتها و مکانهایی که باعث وحشتزدگی و نانوانی وی میشود، به او حس زندانی شدن القا کرده و او را خجالتزده میکنند میترسد و از آنها دوری میکند.
اضطراب ناشی از بیماری های جسمی
اختلالهای اضطرابی که به دلیل بیماریهای جسمی در فرد به وجود میآیند. مانند نشانههای استرس شدید و حملههای عصبی که بهطور مستقیم به دلیل بیماری جسمی در فرد پدیدار شدهاند.
اختلال اضطراب فراگیر
اختلال اضطراب فراگیر بهگونهای از اختلالات اضطرابی اطلاق میشود که در آن فرد بهطور دائمی در خصوص موضوعات و یا اتفاقات زندگی احساس نگرانی و ترس میکند حتی اگر این موضوعات در خصوص عادتها و زندگی روزمره فرد باشد.
این نگرانیها بدون دلیل و یا وجود اتفاق خاصی در فرد رخ میدهند، کنترل آنها بسیار سخت است و بر روی سلامت جسمی فرد نیز تاثیر میگذارند. این اختلال معمولا به همراه دیگر ناراحتیهای روحی و افسردگی در فرد رخ میدهد.
اختلال هراس
اختلال هراس شامل دورههایی است که در آن فرد بهطور ناگهانی دچار احساس ترس و وحشت شده. این ترس و وحشت در طی چند دقیقه به نقطهی اوج خود میرسد و فرد دچار حملهی عصبی میشود.
در این حملات بیمار احساس میکند که هر لحظه امکان دارد اتفاق ناگواری رخ دهد، نفسهای وی کوتاه شده، در قسمت قفسه سینه دچار درد میشود و تپش قلب میگیرد.
این حملات عصبی باعث میشوند تا فرد در خصوص اتفاق افتادن دوباره آنها نگران شود و از قرار گرفتن در موقعیتهایی که باعث به وجود آمدن این حالتها میشود دوری کند.
سکوت انتخابی
سکوت انتخابی به شرایطی اطلاق میشود که در آن کودک توانایی صحبت کردن خود را در شرایطی خاص مانند مدرسه از دست میدهد، حتی اگر در خانه و با افراد خانوادهی خود بهطور کامل صحبت نماید. این اختلال میتواند در مدرسه، کار و زندگی اجتماعی کودک تاثیر بگذارد.
اختلال اضطراب جدایی
اختلال اضطراب جدایی یک اختلال مربوط به دوران کودکی است که با استرس و ترس شدید کودکان در حال رشد همراه است. این استرس و ترس معمولا به ترس کودک از جدا شدن از پدر و مادر و یا سرپرستان وی مربوط است.
اختلال اضطراب اجتماعی
اختلال اضطراب اجتماعی یا ترس از اجتماع به ترس و اضطراب شدید فرد و خودداری وی از حظور در اجتماع اطلاق میشود. این ترس و اضطراب معمولا به دلیل احساس خجالت، اعتماد به نفس کم و نگرانی از قضاوتهای منفی دیگران به وجود میآید.
اختلال اضطراب ناشی از مواد مخدر
اختلال اضطراب ناشی از مواد مخدر به ترس و اضطرابی اطلاق میشود که ناشی از استفاده از مواد مخدر و یا مشتقات آلوده و سمی مواد مخدر است.
علل ابتدا به اضطراب شدید را بشناسید
دلایل اضطراب شدید هنوز مشخص نیست. اتفاقات و وقایع زندگی مانند اتفاقاتی که باعث آسیبدیدگی فرد میشوند، میتوانند باعث به وجود آمدن اختلالات اضطرابی در افرادی شوند که از قبل پیشزمینه استرس و اضطراب را در خود داشتهاند. همچنین گاهی عوامل وراثتی نیز میتوانند باعث ابتلای فرد به اختلالات اضطرابی شوند.
در برخی افراد اختلالات اضطرابی شدید ریشه در بیماریهای جسمی آنان دارد. در برخی موارد نشانهها و علائم ناشی از اختلال اضطراب از اولین نشانههای ابتلا به بیماریهای جسمی است. اگر پزشک شک کند که استرس و اضطراب فرد به دلیل بیماریهای جسمی اوست از او میخواهد تا برای بررسیهای بیشتر چندین تست و آزمایش انجام دهد.
بیماریهایی که باعث استرس زیاد میشوند
نمونههایی از بیماریهای جسمی که میتوانند باعث بروز اختلالات عصبی و اضطرابی در فرد شوند:
- بیماریهای قلبی
- دیابت
- مشکلات تیروئیدی مانند پرکاری تیروئید
- اختلالات تنفسی
- ترک کردن داروهای ضد اضطراب (بنزودیازپینها) و یا دیگر داروها
- درد شدید و یا سندروم روده تحریکپذیر
- بیماریهای نادر مغزی که باعث ترشح هورمونهای جنگ یا پرواز میشوند.
گاهی اضطراب شدید ناگهانی میتواند ناشی از عوارض جانبی استفاده از برخی داروها باشد. عواملی که در زیر به آنها اشاره میشود میتوانند خطر ابتلا به اختلالات اضطرابی را افزایش دهند:
- آسیبدیدگی
- استرس ناشی از بیماری
- ساختن و جمع شدن استرس در فرد
- شخصیت افراد
آسیبدیدگی
احتمال ابتلا به اختلال اضطرابی در کودکان که در گذشته آسیبدیدهاند، از آنها سوءاستفاده شده و یا شاهد یک اتفاق ناگوار بودهاند بسیار بیشتر است.
همچنین خطر ابتلا به این اختلال در بزرگسالانی که درگیر یک اتفاق ناگوار بودهاند نیز بیشتر است.
استرس ناشی از بیماری
داشتن مشکلات سلامتی و ابتلا به بیماریهای جدی و خطرناک میتواند باعث به وجود آمدن نگرانی و ترسهایی در خصوص روند درمان و آینده در فرد بیمار شود.
ساختن و جمع شدن استرس در فرد
گاهی اتفاقات بزرگ و یا چندین اتفاق کوچک استرسزا میتوانند مقدمهای برای بروز اختلالات اضطرابی در فرد شوند. برای مثال مرگ یکی از افراد خانواده؛ نگرانیهای مالی و نگرانیهای ناشی از کار.
شخصیت افراد
برخی از افراد با تیپهای شخصیتی خاص بیش از دیگران آمادگی ابتلا به اختلالات اضطرابی رادارند.
علائم استرس و اضطراب شدید
علائم و نشانه های اضطراب شدید شامل موارد زیر است:
- احساس نگرانی، بیقراری و تنش
- داشتن این احساس که هرلحظه امکان دارد اتفاق ناگوار رخ بدهد و یا خطری بزرگ فرد را تهدید میکند.
- افزایش تپش قلب
- تنفس تند و سطحی
- عرق کردن
- لرزش
- احساس خستگی و ضعف
- عدم تمرکز و فکر کردن به موضوعات دیگر بهجای فکر کردن به موضوعی که در آن لحظه پیش روی آنهاست.
- داشتن اختلال در خوابیدن
- داشتن مشکلات گوارشی
- کنترل کردن ترسها و نگرانیها بهسختی
- دوری کردن از عواملی که باعث بروز این اختلالات در فرد میشوند.
عوارض استرس و اضطراب شدید
اختلالات اضطرابی بسیار پیچیدهتر از ایجاد یک نگرانی ساده در فرد هستند. گاهی این اختلالات باعث به وجود آمدن بیماریهای ذهنی و جسمی شدیدی در فرد میشوند. از جمله عوارض استرس شدید میتوان به موارد زیر اشاره کرد:
- سردرد و یا درد شدید و مزمن در فرد
- انزوای اجتماعی فرد
- پدید آمدن مشکلاتی در خصوص مدرسه و شغل فرد
- پایین آمدن سطح زندگی
نحوه تشخیص استرس مزمن
بیمار برای اینکه بفهمد آیا ارتباطی میان استرس و اضطراب وی و بیماریهای جسمی وی هست یا نه باید بهطور مرتب به پزشک مراجعه کند. همچنین پزشک هرگونه علامتی را که ممکن است ناشی از بیماریهای جسمی باشد بررسی مینماید و در صورت نیاز به درمان آن میپردازد.
برای تشخیص بهتر اختلالات اضطرابی و دیگر بیماریهای مشابه به آن گاهی پزشک از بیمار میخواهد تا یک تست تشخیص استرس انجام دهد. در این تست از بیمار میخواهند تا افکار، احساسات و رفتار خود را شرح دهد این کار به تشخیص دقیق بیماری و عوارض ناشی از آن کمک میکند.
اختلال اضطراب مزمن معمولا با دیگر بیماریهای ذهنی مانند افسردگی و یا اختلالات ناشی از استفاده از مواد مخدر همراه است و همین قضیه تشخیص بیماری را پیچیدهتر مینماید.
چگونگی درمان استرس شدید
استفاده از دارو و رواندرمانی دو روش اصلی درمان اختلالات اضطرابی محسوب میشوند. معمولا بیمارانی که بهصورت هم زمان از هردوی این روشها استفاده میکنند سریعتر نتیجه میگیرند. گاهی پیدا کردن روش مناسب درمان برای هر فرد کمی زمان میبرد و اشتباهاتی نیز در پی دارد.
به طور کلی روش های درمان استرس شدید شامل موارد زیر است:
- داروهای ضد استرس
- روان درمانی
- تغییر سبک زندگی و درمانهای خانگی
داروهای ضد استرس
داروی ضد استرس
برای درمان اختلالات اضطرابی داروهای مختلفی وجود دارد. این داروها بسته به نوع اختلال اضطرابی بیمار و دیگر بیماریهای ذهنی وی برای او تجویز میشوند. از انواع این داروهای ضد اضطراب میتوان به موارد زیر اشاره کرد:
- داروهای ضدافسردگی
- داروی آرامبخش بوسپیرون
- داروی آرامبخش بنزودیازپین (برای از بین بردن موقتی نشانههای اختلال اضطراب)
در خصوص مزایا و عوارض داروهای ضد استرس استفاده از داروها با پزشک خود صحبت کنید.
درمان استرس به کمک روان درمانی
درمان استرس و اضطراب شدید
در این روش درمانی که به گفتار درمانی یا روانکاوی نیز معروف است بیمار به کمک درمانگر و روانشناس تلاش میکند تا نشانه های اختلال اضطراب در خود از بین ببرد. اینیک روش تاثیرگذار برای درمان اضطراب است.
رفتار درمانی شناختی موثرترین روش روانکاوی برای درمان اختلالات اضطرابی است. معمولا در این دوره درمانی کوتاهمدت به بیمار مهارت خاصی را میآموزند تا نشانهها و علائم اضطراب خود را بهبود ببخشد و بهآرامی به فعالیتهایی بپردازد که به دلیل بیماری خود از آنها دوری میکرده.
تغییر سبک زندگی و درمانهای خانگی
درحالیکه بیشتر بیماران برای کنترل اختلال اضطراب خود به روانکاوی و استفاده از داروها نیاز دارند اما گاهی تغییر سبک زندگی نیز میتواند در درمان این بیماری تأثیرگذار باشد. در ادامه به روشهایی که بیماران برای تغییر سبک زندگی خود میتوانند انجام دهند اشاره میکنیم:
- داشتن فعالیتهای فیزیکی
- ترک کردن سیگار و ترک کردن یا کاهش استفاده از نوشیدنیهای کافیین دار
- استفاده از تکنیکهای ریلکسیشن و کاهش استرس
- خواب و استراحت کافی در اولویت قرار دادن
- سالم خوری
داشتن فعالیتهای فیزیکی
با یک برنامهریزی مناسب بیمار میتواند بیشتر روزهای هفته را فعالیت فیزیکی داشته باشد. ورزش کردن یکی از بهترین راههای کاهش استرس است. ورزش حال روحی بیمار را بهبود میبخشد و به سلامتی او کمک میکند. بنابراین بیمار میتواند برای کمک به بهبودی خود ورزش را از میزان کم شروع کرده و بهتدریج آن را افزایش دهد.
ترک کردن سیگار و ترک کردن یا کاهش استفاده از نوشیدنیهای کافیین دار
نیکوتین و کافئین هر دو باعث شدیدتر شدن استرس میشوند.
استفاده از تکنیکهای ریلکسیشن و کاهش استرس
تکنیکهای تجسمی؛ مدیتیشن و یوگا روشهایی هستند که میتوانند به کاهش استرس فرد کمک کنند.
خواب و استراحت کافی در اولویت قرار دادن
بیماران باید تمام تلاش خود را بکنند تا خواب و استراحت کافی داشته باشند.
سالم خوری
خوردن غذاهای سالم مانند سبزیها، میوه، غلات کامل و ماهی میتواند به کاهش استرس فرد کمک کند اما در این باره تحقیقات بیشتری احتیاج است.
:: برچسبها:
استرس ,
اضطراب شدید ,
درمان ,
پزشکی ,
,
:: بازدید از این مطلب : 76
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
سندرم تونل کارپال مچ دست
سندرم تونل کارپال شرایطی است که باعث درد، بی حسی، و سوزش دست و بازو میشود. این شرایط زمانی ایجاد میشود که یکی از اعصاب اصلی دست (عصب میانی) که از مچ دست میگذرد، تحت فشار قرار گیرد.
در اکثر بیماران، سندرم تونل کارپال به مرور زمان بدتر میشود، بنابراین تشخیص و درمان زود هنگام از اهمیت زیادی برخوردار است. در مراحل اولیه، معمولا مشکل با درمانهای سادهای همچون استفاده از اسپلینت یا عدم انجام برخی فعالیتها، بهبود مییابد.
اگر فشار به عصب میانی ادامه یابد، باعث آسیب به عصب و تشدید علائم میشود. در برخی از بیماران برای جلوگیری از آسیب دائمی، جراحی انجام میشود تا فشار از روی عصب میانی برداشته شود.
درمان سندرم تونل کارپال یک فرآیند تدریجی است. در اکثر افراد، اگر درمانی انجام نشود، سندرم تونل کارپال با گذر زمان تشدید میشود. به همین دلیل، بیماری باید در مراحل اولیه توسط پزشک متخصص مغز و اعصاب ارزیابی و تشخیص داده شود. در مراحل اولیه، میتوان پیشرفت بیماری را کند یا متوقف کرد.
علت سندرم تونل کارپال
سندرم تونل کارپال در اثر ترکیبی از عوامل مختلف به وجود میآید. مطالعات انجام شده نشان میدهند که زنان و افراد مسن بیشتر در معرض ابتلا به سندروم تونل کارپال هستند.
عوامل سندرم تونل کارپال عبارتند از:
- وراثت
- انجام یک حرکت تکراری با دست
- حالت قرارگیری دست و مچ
- بارداری
- وضعیت سلامت فرد
سندرم تونل کارپال مچ دست
وراثت
وراثت عامل بسیار مهمی است. ممکن است سندرم تونل کارپال در برخی افراد خفیفتر باشد یا تفاوتهای موجود در آناتومی افراد باعث شود شدت بیماری در افراد متفاوت باشد و این عوامل از طریق وراثت منتقل میشوند.
انجام یک حرکت تکراری با دست
تکرار یک حرکت توسط دست و مچ یا انجام فعالیتهایی به مدت طولانی به تاندونهای مچ دست آسیب رسانده و باعث تورم میشود و تورم نیز بر عصب فشار وارد میکند.
حالت قرارگیری دست و مچ
انجام فعالیتهایی که مستلزم خمیدگی یا کشیدگی شدید دست و مچ برای مدت طولانی باشند، باعث افزایش فشار وارده به عصب میشوند.
سندرم تونل کارپال در بارداری
تغییرات هورمونی دوران بارداری نیز باعث التهاب میشوند.
وضعیت سلامت فرد
دیابت، رماتیسم مفصلی و اختلالات غده تیروئید نیز در ایجاد سندرم تونل کارپال نقش دارند.
علائم سندرم تونل کارپال
علائم و نشانه های سندرم تونل کارپال عبارتند از:
- بی حسی، سوزش، خارش، و درد که ابتدا از انگشت شست، انگشت اشاره، انگشت میانی و انگشت انگشتری شروع میشوند.
- حس شوک مانند گاه به گاه در انگشت شست، انگشت اشاره، انگشت میانی و انگشت انگشتری.
- درد یا سوزشی که از ساعد به سمت شانه میرود.
- احساس ضعف در دست که باعث میشود انجام حرکاتی مانند بستن دکمههای لباس سخت شود.
- افتادن اشیا از دست در اثر ضعف، بی حسی، یا عدم آگاهی از موقعیت دست در فضا.
روش های تشخیص تونل کارپال مچ دست
روش هایی که برای تشخیص سندرم تونل کارپال دست مورد ستفاده قرار میگیرند عبارتند از:
- معاینه فیزیکی
- آزمایشهای الکتروفیزیولوژیکی
معاینه فیزیکی
در هنگام معاینه، پزشک درمورد وضعیت کلی سلامت فرد، سوابق پزشکی و همچنین علائم بیماری از بیمار سوالاتی میپرسد. پزشک با دقت دست و مچ را معاینه کرده و آزمایشهایی فیزیکی روی آن انجام میدهد. در حین آزمایش، پزشک کارهای زیر را انجام میدهد:
- روی عصب میانی مچ دست ضربه میزند یا آن را حرکت میدهد تا ببیند حس سوزش یا بیحسی در انگشتان به وجود میآید یا خیر.
- مچ دست را خم کرده و آن را در حالت خمیده نگه میدارد تا بیحسی و سوزش دستها را بررسی کند.
- در حالی که چشمان فرد بسته هستند، با وسیلهای مخصوص به نوک انگشتان ضربه میزند تا به حساسیت نوک انگشتان پیببرد.
- ضعف عضلات پای شست را بررسی میکند.
- به دنبال آتروفی در عضلات اطراف پای شست میگردد. در مواردی که آتروفی شدیدی وجود داشته باشد، عضلات اطراف پای شست کوچکتر خواهند بود.
تشخیص سندرم تونل کارپال
آزمایشهای الکتروفیزیولوژیکی
آزمایشهای الکتروفیزیولوژیکی به پزشک کمک میکنند تا میزان عملکرد عصب میانی را ارزیابی کرده و تعیین کند که آیا فشار زیادی بر روی عصب وارد میآید یا خیر.
آزمایشهای الکتروفیزیولوژیکی همچنین به پزشک کمک میکنند که وجود دیگر شرایط عصبی، مانند بیماری عصب یا دیگر قسمتهای تحت فشار عصب که در بروز علائم موثر هستند را تشخیص دهند. بهبود با روش الکترومیوگرافی (ماهیچهنگاری برقی) از راه مطالعه هدایت عصبی انجام میشود.
سندرم تونل کارپال مچ دست
آزمایشهای الکتروفیزیولوژیکی عبارتند از:
- بررسی نوار عصب
- الکترومیوگرافی (EMG)
بررسی نوار عصب
آزمایشهای بررسی نوار عصب، سیگنالهای فرستاده شده به اعصاب دست و بازو را اندازهگیری کرده و تعیین میکنند که چه زمانی عصب در برابر سیگنال، عکس العمل مناسبی نداشته است. بررسی نوار عصب به پزشک در تشخیص شدت بیماری و انتخاب روش درمان کمک میکند.
الکترومیوگرافی (EMG)
الکترومیوگرافی (ماهیچهنگاری برقی) میزان فعالیت الکتریکی عضلات را اندازهگیری میکند. نتایج حاصل از الکترومیوگرافی نشان دهنده وجود یا عدم وجود آسیب در عضله یا عصب است.
درمان سندرم تونل کارپال در دست
روش های درمان سندرم تونل کارپال به دو دسته درمان بدون جراحی و درمان با جراحی تقسیمبندی میشود.
درمان بدون جراحی
معمولا اگر سندرم تونل کارپال مچ دست زود تشخیص داده شود، بدون جراحی درمان میشود. اگر پزشک از تشخیص خود مطمئن نباشد یا علائم خفیف باشند، پزشک درمان با روشهای بدون جراحی را پیشنهاد میکند.
روشهای درمانی بدون جراحی عبارتند از:
- استفاده از آتل یا اسپلینت
- داروهای غیر استروئیدی ضد التهابی (NSAIDs)
- تغییر فعالیتها
- ورزشهای حرکت دهنده عصب
- تزریق داروهای استروئیدی
درمان سندرم تونل کارپال
استفاده از آتل یا اسپلینت
استفاده از آتل یا اسپلینت در هنگام شب مانع از خمیدگی مچ دست در خواب میشود. مستقیم ماندن مچ باعث کاهش فشار روی عصب کارپال میشود. در طول روز نیز هنگامی که انجام فعالیتهای روزانه باعث تشدید علائم میشوند، استفاده از بریس میتواند به کاهش علائم کمک کند.
داروهای غیر استروئیدی ضد التهابی (NSAIDs)
مصرف داروهایی همچون ایبوپروفن و ناپروکسن باعث کاهش درد و التهاب میشوند.
تغییر فعالیتها
علائم سندرم تونل کارپال معمولا زمانی ظاهر میشوند که دست و مچ مدتی طولانی در یک حالت قرار گیرند مخصوصا زمانی که مچ دست در حالت خمیده یا مستقیم قرار گرفته باشند.
اگر شغل یا فعالیتهای تفریحی فرد به گونهای است که باعث تشدید علائم میشود، تغییر فعالیتها باعث کاهش علائم و جلوگیری از پیشرفت بیماری میشود. در برخی موارد، تغییر فعالیتها مستلزم تغییر محل کار است.
ورزشهای برای سندرم تونل کارپال
انجام حرکاتی که باعث میشوند عصب میانی راحتتر در تونل کارپال مچ دست حرکت کند برای برخی از بیماران مفید است. پزشک یا درمانگر انجام حرکات ورزشی مخصوصی را به بیمار توصیه میکنند.
تزریق داروهای استروئیدی
کورتیکواستروئید یا کورتیزون یک عامل ضد التهابی قوی است که به تونل کارپال تزریق میشود. هرچند این تزریقها باعث کاهش درد و جلوگیری از تشدید بیماری میشوند اما در برخی موارد اثر آنها موقتی است. گاهی پزشک از تزریق کورتیزون برای تشخیص سندرم تونل کارپال نیز استفاده میکند.
عمل جراحی سندرم تونل کارپال
روشی که در جراحی سندرم تونل کارپال مچ دست مورد استفاده قرار میگیرد به نام آزادسازی تونل کارپال معروف است. دو روش مختلف برای انجام جراحی وجود دارد اما هدف از هر دو روش، کاهش فشار وارده به عصب میانی از طریق قطع رباط عرضی بالای تونل کارپال است. این کار باعث افزایش حجم تونل کارپال شده و فشار موجود روی عصب میانی را کاهش میدهد. این دو روش عبارتند از:
- جراحی باز آزادسازی تونل کارپال
- جراحی آندوسکوپیک (لیزری) آزادسازی تونل کارپال
جراحی باز آزادسازی تونل کارپال
در جراحی باز، پزشک شکاف کوچکی در کف دست بیمار ایجاد میکند و از طریق این شکاف، داخل دست و مچ را مشاهده میکند. در حین عمل، پزشک یک برش بر روی رباط عرضی (بالای تونل کارپال) ایجاد میکند. این برش موجب افزایش حجم تونل و در نتیجه کاهش فشار درون آن میگردد.
پس از جراحی، به تدریج لبههای باز شده رباط دوباره بسته میشوند، ولی حجم تونل کارپال افزایش یافته و فشار روی عصب میانی کاهش خواهد یافت. در حین جراحی، رباط عرضی قطع میشود. زمانی که رباط بهبود یابد، فضای بیشتری برای عصب و تاندونها وجود خواهد داشت.
جراحی آندوسکوپیک (لیزری) آزادسازی تونل کارپال
در جراحی اندوسکوپیک، جراح یک یا دو شکاف پوستی کوچک که ورودی نامیده میشوند ایجاد کرده و توسط یک دوربین کوچک به نام اندوسکوپ، درون دست و مچ را مشاهده میکند. سپس از یک چاقوی مخصوص برای قطع رباط عرضی استفاده میکند. قطع رباط عرضی در جراحی باز و اندوسکوپیک یکسان است.
:: برچسبها:
سندرم ,
تونل ,
کارپال ,
مچ دست ,
درمان ,
علائم ,
:: بازدید از این مطلب : 92
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 31 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
اختلال تیک عصبی یکی از اختلال های روانی است که امروزه برخی افراد را درگیر کرده است. تیک های عصبی معمولا شامل مواردی مانند پریدن پلک چشم و رفتارهای غیر ارادی در اعضای بدن میشود.
بیماری تیک عصبی چیست؟
اختلال تیک عصبی با وجود یک تیک خاص در فرد شناخته میشود. منظور از تیک، یک حرکت ناگهانی و غیرارادی است که به نظر میرسد تکرار یک حرکت فیزیکی عادی است.
درواقع تیکها رفتارهای ناگهانی، بدون درد و بدون ریتمی هستند که به صورت حرکتی یا صوتی بوده و ارتباطی با موقعیت و شرایط ندارند. برای مثال سر کلاس درس، زانوی بیمار مرتبا خم و راست میشود).
اختلال تورت و تیک عصبی در کودکان
شناختهشدهترین اختلال تیک عصبی، اختلال تورت یا سندرم تورت است. تیک عصبی در کودکان شایعتر است و در بسیاری از موارد مشکلی موقتی است که به خودی خود برطرف میشود.
در برخی از کودکان، تیکهای عصبی همچنان ادامه پیدا میکنند و خوب نمیشوند و حتی ممکن است به مرور زمان شدیدتر و پیچیدهتر شوند.
تیک عصبی در کودکان
آیا تیک عصبی خطرناک است؟
تیکهای عصبی با اینکه درد خاصی را به بیمار اعمال نمیکنند اما میتوانند باعث مختل کردن فعالیتهای روزانه نظیر نوشتن و حتی صحبت کردن شوند. علاوه بر این افراد مبتلا به تیک عصبی با کاهش شدید اعتماد به نفس مواجه شده و این عارضه بر روی روابط آنها اثر سوء میگذارد.
اما خوشبختانه با استفاده از رفتاردرمانی و داروهای متعدد میتوان تیک های عصبی را تا حد زیادی و یا کاملا درمان نمود. تشخیص و درمان قطعی تیک عصبی به عهده پزشک مغز و اعصاب میباشد.
انواع تیک عصبی
به طور کلی انواع تیک های عصبی شامل موارد زیر است:
- تیک حرکتی
- تیک صوتی
تیک حرکتی
تیک های حرکتی ساده شامل مجموعه حرکات کوتاه و بدون معنایی هستند که در فرد ایجاد میشوند. این حرکات شامل موارد زیر است:
- پلک زدن
- گرفتن حالتی خاص به چهره
- حرکت دادن ناگهانی سر
- جمع کردن شانهها
تیک های حرکتی پیچیده معمولا آرامتر، طولانیتر و هدفمندتر هستند. این تیکها شامل موارد زیر است:
- نگاه خیره
- حالات خاص چهره
- گاز گرفتن
- ضربه زدن با دست و پا
- چرخاندن بدن
- انجام حرکات ناخوشایند
تیک صوتی
تیک های صوتی ساده شامل صداهای بیمعناست، مانند:
- صاف کردن سینه
- سرفه کردن
- بالا کشیدن بینی
- کندن پوست لب
- فشفش کردن با دهان
تیک های صوتی پیچیدهتر شامل به کار بردن حروف یا عباراتی به صورت مکرر است، مانند عباراتی نظیر: خب، ساکت شو، یا حالا کارت تمومه.
صحبت کردن کودکان ممکن است غیرعادی شود و ریتم یا لحن یا تکیههای غیرعادی داشته باشد. فنومن اکو یک تیک عصبی خاص است که در آن شخص سریعا لغات خود یا لغات دیگران را تکرار میکند.
کوپرولالیا نیز تیک دیگری است که در آن شخص مرتبا از کلمات خشن و بیادبانه و اهانتآمیز استفاده میکند. این حالت در کمتر از ۱۰ درصد از افراد مبتلا به تیک عصبی ایجاد میشود.
عوامل ایجاد تیک عصبی چیست؟
علل و عوامل ایجاد و تشدید تیک عصبی عبارتند از:
- اضطراب
- استرس
- بیحوصلگی
- خستگی شدید
- هیجان
علت تیک عصبی چه مواردی میتواند باشد؟
علت اصلی تیک عصبی مشخص نیست. اما به نظر میرسد که برخی از عوامل در بروز آن نقش دارند، این عوامل عبارتاند از:
- بر اساس نتایج برخی تحقیقات، تیک عصبی میتواند ارثی باشد.
- یک جهش ژنتیکی نیز میتواند موجب بروز بیماری تورت یا تیک عصبی شود.
- اختلالات مغزی نیز میتوانند عامل بروز تیکهای عصبی باشند.
- عدم تعادل در انتقال دهندههای عصبی میتواند موجب تیک عصبی دورهای شود.
نحوه تشخیص تیک عصبی
هیچ تست آزمایشگاهی خاصی برای تشخیص تیک عصبی وجود ندارد. به جز خود تیک عصبی، سایر عملکردهای فیزیکی و عصبی بیمار کاملا عادی هستند.
پزشک شرح حال بیمار را گوش میدهد و با جزئیات کامل و به طور مشروح در مورد وقایع خانوادگی، دوران کودکی، آسیبهای احتمالی به سر، سابقه ابتلا به انسفالیت یا مننژیت، مسمویتها و داروهایی که بیمار مصرف کرده است سؤال میکند. روند رشد فیزیکی، رفتاری و پیشرفت تحصیلی بیمار نیز اطلاعات مهمی هستند.
درمان تیک عصبی در کودکان و بزرگسالان
روشهای درمان تیک عصبی شامل موارد زیر است:
- رفتار درمانی یا درمان رفتاری-شناختی
- دارو درمانی
- درمانهای مکمل
رفتار درمانی یا درمان رفتاری شناختی
تمرین تکرار منفی یکی از پرکاربردترین تکنیکهای رفتاردرمانی برای رفع تیک عصبی است. در این تمرین از بیمار خواسته میشود که به طور عمدی تیک عصبی خود را مرتبا تکرار کند و این کار را در دورههای زمانی مشخص ادامه دهد و در این بین برای دورههای زمانی کوتاه مدت، استراحت کند.
نکات مهم درمان تیک عصبی با رفتار درمانی
نکات مهم در درمان تیک عصبی شامل موارد زیر است:
- این تمرین موجب میشود که میزان بروز تیک عصبی کاهش پیدا کند. البته تاثیرات بلندمدت این تکنیک هنوز مشخص نیست.
- در این تکنیک از بیمار خواسته میشود که با کمک یک دفترچه یادداشت یا یک شمارنده که به مچ دست وصل میشود، تعداد دفعات بروز تیک عصبی را بشمارد.
- در صورتی که خود کودک از بروز تیک عصبی خود آگاه شود و به آن توجه کند، این کار میتواند نسبتا در کاهش تعداد دفعات بروز تیک عصبی موثر باشد.
- بازگشت عادت، پرکاربردترین تکنیک است که در آن از ترکیبی از تمرینات ریلکسیشن، تمرینات افزایش آگاهی و تکنیک مدیریت تقویت رفتار مثبت استفاده میشود.
- این تکنیک بین ۶۴ تا ۱۰۰ درصد احتمال موفقیت دارد.
- اضافه کردن یک فاکتور شناختی به تکنیک بازگشت عادت مانند کمک به بیمار در فکر کردن به نحو انعطافپذیرتر یا مقابله با افکار غیرمنطقی بیمار.
- اضافه کردن عاملی که موجب پرت شدن حواس بیمار میشود نیز میتواند حساسیت بیمار به عوامل عصبی را کاهش داد و بدین ترتیب بیمار کنترل بیشتری بر روی تیک عصبی خود خواهد داشت.
دارو درمانی تیک عصبی
دارو درمانی، اصلیترین روش درمان تیکهای عصبی حرکتی و صوتی است. البته لازم است که همراه با استفاده از دارو برای درمان تیک عصبی سایر درمانها نیز بر روی بیمار یا حتی خانواده او انجام شوند.
در برخی از موارد، تیکهای عصبی میتواند دقیقا مشابه با علائم OCD و ADHD باشد و به همین خاطر بسیار مهم است که در ابتدا تعیین شود که کدام یک از علائم بیمار بیش از همه نگرانکننده است و سپس درمان دارویی تیک عصبی بر اساس همان بیماری خاصی که میتواند علت بروز تیک باشد، انجام شود.
داروهای تیک عصبی
داروهای درمان تیک عصبی شامل موارد زیر است:
- آرامبخشهای معمول (داروهای ضد روانپریشی) از جمله هالوپریدول یا پیموزاید
- آکونیستهای گیرنده آلفا آدرنرژیک از جمله کلونیداین و گوانفاسین
- داروهای ضدروان پریشی مانند رزیپریدول و کلوزاپاین
- داروی تترابنزاین
- داروهای بازدارندهی سرتونین (SSRIs) مانند فلوکستین و سرتالین
- داروی بنزودیازپاین برای کاهش اضطراب
- آدامس جویدنی نیکوتین
آرامبخشهای معمول (داروهای ضد روانپریشی) از جمله هالوپریدول یا پیموزاید
داروهای آرامبخش میتوانند عوارض جانبی چشمگیری داشته باشند از جمله مشکلات تمرکز، کندذهنی و نابهنجاری دیسکینزی (یک اختلال حرکتی که شامل حرکات لب و زبان و دهان میشود).
عوارض جانبی دیگر مانند خشکی عضلات، لرزش، خوابآلودگی و افسردگی نیز با مصرف هالوپریدول شایع هستند اما با مصرف پیموزاید کمتر رخ میدهند. در صورتی که هالوپریدول یا پیموزاید موثر نباشند ممکن است داروی فنوتینایزین تجویز شود.
آکونیستهای گیرنده آلفا آدرنرژیک از جمله کلونیداین و گوانفاسین
کلونیداین عوارض جانبی کمتر و خفیفتری نسبت به داروهای آرامبخش دارد. شایعترین عوارض جانبی این دارو، خواب آلودگی است. خواب آلودگی در ۱۰ تا ۲۰ درصد از بیماران ایجاد میشود که میتوان با تنظیم دوز دارو آن را کنترل کرد.
داروهای ضدروان پریشی مانند رزیپریدول و کلوزاپاین
داروهای ضد روان پریشی دیگر که معمول نیستند مانند رزیپریدول و کلوزاپاین که گیرندههای دوپامین را مسدود میکنند.
داروی تترابنزاین
تترابنزاین که یک داروی موثر و جدید است که عوارض جانبی کمتری از سایر داروهای ضد روانپریشی دارد. این دارو را میتوان به صورت همزمان با سایر داروهای ضدروان پریشی مصرف کرد و در این حالت، دوز کمتری از هر کدام از داروها را تجویز کرد.
داروهای بازدارنده سرتونین (SSRIs) مانند فلوکستین و سرتالین
داروهای بازدارنده سرتونین (SSRIs) مانند فلوکستین و سرتالین که برای کنترل رفتارهای وسواسی و اجباری ناشی از اختلال تورت تجویز میشوند. این داروها همچنین میتوانند در درمان افسردگی و مشکلات کنترل عصبی موثر باشند. البته لازم است که در درمان OCD دوز بیشتری در مقایسه با درمان افسردگی تجویز شود. داروهای SSRIs میتوانند ایجاد ناراحتی معده و حالتتهوع کنند.
داروی بنزودیازپاین برای کاهش اضطراب
در برخی از موارد برای کاهش اضطراب فرد از داروی بنزودیازپاین استفاده میشود اما معمولا تا جای ممکن از تجویز دارو اجتناب میشود. چرا که این دارو ایجاد وابستگی و اعتیاد میکند.
آدامس جویدنی نیکوتین
آدامس جویدنی نیکوتین میتواند در کنار سایر داروهای تجویزی مانند هالوپریدول، به کاهش تیکهای عصبی کمک کند. البته لازم است که تحقیقات بیشتری برای اثبات این اثر انجام شوند.
درمانهای مکمل تیک عصبی
امروزه تمایل بیشتری برای استفاده از تکنیکهای تغذیهای و مکملهای غذایی برای کنترل تیک عصبی و پریدن پلک وجود دارد. آلرژیهای پنهان به غذاها و مواد شیمیایی و یا وجود کمبود مواد غذایی یا ویتامینها در بدن میتواند در شکلگیری و پیشرفت تیکهای عصبی موثر باشد.
پزشکان به بیماران توصیه میکنند که بیماران غذاهای ارگانیک مصرف کنند و تا جای ممکن مصرف آنتیاکسیدان، فولیکاسید، ویتامین ب و غذاهای حاوی روی و منیزیم ر افزایش دهند و از سوی دیگر از مصرف شیرینکنندهها و رنگهای مصنوعی اجتناب کرده و کافئین را نیز از رژیم غذایی خود حذف کنند.
بهترین قرص برای تیک عصبی چیست؟
هر روش درمانی یا دارو برای درمان بیماری باید توسط پزشک متخصص و با توجه به شرایط بیمار مانند سن، جنسیت، شدت بیماری و مواردی از این قبیل و پس از معاینه کامل او پیشنهاد شود.
بنابراین بهترین قرص برای تیک عصبی باید توسط دکتر متخصص پیشنهاد شود و یک نسخه عمومی به تمام افراد نمیتوان ارائه داد.
نحوه پیشگیری از تیک های عصبی
برای پیشگیری از اختلال تیک عصبی و پریدن پلک، روشهای پیشگیرانه کمی وجود دارند. برخی از شواهد نشان میدهند که تغییر خلقوخو و احساسات در دوران بارداری و حالت تهوع شدید و استفراغ در سه ماهه اول بارداری میتواند علت تشدید تیک عصبی باشد.
انجام اقداماتی برای کم کردن استرس مادر میتواند تأثیر پیشگیرانه در بروز تیک عصبی داشته باشد. به همین منوال، از آنجایی که افراد مبتلا به تیک عصبی نسبت به استرس و فشار روانی حساس هستند، تلاش برای ایجاد محیطی آرام میتواند میزان بروز تیکهای عصبی را کم کند.
این روش نمیتواند از بروز تیک بهطورکلی جلوگیری کند اما این موضوع را در نظر داشته باشید که کم کردن استرس و فشار روانی در هر صورت یکی از بایدهای سلامتی در زندگی است.
:: برچسبها:
درمان ,
تیک عصبی ,
پریدن ,
پلک ,
چشم ,
:: بازدید از این مطلب : 72
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 30 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
گفتار به قابلیت تولید انواع صوت گفته میشود که از طریق آن میتوان مفهوم را به شنونده منتقل کرد. درصورتی که فرد در توانایی کافی برای تولید این اصوات را نداشته باشد، دچار اختلال تکلم است. افرادی که دچار اختلال تکلم هستند برای نترل و درمان آن لازم است تحت گفتار درمانی قرار گیرد.
میزان شیوع بیماری اختلال تکلم چقدر است؟
تخمین زده میشود که حدود ۲۰ درصد افراد در برقراری ارتباط در برخی مراحل زندگی خود با مشکل مواجه هستند. اختلالات گفتاری و تکلمی شایعترین ناتوانی در کودکان است که ۱۰ درصد آنها را تحت تاثیر قرار میدهد.
بین ۳۰ تا ۴۰ درصد افراد نجات یافته پس از سکته مغزی نیز ممکن است دچار مشکلات تکلم و اختلالات بلع شوند که به گفتار درمانی نیاز دارند. متخصصین گفتار درمانی در تمام طول عمر بیمار از زمان نوزادی تا زمان مرگ بر مشکلات تغذیهای کار و اختلالات بلع کار میکنند.
علت اختلال در تکلم ناشی از چیست؟
اختلالات گفتار، تکلم، برقراری ارتباط و اختلالات عصبی بلع به دلیل ابتلا به برخی بیماریها و مشکلات مانند سکته مغزی، ضربه مغزی، بیماریهای پیشرونده عصبی (مانند بیماری پارکینسون، ام اس، بیماری نورون حرکتی و…) و دمانس ایجاد میشوند.
بیماریهای اکتسابی بزرگسالان نیز مانند سرطان سر و گردن و مسکنهای موقتی نیز ممکن است باعث ایجاد اختلال گفتاری شوند. علائم اختلال گفتار متفاوت بوده و به علت و محل آسیبدیدگی در مغز بستگی دارد.
شدت آسیبدیدگی نیز یک متغیر تاثیرگذار است. روشهای درمانی مختلفی برای درمان مشکلات گفتاری وجود دارد که از آن جمله استفاده از سم بوتالینیوم و انجام عملهای جراحی است.
انواع اختلال گفتار
انواع اختلال تکلم عبارتند از:
- دیسپازی یا عدم قدرت تکلم
- مشکلات ارتباطی شناختی
- دیزارتا
- دیسپراکسیا
- دیسفونیا
دیسپازی یا عدم قدرت تکلم
دیسپازی یا آفازی نوعی اختلال تکلم است که زمانی که مرکز زبان در مغز دچار آسیبدیدگی شود اتفاق میافتد. این بیماری به شکلهای متفاوتی بر افراد تاثیر میگذارد اما این افراد در موارد زیر دچار مشکلات میشوند:
در موارد بسیار شدید آفازی عمومی، شخص قادر به درک یک کلمه هم نبوده و نمیتواند با صحبت کردن، نوشتن یا نقاشی و زبان بدن با دیگران ارتباط برقرار کند. انجام کارهای روزمره مانند صحبت کردن، نوشتن، خواندن، دیدن تلویزیون برای افراد مبتلا به این بیماری مشکل و ناامیدکننده است.
اقدامات درمانی برای بهبود اختلال افازی شامل موارد زیر میشود:
- هدف قرار دادن برخی مشکلات در تکلم، درک، خواندن و نوشتن
- حداکثرسازی قابلیت انعطافپذیری مغز (توانایی مغز در سازماندهی دوباره خودش پس از قرار گرفتن در محیطهایی مانند محیطهای درمانی)
- آموزش مجدد برای مشکلات تکلمی
- بازآموزی لغات
- روشهای جبرانی آموزش به عنوان مثال، تغییر محیط به ارتباطات حمایتی
- کار کردن با دیگران برای به حداکثر رساندت بازدهی ارتباطی
- راحت کردن سبک زندگی و تغییرات هویتی
- راحت کردن دسترسی به آموزش، تعلیم و استخدام
- بررسی پتانسیل استفاده از سیستمهای ارتباطی جایگزین و تقویتکننده (به طور مثال، وسایل کمک ارتباطی)
مشکلات ارتباطی شناختی
این مشکلات بیشتر به دلیل وارد آمدن ضربه به سر ایجاد میشوند. افرادی که مشکلات ارتباطی شناختی دارند نمیتوانند کارهای زیر را انجام دهند:
- تمرکز در مکالمه
- تمرکز بر روی یک موضوع
- درک شادی، طنز و زبان تصویری
- احترام به مرزهای شخصی و آداب اجتماعی
- استفاده از موضوعات مناسب
- ارائه استدلالهای منطقی
- نتیجهگیری از اطلاعات ارائه شده
گفتار درمانی
این اقدامات میتوانند بر روی موارد زیر تاثیرگذار باشند:
- مهارتهای عمومی مکالمه
- درک گفتار
- خواندن کتاب، مجله و ایمیلها
- بیان افکار، احساسات و نظرات
- درک طنز و لذت بردن از آن
- خواندن و درک قبوض و اسناد اداری
- استفاده از رسانههای اجتماعی
مشکلات تکلم پس از آسیبدیدگی مغز ممکن است جزئی باشد و با این که ارتباطات عادی به نظر میرسد، مشکلات جدی در حفظ ارتباطات یا نگهداری شغلی ایجاد کند.
موارد زیر ممکن است بخشی از درمان افرادی باشد که به دلیل آسیبدیدگی مغزی دچار مشکلات تکلم و اختلالات بلع شدهاند:
- ارزیابی جامع نقاط قوت و ضعف در ارتباطات و بلع
- ساخت یک ارتباط یا تشخیص بلع
- تعیین اهدافی برای دستیابی به نیازهای شخصی
- ایجاد روشهایی که میتواند در زندگی روزمره مورد استفاده قرار گیرد.
- ایجاد یک برنامه بازتوانی برای کار بر فعالیتهای خاص
- کار مناسب بر روشهای ارتباطی جایگزین و تقویتکننده (وسایل کمک ارتباطی)
- کار با برنامههای کامپیوتری برای تمرین بین جلسات (متخصص گفتار درمانی بهترین کسی است که میتواند استفاده از یک برنامه مناسب را توصیه کند)
- کار کردن با مردم، اعضای خانواده و دوستان باری اطمینان از اثربخش بودن ارتباطات
- ارتباط با کارفرمایان برای بازگشت به کار
درمان ممکن است به صورت فردی یا به صورت گروهی انجام شود. متخصص گفتار درمانی غالبا به عنوان بخشی از یک تیم چند رشتهای همراه با متخصص شغل درمانی، فیزیوتراپیست و متخصص مغز و اعصاب با بیمار کار میکنند تا بتوانند نیازهای وی را به شکلی یکپارچه تامین نمایند.
الگوی بهبودی به این گونه است که ممکن است نیاز باشد که درمان در کل طول عمر انجام شود که با چالشهای مختلفی روبرو خواهد شد. متخصص گفتار درمانی به بیمار کمک میکند که بتواند برخی کارهای مهم و بلندمدت مانند فعالیتهای شغلی و فعالیتهای پدرانه و مادرانه را در دوران گذار انجام دهد. افرادی که در این مرحله با بیماری مبارزه میکنند ممکن است نیاز به برخی مداخلات مانند تغییر چیزها داشته باشند.
دیزارتا
دیزارتا یک اختلال گفتاری است. افراد مبتلا به دیزارتا (کنترل ماهیچه های دهان و گلو) مشکلی با درک زبان یا فکر کردن در مورد کلماتی که بیان میکنند ندارند. در اثر این بیماری ممکن است عضلات دهان، صورت و سیستم تنفسی به دلیل آسیبدیدگی مغز یا بیماریهای پیشرونده عصبی ضعیف شوند.
ماهیت و شدت دیزارتا ممکن است باعث ایجاد برخی علائم زیر شوند:
- نامفهوم صحبت کردن (مانند افراد مست)
- آرام صحبت کردن مشابه زمزمه کردن
- کند صحبت کردن
- محدودیت در حرکت زبان، لب و فک
- تنگی نفس
- آبریزش از دهان یا عدم کنترل مؤثر بزاق
ممکن است گفتار فرد به دلیل آسیبدیدگی مغز به طور کامل غیر قابلدرک باشد. موارد زیر ممکن است بخشی از درمان بیماری دیزارتا باشد:
- ارزیابی جامع جنبههای مختلف گفتار (مانند لبها، زبان، صدا، تنفس)
- تمرینات هدایتشده برای بهبود کنترل تنفس
- تمرین برای بهبود حرکات، قدرت و سرعت عضلات
- روشهایی برای قابل فهمتر صحبت کردن
- کار با فرد و اعضای خانواده و دوستانش برای برقرار مؤثرتر ارتباطات
دیسپراکسیا
دیسپراکسیا یک اختلال گفتاری حرکتی است که در آن توالی اصوات در هجاها و کلمات با مشکل تلفظ میشود. به این بیماری دیسپراکسیا یا اپراکسیای کلامی نیز گفته میشود.
دیسپراکسیا همچنین بر حرکات دیگر در بدن نیز تاثیر میگذارد. به طور مثال اشکال در حرکت اندامها یا اختلال در توالی انجام فعالیتها مانند درست کردن یک فنجان چای یا لباس پوشیدن از نمونههای تاثیر این بیماری بر قسمتهای مختلف بدن است. دیسپراکسیای کلامی غالبا به درجاتی از اختلالات گفتاری نیز همراه است.
ماهیت و شدت دیسپراکسیا ممکن است منجر به ایجاد مشکلات زیر شود:
- تقلید کردن
- تقلید حرکات غیرگفتاری مانند چسبیدن زبان
- تلاش باری تولید اصوات (در موارد شدید این میتواند باعث ناتوانی دائمی در تولید اصوات باشد)
درمان دیسپراکسیا ممکن است شامل موارد زیر باشد:
- ارزیابی جامع گفتار و زبان
- تمرینات مکرر اصوات آسیبدیده با خودشان یا کلمات دیگر
- تمرین کلمات مهم مانند نام اعضای فامیل
- ایجاد روشهایی برای کمک به برقرار ارتباط در صورتی که تواناییهای گفتاری، نوشتاری، نقاشی کشیدن یا زبان بدن آسیب دیده باشند.
دیسفونیا
دیسفونیا اصطلاحی است که برای اختلالات صدا به کار برده میشود. بسیاری از موارد ابتلا به دیسفونیا ممکن است شامل التهاب حنجره، وجود تودهها در تارهای صوتی، آسیبدیدگی، فلج شدن تارهای صوتی، مشکلات روانی (تغییرات صدا زمانی اتفاق میافتد که افراد تحت استرس در محل کار یا در خانه باشند) شود.
تغییرات مستمر (که بیش از ۲ هفته باقی میمانند) در صدا باید همیشه توسط پزشک مورد ارزیابی قرار گرفته و ممکن است برای درمان آنها استفاده از سم بوتالینیوم تجویز شود.
درمان اختلال گفتار با تقویت و جایگزینی ارتباطات
همه این بیماریهای گفتاری و کلامی ممکن است باعث تاثیر بر توانایی فرد در برقراری ارتباط شود و فرد نتواند از آن به بعد به خوبی صحبت کرده یا بنویسد یا نتواند پیامها را به درستی درک کند.
در این موارد یک متخصص گفتار درمانی ممکن است از روشهای تقویتی و جایگزینی ارتباطی استفاده کند. این روشها شامل اضافه کردن، تعویض کردن، صحبت کردن با زبان اشاره، وسایل کمک ارتباطی برای ادای کلمات و تکنولوژیهای کامپیوترمحور میشود.
افراد (کودکان و بزرگسالان) ممکن است با اظهار احساسات خود مشکل داشته باشند بنابراین آنها توسط دیگران درک نمیشوند. این ممکن است باعث عدم صحبت کردن، مشکلات گفتاری، نامفهوم صحبت کردن، مشکلات کلامی حرکتی (کنترل حرکات فیزیکی مورد نیاز برای صحبت کردن) یا بروز مشکل در تولید صدا و کنترل تنفس شود.
درمان اختلال تکلم
استفادهکنندگان از ابزار تقویتی و جایگزینی ارتباطی از یک سیستم برای برقراری ارتباط استفاده میکنند که میتواند شامل موارد زیر باشد:
- امضا کردن
- استفاده از علائم و نشانهها
- کتابهای ارتباطی شامل کلمات و تصاویر یا علائم پراستفاده
- وسایل کمک ارتباطی با تکنولوژیهای سطح پایین (مانند یک نمودار کوچک با علائمی برای نیازهای ضروری یا ابزاری برای پیامهای بسیار محدودشده)
- وسایل کمک ارتباطی با تکنولوژیهای برتر (مانند VOCA) مانند آن چیزی که استفان هاوکینز استفاده میکند.
درمان باید هر چه سریعتر آغاز شود تا فرد بتواند با تقویت و جایگزینی ارتباطی، خودش را اظهار کند. برای برخی افراد، تقویت و جایگزینی ارتباطی، ممکن است در تمام مدت عمر نیاز باشد و متخصص گفتار درمانی سیستمهای بهروز را برای سازگاری حداکثری با نیازهای بیمار به کار گیرد.
برای مثال:
- تغییر و بهبود دنیای استفاده از وب
- ارزیابی توانایی فردی در بیان خود به گونهای که دیگران بتوانند او را درک کنند.
- ارزیابی در کنار دیگران (به طور مثال اعضای خانواده، متخصص طب شغلی، متخصص فیزیوتراپی و …) برای بررسی مناسب بودن و در دسترس بودن سیستمها
- ارتباط با اعضای خانواده و افراد مهم دیگر برای تعلیم آنها در مورد سیستم تقویتی و جایگزینی ارتباطی که فرد از آنها استفاده میکند.
- روشهای جایگزینی و تقویتی ارتباطی به بهروزرسانی مستمر و دورهای نیاز دارند زیرا لغات گسترش مییابند و نیازهای افراد تغییر میکنند.
- درمانهای دورهای منظم
:: برچسبها:
اختلال ,
گفتار ,
تکلم ,
گفتار درمانی ,
:: بازدید از این مطلب : 87
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری سرطان مغز رشد بیش از اندازه سلولهای مغزی است که به صورت تودههایی تحت عنوان تومور مغزی نمایان میشود.
سرطان مغز چگونه است؟
علت سرطان مغز رشد غیرطبیعی سلولهای مغز است. این بیماری میتواند از سلولهای اولیه مغز، سلولهای دیگر اجزای مغز (مثل رگهای خونی یا غشاء مغز) یا از رشد سلولهای سرطانی در سایر اندامهای بدن شروع شده و از طریق جریان خون به مغز برسد و منجر به سرطان مغز ثانویه یا جابهجا شده شود.
اگر یکی از علائم زیر را داشتید، باید به دنبال مراقبتهای اورژانسی باشید:
- استفراغ دائمی و بدون دلیل
- دوبینی چشم و تاری دید (مخصوصا فقط در یک سمت)
- اختلال خواب
- تشنجهای جدید
- سردردهای جدید
هرچند سردرد یکی از علائم رایج سرطان مغزی است، اما این سردردها تا مراحل نهایی بیماری اتفاق نمیافتد. اگر فرد متوجه هر نوع تغییری در سردردهای خود شد، باید به پزشک متخصص مغز و اعصاب مراجعه کند.
علائم پیشرفته سرطان مغز را بشناسید
اگر یک تومور مغزی شناخته شده داشته باشید، هر نوع علامت جدید یا ناگهانی یا تشدید علائم، بیانگر این است که بیمار باید به نزدیکترین بیمارستان مراجعه کند.
مراقب بروز علائم جدید، از جمله موارد زیر باشید:
- حمله عصبی و تشنج
- تغییر وضعیت ذهنی، مانند افزایش خواب، مشکل حافظه، یا عدم توانایی در تمرکز
- تغییر بینایی یا دیگر مشکلات حسی
- مشکل گفتاری یا مشکل در بیان خود
- تغییر رفتار و شخصیت
- ضعف یا مشکل در راه رفتن
- حالت تهوع یا استفراغ (مخصوصا در افراد میانسال یا مسن)
- شروع ناگهانی تب، مخصوصا پس از شیمی درمانی
انواع سرطان مغز
مغز از انواع مختلفی سلول تشکیل شده است. برخی از سرطان های مغزی زمانی ایجاد میشوند که ویژگیهای طبیعی یک نوع سلول تغییر کند. هنگام که ویژگیهای طبیعی سلول تغییر میکند، سلول به طرز غیر طبیعی رشد یافته و تکثیر میشود. با رشد سلولهای غیرطبیعی، سلولها به صورت تودهای در آمده و به تومور تبدیل میشوند.
انواع سرطان مغز شامل موارد زیر است:
- سرطان اولیه مغز
- سرطان متاستاتیک مغز
سرطان اولیه مغز
تومورهای مغزی ایجاد شده را تومورهای اولیه مغز مینامند زیرا از مغز شروع میشوند.
رایجترین تومورهای اولیه مغزی شامل موارد زیر است:
- تومور گلیوما
- مننژیومها
- آدنومهای هیپوفیز
- وستیبولار شوانوما
- تومورهای نورواکتودرمی اولیه (مدولوبلاستوما)
تورمور گلیوما شامل موارد زیر است:
- تومورهای گلیوبلاستوما
- آستروسیتوما
- الیگو دندرو گلیوما
- آپاندیموما
اکثر تومورها با توجه به نام قسمتی از مغز یا نوع سلول مغزی که تومور از آنجا شروع شده، نامگذاری شدهاند.
سرطان متاستاتیک مغز چیست؟
سرطانهای متاستاتیک مغز از سلولهای سرطانی موجود در تومورهای قسمتهای دیگر بدن به وجود میآیند. سلولهای تومورهای قسمتهای دیگر بدن از طریق فرآیندی به نام متاستاتیک در مغز منتشر میشوند.
این نوع تومور، رایجترین نوع تومور مغزی است.
علت سرطان مغز چیست؟
علت سرطان مغزی مانند بسیاری از سرطانها ناشناخته است. با این وجود موارد زیر ممکن است منجر به ابتلا به این بیماری شود:
- عوامل ژنتیکی
- سموم مختلف موجود در محیط،
- قرارگیری سر در معرض اشعههای خطرناک
- عفونت HIV (ایدز)
- سیگار کشیدن
همه این موارد در ایجاد سرطان های مغز نقش دارند. در اکثر موارد هیچ دلیل مشخصی برای سرطان مغز وجود ندارد.
شایعترین علائم سرطان مغز
علائم سرطان اولیه و سرطان متاستاتیک مغز یکسان هستند. رایجترین نشانه های سرطان مغز عبارتند از:
- سردرد
- ناتوانی
- ضعف
- مشکل در راه رفتن
- تشنج
دیگر علائم و نشانههای غیراختصاصی این عارضه عبارتند از:
- تغییر وضعیت ذهنی، تغییر در تمرکز، حافظه، توجه یا هوشیاری حالت تهوع و استفراغ
- اختلالات بینایی
- اختلالات تکلم
- تغییر تدریجی توانایی فکری یا پاسخ احساسی
راه تشخیص سرطان مغز چگونه است؟
در اکثر موارد باید یک سی تی اسکن از مغز بیمار انجام شود. سی تی اسکن مغز شبیه عکسهای رادیوگرافی است اما سه بعدی بوده و جزئیات بیشتری را نشان میدهد. معمولا یک ماده کنتراست در رگ بیمار تزریق میشود تا موارد غیرطبیعی را به طور مشخص و واضح نشان دهد.
معمولا در موارد مشکوک به تومور مغزی، به جای سی تی اسکن از ام آر آی مغز استفاده میشود زیرا حساسیت و دقت ام آر آی برای تشخیص وجود تومور یا تغییرات صورت گرفته در تومور بیشتر است.
مرحله بعد، تایید وجود سرطان تومور مغزی است که با نمونه برداری از تومور و آزمایش نمونه برداشته شده، انجام میشود. این کار را بیوپسی یا نمونهبرداری میگویند.
رایجترین روش برای نمونهبرداری، انجام جراحی است. در جراحی ابتدا جمجمه باز شده و در صورت امکان تمام تومور برداشته میشود. سپس قسمتی از تومور به عنوان نمونه برای آزمایش فرستاده میشود.
روش های درمان سرطان مغز
سه روش اصلی درمان بیماری سرطان مغز شامل موارد زیر است:
- جراحی مغز
- پرتو درمانی
- شیمی درمانی
جراحی تومور مغزی
این روش درمان سرطان مغز به عواملی همچون سن بیمار، سلامت کلی بیمار، اندازه، محل و نوع تومور بستگی دارد. در بسیاری از افراد مبتلا به تومور مغزی، جراحی انجام میشود.
هدف از جراحی تومر مغزی این است که پزشک اطمینان حاصل کند اختلالاتی که در آزمایشها نشان داده شده واقعا تومور است و سپس تومور را بردارد. اگر تومور قابل برداشتن نباشد، جراح نمونهای از تومور را برای انجام آزمایش و تشخیص نوع تومور برمیدارد.
در برخی موارد، مخصوصا در تومورهای خوش خیم، با برداشت تومور به وسیله جراحی، علائم نیز کاملا برطرف میشوند. جراح مغز و اعصاب تلاش میکند که در صورت امکان تمام تومور را بردارد.
جراحی تومور مغزی
ممکن است قبل از جراحی سرطان مغز درمانهای دیگری نیز روی فرد انجام میشود. این درمانها عبارتند از:
- داروی دگزامتازون (دکادرون) برای بیمار تجویز میشود تا التهاب را کاهش دهد.
- به بیمار داروی ضد تشنج داده میشود تا تشنجها را کاهش داده یا از وقوع تشنج جلوگیری کند.
علاوه بر دو روش بالا، اگر مایع مغزی نخاعی زیادی در اطراف مغز جمع شده باشد، از یک لوله پلاستیکی باریک به نام شانت برای تخلیه مایع استفاده میشود.
یک انتهای شانت در حفرهای که مایع در آنجا جمع شده قرار دارد و انتهای دیگر شانت به قسمت دیگری از بدن برده میشود. مایع مغزی نخاعی از مغز به قسمتی از بدن میرود که بتواند از آنجا به راحتی دفع شود.
پرتو درمانی تومور مغزی
پرتو درمانی (که آن را رادیوتراپی نیز مینامند) به معنای استفاده از امواجی با انرژی زیاد برای کشتن سلولهای تومور و جلوگیری از رشد و تکثیر سلولهای تومور است.
پرتو درمانی در سرطان مغز برای افرادی انجام میشود که نمیتوانند روی آنها جراحی انجام داد. در برخی موارد پس از جراحی، از پرتو درمانی برای کشتن سلولهای باقیمانده تومور استفاده میشود.
پرتو درمانی نوعی درمان موضعی است به این معنی که فقط بر روی سلولهایی که در مسیر پرتوها قرار دارند تاثیر میگذارد و به دیگر سلولهای بدن یا قسمتهای دیگر مغز آسیبی نمیرساند.
درمان سرطان و تومور مغزی با پرتو درمانی
چند روش برای تابش پرتوها به مغز وجود دارد که عبارتند از:
- تابش پرتو به صورت خارجی
- تابش داخلی یا ایمپلنتی
- جراحی رادیویی استریوتاکتیک
تابش پرتو به صورت خارجی
در تابش پرتو به صورت خارجی، اشعهای با انرژی زیاد به تومور مورد نظر میتابد. اشعه تابیده شده از پوست، جمجمه، بافت سالم و دیگر بافتهای مغز عبور میکند تا به تومور برسد.
معمولا درمان سرطان مغز با این روش برای مدت مشخصی و پنج روز در هفته انجام میگیرد. هر جلسه درمان فقط چند دقیقه طول میکشد.
تابش داخلی یا ایمپلنتی
در تابش داخلی یا ایمپلنتی، یک کپسول رادیواکتیو کوچک در درون تومور قرار داده میشود. اشعه از کپسول خارج شده و تومور را از بین میبرد.
خاصیت رادیواکتیویته کپسول هر روز کمی کاهش مییابد و پس از اینکه اشعه به مقدار کافی به تومور تابید، کپسول درآورده میشود. در حین درمان، بیمار باید چند روز در بیمارستان بماند.
جراحی رادیویی استریوتاکتیک
جراحی رادیویی استریوتاکتیک که گاهی جراحی بدون چاقو نیز نامیده میشود، نوعی روش درمانی است که اصلا جراحی در آن انجام نمیشود. در این روش، تومور بدون باز کردن جمجمه، درمان میشود. ابتدا یک سی تی اسکن یا ام آر آی انجام میشود تا محل دقیق تومور در مغز مشخص شود.
مقدار زیادی پرتوهای متمرکز پر انرژی از زوایای مختلف به تومور میتابند. اشعهها، تومور را از بین میبرند. جراحی رادیویی استریوتاکتیک عوارض کمتری نسبت به جراحی باز داشته و به دوره نقاهت کمتری نیاز دارد.
شیمی درمانی و درمان بیماری سرطان مغز
شیمی درمانی به معنای استفاده از داروهای قوی برای کشتن سلولهای تومور است. در شیمی درمانی از یک دارو یا ترکیبی از چند دارو استفاده میشود.
داروها یا از راه دهان و یا از راه ورید مصرف میشوند. برخی از داروها از راه شانتی که برای تخلیه مایع اضافی مغز قرار داده شده، وارد مغز میشوند.
معمولا شیمی درمانی سرطان مغز به صورت دورهای انجام میشود. یک دوره شامل دوره کوتاهی از درمان شدید و سپس دورهای استراحت و بهبودی است. هر دوره چند هفته میکشد.
اکثر برنامههای درمان به نحوی برنامهریزی میشوند که دو تا چهار دوره درمان کامل انجام شود. سپس یک دوره استراحت وجود دارد تا پزشک ببیند که تومور چگونه به درمان پاسخ داده است.
عوارض شیمی درمانی کاملا شناخته شده هستند. تحمل عوارض شیمی درمانی برای برخی از افراد بسیار سخت است. برخی از عوارض شیمی درمانی شامل حالت تهوع و استفراغ، زخمهای دهان، کاهش اشتها و ریزش مو هستند. برخی از این عوارض را میتوان با دارو کنترل کرد.
:: برچسبها:
درمان ,
سرطان مغز ,
تومور مغزی ,
پزشکی ,
بیماری سرطان ,
درمان سرطان ,
:: بازدید از این مطلب : 55
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
امروزه به دلیل تغییر سبک زندگی، بسیاری از افراد مبتلا به اختلال خواب یا بی خوابی شبانه هستند.
چه فردی دارای اختلال خواب یا بی خوابی است؟
اگر یکی از چهار نشانه زیر را دارید، مبتلا به اختلال خواب یا بی خوابی هستید:
- مشکل در به خواب رفتن
- بیدار شدن مکرر در خلال شب همراه با ناتوانی یا اشکال در به خواب رفتن مجدد
- بیدار شدن خیلی زود در صبح
- خوابی که باعث تجدید قوا نشود
عوارض و مشکلات ناشی از کم خوابی در شب و بی خوابی
بی خوابی نه تنها سطح انرژی را کاهش میدهد و بر روی خلق و خوی فرد تاثیر میگذارد، بلکه سلامت جسمانی و عملکرد روزانه فرد را نیز تحت تاثیر قرار میدهد.
میزان خواب کافی برای افراد مختلف یکسان نیست. اما اکثر بزرگسالان به ۷ تا ۸ ساعت خواب در شبانه روز نیاز دارند. در برخی مواقع، بسیاری از بزرگسالان بی خوابی کوتاه مدت یا بی خوابی حاد را تجربه میکنند که برای چند روز یا چند هفته طول میکشد. فرد معمولا این نوع بی خوابی را در نتیجه استرس یا یک حادثه تهاجمی تجربه میکند.
اما برخی افراد بی خوابی بلند مدت یا بی خوابی مزمن دارند که یک ماه یا بیشتر طول میکشد. در این مورد، مشکل بی خوابی ممکن است ناشی از مصرف یک دارو خاص باشد. اما اگر بی خوابی مزمن بدون دلیل ایجاد شود، فرد دچار اختلال خواب است.
معمولا برای درمان بی خوابی شبانه نیازی به اقدام خاصی نیست و با تغییرات ساده در سبک زندگی میتوان این مشکل را حل کرد. خواب کافی، رژیم غذایی سالم و فعالیت بدنی منظم برای سلامت شما اهمیت دارد. بنابراین لازم است برای داشتن یک زندگی سالم به این سه مورد توجه شود.
کم خوابی و بی خوابی در شب
صرف نظر از دلیل اصلی بیخوابی، این بیماری میتواند روی سلامت روحی و جسمی شما تاثیر بگذارد. محققان برای افراد مبتلا به بیخوابی کیفیت زندگی پایینتری را نسبت به افرادی که خواب باکیفیتی دارند، گزارش کردهاند.
اگر مشکل بی خوابی عملکرد روزانه شما را مختل کرده است، به متخصص مغز و اعصاب مراجعه کنید تا علت بی خوابی و روش درمان آن را مشخص کند. اگر پزشک تشخیص دهد که احتمال ابتلای شما به اختلال خواب وجود دارد، درمانهایی تجویز میکند که دلایل اصلی بهوجود آورنده اختلال بهدرستی تصحیح و یا درمان شوند.
علت و دلایل بی خوابی شبانه چیست؟
بی خوابی در شب ممکن است ناشی از عوامل جسمی و روحی باشد. گاهی اوقات یک مشکل پزشکی اولیه سبب بروز بی خوابی مزمن میشود، در حالی که بی خوابی موقت ممکن است به علت یک رویداد یا اتفاقی که اخیرا رخ داده است، بروز کند.
علت بی خوابی معمولا موارد زیر است:
- اختلال در ریتم شبانهروزی
- اختلالات خلقی و شخصیتی
- مشکلات پزشکی
- هورمونها (استروژن)
- سایر عوامل
اختلال در ریتم شبانهروزی
کار کردن تا دیروقت، تغییر شیفت کاری، ارتفاع زیاد، سرو صدای محیطی، گرما یا سرمای شدید میتواند باعث بی خوبی شود.
اختلالات خلقی و شخصیتی
اختلال دوقطبی، افسردگی، استرس شدید و یا اختلالات روانی از علت های کم خوبی است.
مشکلات پزشکی
درد مزمن، سندرم خستگی مزمن، نارسایی احتقانی قلب، آنژین، بیماری رفلکس اسیدی (GERD)، بیماری مزمن انسداد ریوی، آسم، آپنه خواب، پارکینسون، بیماری آلزایمر، هیپوتیروئیدی، آرتریت، ضایعات مغزی، تومورها و سکته مغزی از دلایل بی خوابی در شب است.
هورمونها (استروژن)
تغییرات هورمون در طول قاعدگی میتواند باعث بی خوابی شود.
سایر عوامل
انگل، شرایط ژنتیکی، ذهن بیش فعال و حاملگی از دیگر دلایل کم خوابی و بی خوابی در شب است.
علائم بی خوابی چیست؟
علائم بی خوابی ممکن است شامل موارد زیر باشد:
- مشکل خوابیدن در شب
- بیدار شدن در طول شب
- خیلی زود از خواب بیدار شدن
- احساس خستگی پس از خواب شبانه
- خواب آلودگی و خستگی در طول روز
- تحریک پذیری، افسردگی یا استرس شدید
- مشکل در توجه کردن، تمرکز و یا به خاطر آوردن مسائل
- افزایش اشتباهات و حوادث
- نگرانی مداوم در مورد خواب
نحوه تشخیص اختلال خواب
با توجه به وضعیت بیمار، تشخیص بی خوابی و تعیین علت آن ممکن است دربرگیرنده موارد زیر باشد:
- معاینه جسمی
- بررسی عادات خواب
- مطالعه خواب
معاینه جسمی
اگر علت بی خوابی شما مشخص نباشد، پزشک معاینات جسمی انجام خواهد داد تا علائم و مشکلات پزشکی دیگری که ممکن است به بیخوابی مربوط باشند را جستجو کند. گاهی یک آزمایش خون تجویز میشود تا پزشک مشکلات تیروئید یا سایر شرایطی که باعث اختلال خواب میشوند، را بررسی کند.
بررسی عادات خواب برای تشخیص اختلالات خواب
پزشک علاوه بر پرسیدن سؤالاتی راجع به خواب بیمار، ممکن است از بیمار بخواهد پرسشنامهای پر کند تا الگوی خواب و بیداری و میزان خواب روزانه بیمار را تعیین کند. همچنین ممکن است پزشک از بیمار بخواهد به مدت دو هفته جزئیات مربوط به خواب خود را یادداشت کند.
مطالعه خواب
اگر علت بیخوابی بیمار مشخص نباشد، یا علائمی از ابتلا به سایر اختلالات خواب، مانند آپنه خواب یا سندرم پای بی قرار وجود داشته باشد، ممکن است لازم باشد که بیمار یک شب را در کلینیک معاینات خواب بگذراند.
آزمایشاتی برای نظارت و ثبت انواع فعالیتهای بدن در هنگام خواب انجام میشوند، از جمله مواردی که ثبت میشوند عبارتند از امواج مغزی، تنفس، ضربان قلب، حرکات چشمها و حرکات بدن.
روشهای درمان بی خوابی شبانه
تغییر عادات خواب بیمار و رسیدگی به علل بی خوابی مانند استرس، مشکلات پزشکی یا مصرف دارو، میتواند به بازگشت آرامش خواب بسیاری از افراد کمک کند.
اگر این موارد موثر نبودند، پزشک ممکن است درمانهای روانشناختی و استفاده از دارو را برای کمک به بهبود آرامش و خواب بیمار تجویز کند.
به طور کلی روش های درمان اختلال خواب عبارتند از:
- تجویز دارو
- رفتار درمانی برای بیخوابی
تجویز دارو
مصرف قرصهای خوابآور به بهبود خواب بیمار کمک میکند. پزشکان به طور کل توصیه میکنند بیشتر از چند هفته از این داروها استفاده نشود، اما برخی داروها برای مصرف طولانی مدت تجویز میشوند. این داروها شامل موارد زیر هستند:
- اسزوپیکلون (لونستا)
- راملتئون (Rozerem)
- زالپلون با نام تجاری سوناتا
- زولپیدم با نامهای تجاری Ambien, Edluar, Intermezzo, Zolpimist
مصرف قرصهای خوابآور ممکن است عوارض جانبی همچون ایجاد حالت مستی و افزایش خطر افتادن را به همراه داشته باشد و یا اعتیادآور باشد، لذا درمورد این داروها و عوارض جانبی آنها با پزشک مشورت کنید.
داروی کم خوابی
رفتار درمانی برای بی خوابی
رفتار درمانی بیماری بی خوابی (CBT-I) میتواند به کنترل بیمار یا از بین بردن افکار و اقدامات منفی که او را بیدار نگه میدارد کمک کند و به طور کلی به عنوان اولین قدم درمانی برای افراد مبتلا به بی خوابی توصیه میشود.
به طور معمول، CBT-I به اندازه داروهای خواب یا بیشتر از آنها برای درمان بیخوابی موثر است. بخش شناختی روش CBT-I، شناخت و تغییر باورهایی است که بر توانایی به خواب رفتن بیمار تاثیر میگذارد.
این روش میتواند به کنترل یا حذف افکار و نگرانیهای منفی بیمار که او را بیدار نگه میدارد، کمک کند. همچنین، این روش به حذف سیکل معیوب نگرانیهای زیاد بیمارگونه در مورد به خواب رفتن کمک خواهد کرد.
بخش رفتاری روش CBT-I به بیمار کمک میکند تا عادتهای خوب خوابیدن را در خود ایجاد کند و از رفتارهایی که او را از تجربه خوب خوابیدن دور میکند، اجتناب کند.
مثالهایی از استراتژیهای موجود عبارتند از:
- روش درمانی کنترل محرکها
- تکنیکهای ریلکسیشن
- محدودیت خواب
- بیدار ماندن منفعل
بی خوابی شبانه
روش درمانی کنترل محرکها
این روش کمک میکند تا بیمار فاکتورهایی که ذهن را به مقاومت در برابر خواب سوق میدهد، حذف کند. به عنوان مثال، ممکن است به بیمار توصیه شود که ساعت مشخص و ثابتی برای زمان خواب و بیداری تنظیم کند و از چرت زدن بپرهیزد.
این روش به بیمار میآموزد که از تخت فقط برای خواب استفاده کند، و اگر نمیتواند در عرض ۲۰ دقیقه به خواب برود اتاق خواب را ترک کند و تنها زمانی که خوابآلوده بود بازگردد.
تکنیکهای ریلکسیشن برای درمان بیخوابی
شل کردن پیشرونده عضلات، بیوفیدبک و تمرینات تنفسی راههایی برای کاهش اضطراب در هنگام خواب هستند. تمرین این تکنیکها میتواند به کنترل تنفس، ضربان قلب، تنش عضلات و خلق و خو کمک کند تا بیمار بتواند آرام شود.
روش محدودیت خواب جهت درمان اختلال خواب
در این روش درمان، مدت زمانی که بیمار در بستر سپری میکند کاهش مییابد و از چرت زدن در طول روز جلوگیری میشود زیرا موجب کم شدن خواب و خستگی بیمار در شب بعد میشود. هنگامی که خواب بیمار بهبود یافت، مدت زمان گذراندن در رختخواب به تدریج افزایش مییابد.
بیدار ماندن منفعل
این روش برای درمان بی خوابی آگاهانهای است که ناشی از نگرانی و اضطراب برای خوابیدن و بهموقع بیدار شدن میباشد.
به غیر از موارد فوق پزشک ممکن است سایر استراتژیهای مربوط به شیوه زندگی و محیط خواب را برای کمک به ایجاد عاداتی در بیمار که موجب بهبود خواب آرام و هوشیاری روزانه میشود، توصیه کند.
راههای پیشگیری از بی خوابی شبانه
یکی از سوالاتی که پرسیده میشود این است که برای جلوگیری از بی خوابی چه باید کرد؟ در پاسخ باید گفت که عادات خواب خوب میتواند به جلوگیری از بی خوابی شبانه و تجربه خواب آرام کمک کند:
- زمان خواب و بیداری خود را در تمام روزهای هفته از جمله تعطیلات آخر هفته، ثابت کنید.
- فعالیت روزانه. فعالیت منظم کمک میکند تا یک خواب خوب را تجربه کنید.
- داروهای مصرفی خود را بررسی کنید و در مورد تاثیر آنها بر روی خواب با پزشک خود مشورت کنید.
- چرت زدن را کاهش دهید یا از آن پرهیز کنید.
- مصرف کافئین را کاهش دهید یا از آن پرهیز کنید و نیکوتین مصرف نکنید.
- از مصرف غذا و نوشیدنی سنگین پیش از خواب خودداری کنید.
- محیط اتاق خواب را برای خواب راحت کنید.
- قبل از رفتن به رختخواب از یک مراسم خواب آرامشبخش مانند حمام آب گرم، خواندن یا گوش دادن به موسیقی ملایم، استفاده کنید.
:: برچسبها:
درمان ,
کم خوابی ,
بی خوابی ,
شب ,
:: بازدید از این مطلب : 61
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
تست نوار مغز یکی از اصلیترین روش های تشخیص بیماریهایی مانند صرع، تشنج و میگرن است.
کاربرد تست نوار مغز در تشخیص بیماری های مغزی
تست نوار مغزی برای تشخیص فعالیت الکتریکی مغز انجام میشود. در این تست، از صفحههای فلزی کوچکی به نام الکترود استفاده میشود که به سر متصل میشوند.
سلولهای مغزی شما از طریق سیگنالهای الکتریکی با هم ارتباط برقرار میکنند و این انتقال سیگنال حتی در زمانی که خواب هستید نیز ادامه دارد. این فعالیت الکتریکی به صورت امواجی در نتایج تست نوار مغزی نشان داده میشود.
تست نوار مغز یکی از اصلیترین تستهای تشخیصی برای تایید ابتلا به بیماری صرع است. البته از این تست برای تشخیص بسیاری از بیماریها یا مشکلات دیگر نیز استفاده میشود.
برای تشخیص بیماریهایی دیگری چون تشنج، تومور مغزی، دمانس یا زوال عقل و سکته نیز از نوار مغزی و یا دستگاه eeg استفاده میکند.
نصب دستگاه نوار مغزی یا الکتروانسفالوگرافی هیچ درد یا خطری نداشته و بیمار بعد از اتمام آن میتواند به کارهای روزمرهی خود ادامه دهد. همچنین فرآیند گرفتن نوار مغزی ۴۵ دقیقه تا ۲ ساعت به طول میانجامد.
تست نوار مغز
چرا و چه موقع تست نوار مغز بگیریم؟
تست نوار مغزی نشان دهنده فعالیت الکتریکی مغز است و میتواند در تشخیص بیماریهای مغزی خصوصا صرع مفید باشد. تست نوار مغزی نمیتواند میزان هوش یا ابتلا به بیماریهای روانی را تشخیص دهد.
تست نوار مغز میتواند در تشخیص یا درمان این موارد مفید باشد:
- صرع یا تشنج
- تومور مغزی
- ضربه به سر
- اختلال عملکرد مغزی که میتواند علل مختلفی داشته باشد.
- التهاب مغزی
- سکته مغزی
- اختلالات خواب
- دمانس (زوال مغزی)
از تست نوار مغز همچنین برای تشخیص کمای مداوم استفاده میشود. تست نوار مغز را میتوان به صورت همزمان با بیهوشی برای تشخیص میزان بیهوشی بیمار استفاده کرد.
آیا نوار مغزی ضرر دارد؟ عوارض آن چیست؟
انجام تست نوار مغزی کاملا ایمن است. در برخی از موارد به صورت کاملا عمدی سعی میشود که در حین انجام تست افراد مبتلا به صرع برای بروز تشنج تحریک شوند اما تمامی مراقبتهای پزشکی لازم در حین انجام تست انجام میشود.
آمادگی قبل از نوار مغزی چگونه است؟
برای آماده شدن جهت گرفتن نوار مغزی لازم است کارهای زیر انجام شود:
- سر خود را بشویید اما از هیچ کرم یا نرم کنندهای استفاده نکنید یا بر سر خود ژل یا واکس یا اسپری نزنید. استفاده از این محصولات میتواند موجب شود که چسبیدن الکترودها با سر مشکل شود.
- در روز انجام تست از خوردن کافئین خودداری کنید، چرا که بر روی نتایج تست اثر میگذارد.
- داروهای همیشگی خود را طبق معمول مصرف کنید مگر این که پزشکتان از شما خواسته باشد که داروهایتان را نخورید.
- اگر لازم باشد در حین انجام تست بخوابید، ممکن است پزشکتان از شما بخواهد که قبل از تست کمتر بخوابید یا اصلا نخوابید تا در حین تست خوابتان ببرد.
الکتروانسفالوگرافی و تست نوار مغزی
نحوه انجام تست نوار مغز
شما در هنگام انجام تست نوار مغزی کاملا راحت هستید و هیچ دردی حس نمیکنید. الکترودهایی که روی سر قرار داده میشوند، هیچ حسی ایجاد نمیکنند و تنها فعالیت الکتریکی مغز را ثبت میکنند.
در حین انجام تست نوار مغزی، اتفاقات زیر میافتد:
- یک تکنسین اندازه دور سر شما را میگیرد و روی سر شما علامت گذاری میکند تا محل قرار دادن الکترودها را مشخص کند. ممکن است روی این نقاط مشخص شده روی مغز کرم مخصوصی زده شود تا کیفیت دریافت سیگنال توسط الکترودها بیشتر شود.
- تکنسین با کمک چسب مخصوصی، صفحههای فلزی بسیار کوچکی به نام الکترود را روی سر شما قرار میدهد.
- در برخی از موارد از یک کلاه لاستیکی استفاده میشود که روی سر محکم میشود و سپس الکترودها روی آن قرار داده میشوند. این الکترودها به سیمهایی متصل هستند که اطلاعات دریافتی را به یک کامپیوتر انتقال میدهند.
- بعد از این که الکترودها قرار داده شدند، انجام تست در حدود ۶۰ دقیقه طول میکشد. اگر نیاز باشد که در حین انجام تست بخوابید، ممکن است انجام تست تا ۳ ساعت نیز طول بکشد.
در حین انجام تست شما در حالتی کاملا راحت هستید و چشمان شما بسته است. در بسیاری از موارد، ممکن است تکنسین از شما بخواهد که چشمان خود را باز کنید و ببندید یا یک محاسبه ساده انجام دهید، یک پاراگراف از یک متن را بخوانید، به یک تصویر نگاه کنید، نفس عمیق بکشید یا به نوری که فلش میزند نگاه کنید.
در هنگام انجام تست نوار مغز ممکن است نوار ویدئویی نیز ضبط شود. حرکات بدن شما در حین انجام تست ضبط میشوند. این ترکیب اطلاعاتی میتواند به تشخیص بهتر بیماری کمک کند.
اقدامات بعد از گرفتن نوار مغزی
تکنسین بعد از اتمام گرفتن نوار مغز، الکترودها را از روی سر برمیدارد. در صورتی که از هیچ ماده آرام بخشی استفاده نشده باشد، شما هیچ عوارض جانبی احساس نمیکنید و میتوانید بلافاصله بعد از تست به فعالیتهای روزمره خود ادامه دهید.
در صورتی که در حین انجام تست از ماده آرام بخش استفاده شده باشد، کمی طول میکشد که اثر دارو از بین برود و بنابراین شما نمیتوانید بعد از تست، رانندگی کنید. بهتر است با یکی از آشنایان یا دوستان خود هماهنگ کنید که بعد از اتمام تست شما را به خانه برسانند.
انواع امواج مغزی
امواج مغزی انواع مختلفی دارند که شامل موارد زیر است:
- امواج آلفا که تنها زمانی وجود دارند که شما چشمان خود را بستهاید اما بیدار هستید. این امواج در حالتی که چشمها باز هستند یا شما روی موضوعی تمرکز دارید نیز استفاده میشود.
- امواج بتا در زمان هوشیاری یا بعد از مصرف بالای دوز بالایی از برخی داروها مانند بنزودیازپاین تولید میشوند.
- امواج دلتا معمولا در کودکان و افرادی که خواب هستند وجود دارند.
- امواج تتا این امواج نیز در مغز افراد خواب و کودکان وجود دارد.
نتیجه نوار مغز چه چیزی را نشان میدهد؟
نوار مغزی تستی است که فعالیت الکتریکی مغز را اندازه گیری کرده و ثبت میکند. در این تست، حسگرهای مخصوصی به نام الکترود به سر شما متصل میشوند. این الکترودها از طریق سیمهایی به مغز شما متصل هستند. نتیجه تست نوار مغزی در همان روزی که تست را میدهید، آماده خواهند بود.
تفسیر نتایج نوار مغزی در دو دسته عالی و غیرعادی تقسیمبندی میشود.
تفسیر نتایج عادی نوار مغز
تفسیر نتایج عادی نوار مغز به این صورت است:
- در افراد بزرگسالی که کاملا بیدار و هوشیار هستند تفسیر تست نوار مغزی در اغلب موارد امواج آلفا و بتا را نشان میدهد.
- هر دو طرف مغز نشان دهنده الگوی فعالیت الکتریکی یکسان هستند.
- هیچ گونه کاهش یا افزایش ناگهانی در فعالیت الکتریکی مغز وجو ندارد.
- در صورتی که در هنگام انجام تست از فلش نور استفاده شود، یک قسمت از مغز یک واکنش کوتاه به هر بار فلش زدن نور نشان میدهد اما امواج مغزی حالتی عادی دارند.
تفسیر نتایج عادی نوار مغزی
تفسیر نتایج غیر عادی نوار مغزی
دو طرف مغز دارای الگوی فعالیت الکتریکی متفاوتی هستند. این موضوع میتواند بدین معنا باشد که در یک طرف یا یک ناحیه از مغز مشکلی وجود دارد.
تست نوار مغزی نشان دهنده فعالیت الکتریکی بالای مغز به طور ناگهانی است و یا برعکس فعالیت الکتریکی مغز به طور ناگهانی کم میشود. این تغییرات میتوانند ناشی از تومور، عفونت یا صرع باشند.
اگر شخص به صرع مبتلا باشد، محل دقیق بروز این فعالیتهای الکتریکی غیر عادی در مغز میتواند به تشخیص نوع صرع یا تشنج کمک کند. در بسیاری از افراد مبتلا به صرع احتمال دارد که فعالیت مغزی در زمانهای بین بروز حمله و تشنج، عادی باشد. تست نوار مغزی به تنهایی نمیتواند ابتلا به صرع را به طور قطعی تایید کند.
تفسیر نتایج غیر عادی نوار مغزی
تغییراتی در الگوی تولید پالسهای الکتریکی مغز وجود دارد که این تغییرات تنها مختص یک ناحیه از مغز نیستند. مشکلی که کل مغز را درگیر کرده است، میتواند چنین تغییراتی را ایجاد کند. برخی از عواملی که احتمالا میتوانند موجب این تغییرات غیر عادی شوند عبارتند از:
- مسمومیت با دارو
- عفونت (انسفالیت)
- اختلالات متابولیسمی مانند دیابت.
این مشکلات میتوانند تعادل شیمیایی را در بدن و از جمله در مغز تغییر دهند.
نتایج تست نشان دهنده امواج دلتا یا مقدار زیادی امواج تتا در افراد بزرگسال و هوشیار است. این موضوع میتواند احتمالا نشان دهنده آسیب مغزی یا بیماری مغزی باشد. برخی از داروها نیز میتوانند چنین اثری را ایجاد کنند.
نوار مغزی نشان دهنده هیچ فعالیت الکتریکی در مغز نیست. در این حالت، نوار مغزی تنها یک خط کاملا صاف است. این موضوع نشان میدهد که مغز فعالیتی ندارد. این مشکل معمولا ناشی از کمبود اکسیژن یا جریان خون در مغز است. این حالت میتواند در افرادی که در کما هستند رخ دهد. در برخی از موارد نیز بیهوشی شدید ناشی از داروهای بیهوشی نیز میتواند چنین اثری ایجاد کند.
سونوگرافی ترانس کرانیال دوبلکس رنگی چیست؟
سونوگرافی ترانس کرانیال دوبلکس رنگی (TCCS) به صورت گسترده برای بررسی سیستم عروق مغزی در بیماران مبتلا به گرفتگی عروق مغز و گردن استفاده میشود. این روشی غیرجراحی و فوری است به همین دلیل میتواند به عنوان ابزاری آماده جهت تشخیص بیماران دارای مشکل در همودینامیک مغز استفاده شود.
مطالعات مختلفی اهمیت آن را در تشخیص و بررسی سکته شدید مغزی نشان داده است. TCCS با ترکیب تصویرسازی روش B و داپلر رنگی به نسبت سونوگرافی داپلر ترانسکرانیال، مزایای متعددی دارد:
- تشخیص دقیقتری از جریان خون رگهای مغزی مشخصی را نشان میدهد
- آسیبشناسی رگها را به صورتی دقیقتر و با جزئیات بیشتری فراهم میکند
- به ابزار تصحیح زاویه این فرصت را میدهد که اندازهگیری دقیقتری از سرعت جریان خون را ارائه دهد
سونوگرافی رنگی
به علاوه، TCCS امکان تشخیص مکان بطن سوم و جابجایی شدید مغز (از خط وسط) در سکته مغزی ایسکمیک را هم فراهم میسازد. با اینکه خونریزی مغزی (شامل خونریزی ناشی از سکته مغزی)، آنوریسم، ناهنجاری آرتریووتوس با TCCS قابل تشخیص هستند، اما در این وضعیتها اولین روشی که به ذهن میرسد نیست.
TCCS روز به روز بیشتر در مطالعات روی درمانهای ریکانالیزاسیون به عنوان ابزاری جهت بررسی بیماری انسداد بخشهای اصلی عروق مغزی، برای بررسی ریکانالیزاسیون، و برای کمک به اتخاذ تصمیمات درمانی استفاده میشود. بررسیهای توسط اولتراسوند اطلاعات پیشآگهی مهمی درباره مرحله حاد سکته مغزی به دست میدهد.
از رایج ترین روش کاربردی سونوگرافی TCCS تشخیص گرفتگی عروق (مغز ،قلب و گردن) است. گرفتگی عروق باید در اسرع وقت تشخیص داد شود و درمان به سرعت آغاز شود.
برای اطمینان بیشتر از وضعیت سلامتی اکثرا توصیه می شود که این سونوگرافی در افراد بالای ۵۰ سال، دیابتی، چربی و فشار خون باید سالی یکبار انجام شود.
:: برچسبها:
تست ,
نوار مغز ,
الکتروانسفالوگرافی ,
EEG ,
پزشکی ,
اعصاب ,
بیماری ,
:: بازدید از این مطلب : 87
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
آنژیوگرافی مغز برای بیمارانی که دچار گرفتگی عروق مغزی هستند تجویز میشود. آنژیوگرافی مغزی مزایای فراوانی دارد
آنژیوگرافی عروق مغزی چیست؟
آنژیوگرافی عروق مغزی یک روش تشخیصی کمی تهاجمی است که تصاویر دقیق از رگ های مغز تهیه میکند. میزان دقت این عکسها تا حدی است که میتوان شریانها و وریدهای بسیار کوچک و جریان خون درون مغز را مشاهده کرد.
کاتتر آنژیوگرافی مغز، مزایایی نسبت به روشهای غیر تهاجمی مانند ام آر آی و سی تی اسکن دارد. پیشرفتهای موجود در تصویربرداری با روشهای سی تی اسکن و ام آر آی اطلاعات کافی به پزشک میدهند و در اکثر موارد نیاز به کاتتر آنژیوگرافی مغز نیست. اما در برخی موارد خاص، سوالاتی بدون پاسخ میماند و پزشک برای یافتن پاسخ این سوالات آنژیوگرافی مغز را تجویز میکند.
آنژیوگرافی مغزی یک فرآیند مداخلهای برای تشخیص و درمان آسیب های درون جمجمه است. درواقع آنژیوگرافی مغز یک آزمایش تشخیصی است که با استفاده از اشعه ایکس انجام میشود.
از طریق آنژیوگرافی مغز، تصویری از مغز تهیه میشود و متخصص مغز و اعصاب با استفاده از این تصویر میتواند انسدادها و ناهنجاریهای موجود در رگهای سر و گردن را مشاهده کند. وجود انسداد یا ناهنجاری باعث سکته یا خونریزی در مغز میشود.
برای انجام آنژیوگرافی مغز، پزشک ماده کنتراست در خون تزریق میکند. ماده کنتراست کمک میکند که تصویر رادیوگرافی واضحی از رگهای خونی گرفته شود تا متخصص اعصاب بتواند وجود هرگونه انسداد یا ناهنجاری را تشخیص دهد.
مزایای آنژیوگرافی مغزی
مزایای آنژیوگرافی مغز شامل موارد زیر است:
- با انجام آنژیوگرافی مغز، میتوان همزمان مشکل را تشخیص داده و درمان کرد. مثلا، هنگام انجام آنژیوگرافی، میتوان گرفتگی شریان را با استفاده از آنژیوپلاستی یا قرار دادن استنت درمان کرد.
- در برخی موارد، با انجام آنژیوگرافی دیگر نیاز به جراحی نیست.
- دقت آنژیوگرافی بیشتر از سونوگرافی داپلر عروق کاروتید است.
- آنژیوگرافی، تصاویر دقیقی از رگهای خونی تهیه میکند.
- پس از انجام آنژیوگرافی، اشعهها در بدن بیمار نمیمانند.
کاربرد آنژیوگرافی چیست؟
تمام افرادی که دچار انسداد شریانهای مغز هستند به آنژیوگرافی نیاز ندارند زیرا آنژیوگرافی روشی تهاجمی و خطرناک است. آنژیوگرافی فقط در مواقعی نیاز است که پزشک پس از انجام آزمایشهای دیگر، به اطلاعات بیشتری نیاز داشته باشد.
همچنین میتوان از آنژیو مغز برای کمک به درمان گرفتگی شریانهای مغز و گردن استفاده کرد. آنژیوگرافی مغز به تشخیص بیماریهای زیر کمک میکند:
- آنوریسم
- آترواسکلروزیس
- ناهنجاری شریانی وریدی
- واسکولیت، یا التهاب رگهای خونی
- تومور مغز
- خونریزی مغزی و لخته شدن خون
- پارگی پوشش داخلی جدار شریانها
همچنین سیتی آنژیو مغز به پزشک کمک میکند تا علت ایجاد برخی از علائم خاص را پیدا کند. این علائم عبارتند از:
- سکته مغزی
- سردرد شدید
- از دست دادن حافظه
- لکنت زبان
- گیجی
- دوبینی و تاری دید
- بی حسی و ضعف عضلانی
- عدم تعادل
آمادگی قبل از آنژیوگرافی مغزی چگونه است؟
در مورد نحوه آمادگی قبل از آنژیوگرافی با پزشک مشورت کنید. بیماران شب قبل از انجام آنژیوگرافی، نباید از نیمه شب به بعد چیزی بخورند. قبل از انجام آنژیوگرافی، پزشک از بیمار میخواهد مصرف داروهایی که احتمال خونریزی را افزایش میدهند را متوقف کنند. این داروها عبارتند از:
- رقیق کنندههای خون
- آسپرین
- داروهای ضد التهابی غیر استروئیدی
مراحل آنژیوگرافی مغز
قبل از انجام آنژیوگرافی از مغز توجه به نکات زیر ضروری است:
- اگر بیمار فردی است که به نوزاد شیر میدهد، باید شیر او قبل از آنژیوگرافی تخلیه شود و حداقل تا ۲۴ ساعت بعد نباید به نوزاد شیر بدهد تا ماده کنتراست از بدن بیمار خارج شود.
- اگر بیمار به دارو یا شرایط خاصی حساسیت دارد، به پزشک اطلاع دهید. برخی از بیماران به ماده کنتراست حساسیت دارند.
- اگر بیمار هرگونه حساسیتی، از جمله حساسیت به داروی بیهوشی یا ماده کنتراستی که برای سی تی اسکن استفاده میشود، دارد، حتما موضوع را با پزشک در میان بگذارید. پزشک قبل از انجام آنژیوگرافی، برای بیمار داروی ضد حساسیت تجویز میکند. برخی از بیماریها و شرایط خاص باعث افزایش خطر ایجاد عوارض در حین انجام آنژیوگرافی میشوند.
- اگر بیمار به دیابت یا بیماری کلیه مبتلا باشد، ماده کانتراست باعث آسیب موقت به کلیههای او میشود.
- اگر بیمار باردار است، یا احتمال میدهد باردار باشد، باید با پزشک در مورد خطر قرارگیری در معرض اشعه در حین آنژیوگرافی مشورت کند.
مراحل انجام آنژیوگرافی شامل چیست؟
تیم پزشکان برای انجام آنژیوگرافی شامل یک رادیولوژیست، یک جراح یا متخصص اعصاب که در رادیولوژی مداخلهای تخصص داشته باشد، و یک تکنسین رادیولوژی است.
به اکثر افراد قبل از انجام آنژیوگرافی، داروی آرام بخش داده میشود. در برخی از افراد، مخصوصا کودکان، داروی بیهوشی عمومی تزریق میشود زیرا بیمار باید آرام و بیحرکت باشد تا آزمایش به درستی انجام شود. داروی آرام بخش کمک میکند بیمار آرامش داشته و حتی احساس خواب آلودگی کند.
در حین آنژیوگرافی، سر بیمار به وسیله نوار چسب مخصوص، تسمه یا یک هد هولدر (بالشتکی که جایی برای ثابت نگه داشتن سر دارد) ثابت نگه داشته میشود. آرامش بیمار در حین کار از اهمیت بسیاری برخوردار است.
مراحل آنژیوگرافی عروق مغزی
مراحل آنژیوگرافی مغز عبارت است از:
- برای شروع کار، پزشک قسمتی از کشاله ران بیمار را استریل میکند.
- پزشک یک کاتتر (لوله بلند و انعطاف پذیر) را وارد کشاله ران کرده و آن را از طریق رگهای خونی به شریان کاروتید میفرستد. شریان کاروتید، شریانی در گردن است که خون را به مغز میفرستد.
- یک ماده رنگی کانتراست به کاتتر تزریق شده و در شریان جریان پیدا میکند و به رگهای مغز بیمار میرسد. با جریان یافتن ماده کانتراست در بدن، ممکن است بیمار احساس گرما کند. این احساس کاملا طبیعی است و پس از چند ثانیه برطرف میشود.
- سپس پزشک چند عکس رادیوگرافی از گردن و سر بیمار میگیرد. در حین گرفتن عکس از بیمار خواسته میشود که آرام باشد و چند ثانیه نفس خود را حبس کند.
- سپس پزشک کاتتر را خارج کرده و روی محل ورود کاتتر را پانسمان میکند.
- آنژیوگرافی بین یک تا سه ساعت طول میکشد.
مراقبت بعد از آنژیوگرافی مغز
بیماران پس از انجام آزمایش، کمی حساسیت و کبودی در محل تزریق خواهند داشت. پس از انجام آنژیوگرافی مغز، بیمار قبل از مرخص شدن از بیمارستان، به اتاق ریکاوری رفته و مدت ۲ تا شش ساعت در آنجا میماند. در خانه، حداقل به مدت یک هفته بیمار نباید اشیای سنگین بلند کند و خود را خسته کند.
نتیجه آنژیوگرافی عروق مغزی
هنگامی که نتایج آماده شد، یک رادیولوژیست یا متخصص اعصاب، نتایج را بررسی میکند. پزشک نتیجه را به بیمار گفته و در مورد آزمایشها و درمانهای بعدی با او صحبت میکند. اگر ماده کانتراست از رگهای خونی بیرون آمده باشد، نشان دهنده خونریزی در آن قسمت است. تنگی شریانها باعث ایجاد موارد زیر میشوند:
- رسوب کلسترول
- گرفتگی رگهای مغز
- ناهنجاریهای ارثی
رگهای خونی غیرطبیعی در اثر موارد زیر ایجاد میشوند:
- تومورهای مغزی
- خونریزی در جمجمه
- بزرگ شدن یا بیرون زدگی رگهای خونی مغز (آنوریسم)
- اتصال غیر طبیعی بین شریانها و وریدهای مغز (ناهنجاری شریانی وریدی)
نتایج غیرطبیعی نیز ممکن است در اثر موارد زیر ایجاد شده باشند:
- سرطانی که در قسمتی از بدن شروع شده و به مغز رسیده است (تومور مغزی متاستاتیک)
- عفونت سیفلیس مغز (سیفلیس عصبی)
خطرات آنژیوگرافی مغز
در آنژیوگرافی مغز، احتمال خطر بسیار کم است اما اگر خطری پیش آید، بسیار جدی خواهد بود. اگر بیمار هر کدام از علائم زیر را داشت، سریع با پزشک تماس بگیرید:
- علائم سکته مغزی، از جمله لکنت زبان، ضعف و بیحسی، دوبینی و تاری دید (اگر کاتتر باعث رقیق شدن پلاکتهای داخل رگ شود.)
- قرمزی و تورم در محل ورود کاتتر
- تورم یا سردی دست و پا
- سرگیجه
- آسیب به رگهای خونی، از جمله پارگی یا سوراخ شدن شریان
- ایجاد لخته خون در اطراف محل ورود کاتتر
در مورد تمام خطرات آنژیوگرافی مغز با پزشک مشورت کنید.
هزینه آنژوگرافی مغز
هزینه آنژیوگرافی با توجه به نوع آنژیوگرام، محل انجام آنژیوگرافی و کارهای درمانی یا تشخیصی دیگری که برای بیمار انجام میشود، متفاوت است.
:: برچسبها:
آنژیوگرافی ,
عروق مغزی ,
:: بازدید از این مطلب : 81
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
تشنج مغزی و عصبی چیست؟
تشنج به دلیل فعالیت الکتریکی غیرطبیعی در مغز اتفاق میافتد. این عارضه ممکن است در موارد شدید موجب از دست دادن هوشیاری و حملات ناگهانی، مانند تکانهای غیرقابل کنترل در بدن گردد.
اختلال تشنج مغزی معمولا به طور ناگهانی اتفاق میافتد. مدت و شدت تشنج میتواند متفاوت باشد، اما اغلب اوقات در حدود ۳۰ ثانیه طول میکشد. تشنج در مغز ممکن است تنها یک بار در فرد رخ دهد. اما چنانچه به طور مکرر رخ دهد، صرع نامیده میشود.
در این زمان ارجاع به یک متخصص مغز و اعصاب به منظور ارائه درمان مناسب ضروری است. پزشک ممکن است درمان دارویی یا عمل جراحی تجویز کند.
علائم تشنج مغزی شدید چیست؟
همانطور که گفته شد علت تشنج تغییر در فعالیت الکتریکی مغز است. این تغییر میتواند به ایجاد علائم چشمگیر و قابلتوجهای منجر شود و یا ممکن است هیچ علائمی در پی نداشته باشد. علاوه بر این علائم تشنج در بزرگسالان نسبت به تشنج در کودکان متفاوت است.
علائم تشنج شدید و خفیف باهم تفاوت دارند. تشنج مغزی شدید معمولا همراه با تکانهای شدید و از دست دادن کنترل است. علائم تشنج خفیف میتوانند حاکی از یک بیماری خطرناک باشد، بنابراین شناخت آنها نیز از اهمیت برخوردار است.
از آنجاییکه برخی از انواع تشنج میتوانند منجر به آسیب شده و یا حاکی از وجود یک بیماری اساسی در بدن باشند. درمان این عارضه در صورت وجود از اهمیت بسیاری برخوردار است.
انواع تشنج در بزرگسالان و کودکان
کارشناسان تشنج را به دو دسته کلی تقسیم میکنند:
تشنج گسترده
تشنج های گسترده کل مغز را درگیر میسازند. زیرشاخههای شایع این نوع تشنج عبارتاند از:
- تونیک کلونیک (صرع بزرگ)
- تشنج غائب (صرع کوچک)
- تشنجهای ناشی از تب
- اسپاسمهای دوران نوزادی
تونیک کلونیک (صرع بزرگ)
این نوع از تشنج شایعترین نوع تشنج گسترده است. دستها و پاها سفت و لَخت میشوند، و فرد ممکن است برای مدت کوتاهی قادر به نفس کشیدن نباشد. سپس اندامهای بدن دچار پرش میشوند. سر نیز ممکن است به اطراف حرکت کند.
تشنج غائب (صرع کوچک)
در این نوع تشنج فرد هوشیاری خود را تا حدی از دست میدهد. این نوع تشنج مغزی در کودکان در مقایسه با بزرگسالان بیشتر رخ میدهد. تشنج غائب، به طور معمول تنها چند ثانیه طول میکشد.
تشنج ناشی از تب
تشنج در اثر تب بالا در کودکان به دلیل تب ناشی از عفونت رخ میدهد. تشنج به علت تب ممکن است چند دقیقه طول بکشند اما معمولا بیضرر است.
اسپاسمهای دوران نوزادی
این نوع از تشنج معمولا در سن ۴ سالگی متوقف خواهد شد. بدن کودک به طور ناگهانی سفت میشود و سرش به جلو حرکت میکند. بسیاری از کودکانی که این نوع از تشنج را تجربه میکنند، در مراحل بعدی زندگی به صرع مبتلا میشوند.
تشنج کانونی
این نوع از تشنج مغزی در نقطه خاصی از مغز آغاز میشود و ممکن است به کل مغز انتشار یابد. تشنج کانونی که به آن تشنج محدود نیز گفته میشود، به دو نوع تقسیم میشوند:
- تشنج کانونی همراه با هوشیاری یا ساده
- تشنج کانونی همراه با عدم هوشیاری یا پیچیده
تشنج کانونی همراه با هوشیاری یا ساده
در این نوع از تشنج هوشیاری فرد حفظ میشود. مدت زمان تشنج بسیار کوتاه (معمولا کمتر از ۲ دقیقه) است. در هنگام وقوع این نوع از تشنج فرد ممکن است قادر باشد به افراد واکنش نشان دهد و یا این توانایی را از دست بدهد.
تشنج کانونی همراه با عدم هوشیاری یا پیچیده
این نوع از تشنج میتواند منجر به بیهوشی فرد گردد. همچنین فرد ممکن است نا آگاهانه اقداماتی چون خوردن لبها، جویدن، حرکت دادن پاها یا ضربه به لگن را انجام دهد.
علت تشنج و قفل شدن دهان
دلایل تشنج اغلب ناشناخته است. عوامل بسیاری میتوانند در ایجاد تشنج نقش داشته باشند، ازجمله:
- سکته مغزی
- سرطان
- تومورهای مغزی
- آسیبهای سر
- عدم تعادل الکترولیت
- قند خون بسیار پایین
- صداهای تکراری یا نورهای چشمکزن، مانند بازیهای ویدئویی
- برخی از داروها، مانند داروهای ضدویروسی و داروهای آسم
- ترک برخی از داروها مانند قرص زاناکس، مواد مخدر یا الکل
- مصرف مواد مخدر مانند کوکائین و هرویین
- عفونتهای مغزی، مانند مننژیت
علت تشنج و قفل شدن دهان
علائم تشنج عصبی مغزی چگونه است؟
علایم و نشانه های تشنج بسته به بخشی از مغز که تحت تأثیر جریان الکتریکی قرار گرفته است، تا حد زیادی متفاوت میباشد. چنانچه بخش کوچکی از مغز درگیر شده باشد، فرد ممکن است تنها بو یا مزه عجیبی را احساس کند. در موارد دیگر، فرد ممکن است دچار توهم یا تشنج شده و یا سطح هوشیاری او کاهش یابد.
علائم تشنج عصبی مغزی
علائم تشنج مغزی عبارتند از:
- از دست دادن هوشیاری، که با گیجی همراه است.
- اسپاسمهای عضلانی غیر قابل کنترل
- کف کردن دهان یا سرازیر شدن آب دهان
- افتادن
- مزه عجیب در دهان
- دندان قروچه
- گاز گرفتن زبان
- حرکات ناگهانی و سریع چشم
- ایجاد صداهای غیرمعمول مانند خرخر
- از دست دادن کنترل مثانه یا عملکرد روده
- تغییرات ناگهانی در خلقوخوی
اقداماتی که جهت تشخیص تشنج مغزی انجام میشود
پزشک به منظور تشخیص علت تشنج در فرد به بررسی موارد زیر میپردازد:
- در ابتدا پزشک به بررسی سابقه بیمار، شامل سابقه خانوادگی تشنج میپردازد.
- اطلاعاتی در مورد حرکات رفتاری بیمار قبل، در طول، و بعد از حمله تشنج جمعآوری میکند.
- معاینه فیزیکی انجام میدهد.
تست های تشخیص تنشنج عبارتاند از:
- الکتروانسفالوگرام برای تشخیص هرگونه اختلال الکتریکی غیرعادی در مغز و کمک به پیشبینی تشنجهای بعدی
- آزمایشهای تصویربرداری مغز مانند ام آر آی یا سی تی اسکن برای کمک به دستیابی به یک علت قابل درمان
- بزل کمری (تخلیه مایع نخاعی) چنانچه پزشک به یک علت عفونی مانند مننژیت مشکوک باشد
روش های درمان تشنج مغزی
درمان مناسب تشنج به نوع تشنج و عامل ایجادکننده تشنج بستگی دارد. متخصص مغز و اعصاب از بسیاری از درمانهای تشنجی استفاده میکند از جمله:
- درمان دارویی
- جراحی
- تحریک عصب واگ
درمان دارویی تشنج مغزی
اگر تشنج فرد ناشی از عفونت مغز باشد، درمان عفونت باید مانع از حملات تشنج بعدی گردد. به همین ترتیب، چنانچه علت تشنج فرد یک اختلال روانشناختی مانند استرس باشد، درمان مشکلات روحی باید به درمان تشنج منتهی گردد.
چنانچه فرد مبتلابه صرع باشد و یا تشنج ناشی از سکته مغزی یا تومور و یا هر نوع آسیب مغزی دائمی باشد، ممکن است بیمار به مصرف یک یا چند داروی ضد تشنج که به داروهای ضد انعقادی معروف هستند، نیاز داشته باشد.
داروهای ضد تشنج
داروهای ضد تشنج موجب پیشگیری یا کاهش تعداد یا شدت تشنج در افراد میشود. پزشکان مصرف دارو را تا زمانی که بیمار حداقل دو حمله تشنج را تجربه نکرده باشد، توصیه نمیکنند، زیرا باید اطمینان حاصل شود که تشنج اول یک رویداد غیر مرتبط با تشنج نبوده است.
بااینوجود، چنانچه فرد در معرض خطر ابتلا به تشنج دوم یا آسیب مرتبط با تشنج باشید، ممکن است پزشک پس از وقوع تنها یک تشنج داروی ضد تشنج را تجویز نماید.
شروع زودهنگام درمان با داروهای ضد تشنج خطر ابتلا به تشنج را کاهش داده و بهطورکلی فرآیندی ایمن است. بااینحال، بسیاری از افراد مایل به مصرف روزانه دارو نمیباشند، و داروهای ضد تشنج میتوانند عوارض تشنج جانبی ایجاد کرده و با خطراتی خاص همراه باشند. در مورد گزینههای آغاز مصرف داروی تشنج با پزشک خود مشورت نمایید.
درمان تشنج از طریق جراحی
جراحی برای بیمارانی انجام میشود که تشنج مغزی آنها با داروهای ضد تشنج قابل درمان نمیباشد. در طول جراحی متخصص مغز و اعصاب بخش خاصی از مغز که باعث تشنج میشود را برمیدارد.
متخصص مغز و اعصاب در مورد نیاز به جراحی شما را آگاه خواهد ساخت.
تحریک عصب واگ
داروهایی که به عنوان داروهای ضد تشنج عصبی یا مغزی نامیده میشوند برای اکثر افراد موثر واقع میشوند. اما بدن برخی از افراد به این داروها واکنش نشان نمیدهد یا عوارض جانبی را تحمل نمیکنند.
در این موارد جراحی برای برداشتن بخشی از مغز که موجب بیماری تشنج میشود یک گزینه است. اما همه افراد نباید در معرض جراحی تشنج قرار گیرند. اینجاست که تحریک عصب واگ یک گزینه خوب محسوب میشود.
تحریک عصب واگ
متخصصین مغز و اعصاب آگاه هستند که عصب واگ مسیر مهمی به مغز فرد است. آنها بر این گمان هستند که تحریک عصب، انرژی الکتریکی را به ناحیه وسیعی از مغز ارسال میکند. این کار فعالیت غیرطبیعی مغز که موجب تشنج میگردد، را با اختلال مواجه میسازد.
تئوری دیگر بیانگر آن است که تحریک عصب موجب میشود که مغز مواد شیمیایی خاصی را ترشح کند که باعث کاهش تشنج میگردد، اما میتواند عصب یا عروق خونی مجاور ازجمله شاهرگ و رگ گردنی را در معرض آسیب قرار دهد.
علاوه بر این، تمامی جراحیها با خطراتی چون عفونت، خونریزی یا واکنش آلرژیک به داروهای بیهوشی همراه هستند.
عوارض تحریک عصب واگ
تحریک عصب واگ نیز با عوارض جانبی همراه است. شایعترین این عوارض عبارتاند از گرفتگی سینه، سرفه، خارش یا سوزش در گردن و اختلالات بلع. این عوارض معمولا زمانی اتفاق میافتد که عصب تحریک شود. عوارض جانبی به طور کلی خفیف بوده و با گذشت زمان برطرف میشوند.
نکاتی جهت پیشگیری از تشنج
تشنج ها میتوانند به دلایل مختلف رخ دهند و اغلب قابل پیشگیری هستند. در زیر به نکاتی که میتواند خطر ابتلا به بیماری تشنج را کاهش دهد، اشاره شده است:
- یک برنامه خواب منظم را ترتیب داده و از آن پیروی کنید.
- مدیریت استرس و تکنیکهای ایجاد آرامش را بیاموزید.
- از مصرف مواد مخدر و الکل اجتناب کنید.
- تمام داروهای خود را طبق تجویز پزشک مصرف کنید.
- از قرار گرفتن در معرض نور، چراغهای چشمکزن و سایر محرکهای بصری اجتناب کنید.
- تا حد امکان از تماشای تلویزیون و کار با رایانه اجتناب کنید.
- از بازیهای ویدئویی اجتناب کنید.
- یک رژیم غذایی سالم را دنبال کنید.
:: برچسبها:
علائم ,
تشنج ,
مغزی ,
عصبی ,
:: بازدید از این مطلب : 67
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 28 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
احتمالا همه شما حداقل یک بار دچار خواب رفتگی دست و پا شدهاید. مور مور شدن و گزگز دست و پا به تنهایی مشکل خاصی نیست و با گذشت زمان کوتاهی بهبود میابد. اما اگر این مشکل برای مدت طولانی در فرد باقی بماند ممکن است نشانه یک بیماری جدی باشد.
خواب رفتن و گزگز دست و پا نشانه چیست؟
کرختی و بیحسی دست و پا باعث ایجاد احساس سوزش، مورمور، گزگز یا سوزن سوزن شدن دست و پا میشود. این احساس همچنین میتواند در قسمتهای دیگر بدن مانند ساق پا و بازوها، دهان و گردن رخ دهد. این حس معمولا بدون درد است و میتواند باعث بیحسی یا خارش شود.
کرختی یا خواب رفتن دست و پا که اغلب به صورت احساس گزگز شدن دست و پا نمایان میشود میتواند علتهای بسیار زیادی از جمله اعمال فشار بر روی عضو، کمخونی، دیابت و چربی خون بالا داشته باشد یا حتی نشانهی بیماریهای دیگری مانند ام اس، تومور مغزی، سکته و یا سندرم کارپال تونل باشد.
اگر این احساس را به طور مکرر تجربه میکنید هرچه سریعتر به پزشک متخصص مغز و اعصاب مراجعه نمایید تا بتواند علت خواب رفتن دست و پا را تشخیص داده و درمانهای مناسب، نظیر داروهای ضدالتهاب و استروییدی را پیشنهاد دهد.
در برخی از موارد حتی لازم است جراحی نیز انجام شود. به طور کلی تشخیص سریع و به موقع علت خواب رفتگی بدن، درنتیجهی فرآیند درمان بسیار مؤثر میباشد.
انواع خواب رفتگی دست و پا
انواع کرختی و گز گز شدن دست و پا به صورت زیر است:
- کرختی و گزگز موقت
- کرختی و گزگز مزمن
کرختی و گزگز موقت
اکثر مردم خواب رفتن دست و پا و سوزن سوزن شدن موقت قسمتهای مختلف بدن را تجربه کردهاند. گزگز و سوزن سوزن شدن و مورمور دست و پا معمولا هنگامی اتفاق میافتد که اعمال وزن به بخشی از بدن باعث قطع جریان خون به اعصاب در آن منطقه میشود،
بهعنوان مثال چهار زانو زدن اغلب باعث مورمور و بیحسی میشود زیرا انتقال خون به اعصاب در پاها مسدود میشود. علائم ایجادشده بهسرعت پس از تغییر موقعیت و از بین بردن فشار وارده از بین میرود.
کرختی و گز گز مزمن
کرختی و سوزن سوزن شدن مزمن بدن که به صورت مکرر برای مدتزمان طولانی رخ میدهد، اغلب نشانهای از یک بیماری جدیتر مانند ام اس، نوروپاتی محیطی یا دیابت میباشد. اگر احساس گزگز و سوزن سوزن شدن مزمن دارید حتما به متخصص مغز و اعصاب مراجعه کنید.
درمان خواب رفتگی مزمن بستگی به علت اصلی ایجاد آن دارد. ممکن است لازم باشد که تغییراتی ساده در شیوه زندگی داشته باشید یا ممکن است نیاز به درمان پیشرفتهتر از قبیل دارو یا جراحی داشته باشید.
علت مور مور شدن دست و پا
بیحسی و سوزن سوزن شدن دست و پا معمولا نشانهای از مشکل یا بیماری جدی هستند. این اختلالات عبارتاند از:
- اختلال سیستم عصبی مرکزی، ازجمله سکته مغزی، تومور مغزی، آبسه مغزی، ام اس، انسفالیت، حمله ایسکمی گذرا
- بیماری بافت همبند مانند آرتریت روماتوئید یا سندرم شوگرن
- سندرم عصبی مانند سندرم تونل کارپال یا سیاتیک
- بیماریهای متابولیک مانند دیابت یا کمکاری تیروئید
- بیماری قلبی عروقی مانند آترواسکلروز
- بیماری عروق خونی، مانند بیماری پدیده رینود
- التهاب عصب
- عفونتهایی مانند بیماری ایدز یا لایم
- سایر عوامل
- مواد سمی مانند قرار گرفتن در معرض سرب و یا اشعه
- داروهای خاص مانند شیمیدرمانی، داروهای ایدز یا داروهای ضد تشنج
- سوءتغذیه (زمانی که بدن شما به دلیل رژیم غذایی نامناسب مواد مغذی خاص را ندارد.)
- کمبود ویتامین B12
- سرطان
- آسیب مستقیم به اعصاب توسط عفونت یا ضربه
- مصرف الکل
- نوروپاتی محیطی
تشخیص علت گزگز دست و پا
خواب رفتگی پا و سوزن سوزن شدن بدن و دیگر قسمتها اغلب نشانهای از مشکلی جدیتر هستند. برای شناسایی و تشخیص مشکلی که منجر به کرختی دست و پا پزشک سابقه بیمار را بررسی میکند و معاینه فیزیکی نیز انجام میدهد.
پزشک بسته به علت خواب رفتگی پا ممکن است بخواهد آزمایشهای مختلفی انجام دهد که شامل موارد زیر است:
- آزمایش خون
- بیوپسی عصبی یا عضلانی که یک نمونه از عصب یا عضله گرفته میشود تا تجزیه و تحلیل شود.
- نوار عضله که پاسخهای عضلانی را به یک محرک الکتریکی اندازه میگیرد. الکترود سوزنی از طریق پوست به عضله وارد میشود تا فعالیت عضلات هنگام تحریک اعصاب را اندازهگیری کند.
- سیتیاسکن که از اشعه ایکس و یک کامپیوتر برای ایجاد تصاویر دقیق از داخل بدن شما استفاده میکند.
- تجزیه و تحلیل شیمیایی ادرار
- بررسیهای هدایت عصبی که در آن دیسکهای فلزی کوچک به نام الکترود روی پوست شما قرار میگیرند. الکترود شوک الکتریکی کوچکی را وارد میکند که اعصاب شما را تحریک میکند و سرعت و قدرت سیگنال عصب اندازهگیری میشود.
- ام آر آی برای بررسی مغز و ستون فقرات
درمان خواب رفتن دست و پا
برخی از افراد مبتلا به علائم خفیف مور مور شدن دست میتوانند ناراحتی در دستان خود را از طریق استراحت و استفاده از بستههای یخ در مناطق متورم کاهش دهند. با این وجود اگر این تکنیکها برای شما مؤثر نباشد میتوانید درمانهای غیر جراحی و جراحی را برای کاهش یا رفع علائم خواب رفتن دست و پا خود امتحان کنید.
روش های درمان رفتگی دست و پا عبارتند از:
- استفاده از مچبند
- داروهای ضدالتهابی غیراستروئیدی
- کورتیکواستروئیدها
- جراحی
درمان خواب رفتن دست و پا
استفاده از مچبند
هنگام خواب از مچبند استفاده کنید تا از خوابرفتگی و گزگز و مورمور اندامهای بدن در طول شب جلوگیری شود. این تکنیک معمولاً زمانی مؤثرتر است که فرد علائم خفیف تا متوسط داشته باشد و از زمان شروع این علائم بیش از یک سال نگذشته باشد.
داروهای ضدالتهابی غیراستروئیدی
داروهای ضدالتهابی غیر استروییدی داروهای ضد درد، ضد تب و ضدالتهابی هستند که باعث کاهش درد، تب و التهاب میشوند. این داروها تنها زمانی میتوانند بیحسی و گزگز و درد ناشی از سندرم تونل کارپال را درمان کنند که مشکل التهابی مرتبط داشته باشید. اگر التهاب وجود نداشته باشد، داروهای ضدالتهابی غیر استروییدی بعید است که بتوانند این احساس را از بین ببرند.
کورتیکواستروئیدها برای درمان خواب رفتگی دست و پا
کورتیکواستروئیدها، التهاب، متابولیسم کربوهیدرات، رفتار و سایر فرآیندهای بدن را تنظیم میکنند.
پزشک شما ممکن است از کورتیکواستروئید مانند کورتیزون برای از بین بردن خوابرفتگی و گزگز یا درد در دست شما استفاده کند.
برای درمان سندرم تونل کارپال کورتیکواستروئیدهای خوراکی به تأثیرگذاری کورتیکواستروئید تزریقی نیستند.
عمل جراحی برای درمان گز گز شدن دست و پا
اگر درمانهای غیر جراحی علائم را کاهش یا تسکین ندهد جراحی بهترین گزینه است. فرآیند جراحی سندرم تونل کارپال معمولا شامل برش رباطی است که روی عصب شما فشار میآورد.
جراح ممکن است از یک دستگاه به نام اندوسکوپ استفاده کند که به او اجازه میدهد تا داخل تونل کارپال را ببیند و برشهای کوچکی را در دست شما ایجاد کند. او همچنین ممکن است به طور مستقیم بر روی کف دست شما در قسمت تونل کارپال برشی ایجاد و عصب فشرده را آزاد کند.
درمان خانگی خواب رفتن دست و پا
راههای درمان خانگی خواب رفتن دست و پا عبارتند از:
- گرم کردن
- ماساژ
- ورزش
- ناحیه موردنظر را بالاتر قرار دهید
- یوگا
- روغن نارگیل
- روغن زیتون
گرم کردن
تکهای پارچه را در آب گرم خیس کنید و آن را در ناحیه آسیبدیده ۵ تا ۱۰ دقیقه قرار دهید. این کار را تا زمانی که خوابرفتگی و گزگز از بین برود تکرار کنید. همچنین شما میتوانید دوش آب گرم بگیرید.
ماساژ برای درمان مور مور شدن دست و پا
روغنی را روی ناحیه موردنظر بریزید و به آرامی و نرمی ماساژ دهید تا ناحیه کمی گرم شود. این کار گردش خون را تنظیم میکند و از بیحسی جلوگیری میکند.
ورزش
تمرینات منظمی را انجام دهید که شامل حرکات دست و پا است. ورزشهایی مانند ایروبیک بسیار مؤثر هستند. سعی کنید شنا کنید و با دویدن گردش خون را بهبود دهید. اگر انجام تمرینات با شدت بالا باعث ایجاد بیحسی در انگشتان پا و پا شوند باید از آنها اجتناب کنید.
ناحیه موردنظر را بالاتر قرار دهید
برای جلوگیری از بیحسی در دستها و پاها در طول شب، آنها را بر روی بالش یا هر جای مناسب دیگر قرار دهید تا جریان خون در آن منطقه خاص افزایش یابد.
تمرین یوگا به منظور درمان خواب رفتگی دست و پا
هرروز صبح با معده خالی بیست دقیقه یوگا انجام دهید. این کار شما را سالم نگه میدارد و گردش خون را بهبود میبخشد که به نوبه خود از بیحس شدن اجتناب میکند. یوگا درمانی بسیار مؤثر برای خواب رفتن پا به علت دیابت است.
یوگا برای درمان خواب رفتن دست و پا
استفاده از روغن نارگیل
روغن نارگیل شامل تمام مواد مغذی مفید است که باعث تقویت عضلات شما میشود. فقط به مدت بیست دقیقه، سه بار در روز، ناحیه را با روغن نارگیل ماساژ دهید. برای کسب نتایج بهتر روغن را کمی قبل از ماساژ گرم کنید.
استفاده از روغن زیتون برای درمان کرختی دست و پا
ناحیه آسیبدیده را با روغن زیتون ۱۵ تا ۲۰ دقیقه ماساژ دهید. این کار را دو بار در روز برای کاهش بیحسی تکرار کنید.
پیشگیری و سایر نکات درمانی برای خواب رفتگی دست و پا
سایر کارهایی که برای بهبود خواب رفتگی دست و پا میتوانید انجام دهید عبارتند از:
- فعال باشید و فعالیتهای بدنی سبک انجام دهید.
- میوههای تازه و سبزیها بخورید.
- آب زیادی بنوشید.
- کفشهای مناسب بپوشید.
- دستها و پاهای خود را سرد نگه دارید.
- مصرف غذای سرشار از منیزیم را افزایش دهید.
- وزن خود را مرتباً چک کنید.
- مصرف دخانیات را ترک کنید.
کارهایی که برای درمان خواب رفتگی بدن نباید انجام داد شامل موارد زیر است:
- جلوگیری از مصرف الکل و کافئین
- غذاهای تصفیه شده و فرآوری شده را نخورید.
- برای مدتزمان طولانی ننشینید.
- اگر خواب رفتن دست و پا و گزگز شدن بیش ازحد و مکرراً اتفاق میافتد، مشکل را نادیده نگیرید.
:: برچسبها:
درمان ,
گزگز ,
خواب رفتن ,
دست ,
پا ,
:: بازدید از این مطلب : 76
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
علائمی مثل احساس غم و اندوه، ناامیدی، از دست دادن علاقه یا لذت از فعالیتهای روزمره برای همه ما آشناست و قطعا همه ما آنها را تجربه کردهایم. این علائم اگر به صورت کوتاهمدت و گذرا ظاهر شوند جای نگرانی نیست، اما اگر ماندگار باشند و فرد را برای مدت طولانی درگیر کنند تبدیل به افسردگی شدید و مزمن خواهند شد و باید جدی گرفته شوند.
افسردگی شدید و مزمن در مردان و زنان
افسردگی یک اختلال روانی و خلقی است که ویژگی آن بیحوصلگی، احساس غمگینی و از دست دادن علاقه میباشد. اختلال افسردگی معمولا یک مشکل مداوم و طولانی مدت است و جزو اختلالات گذرا و کوتاه مدت به شمار نمیرود.
مدت زمان متوسط یک دوره افسردگی ۶ تا ۸ ماه است. بر اساس تحقیقات انجام شده، به نظر میرسد که افسردگی در زنان بیشتر از مردان شایع است. وقایع زندگی مانند مرگ عزیزان و شکست عاطفی میتواند باعث ایجاد تغییرات خلقی در فرد شوند که معمولا به شکل افسردگی شدید ظاهر میشوند.
علل افسردگی بطور دقیق مشخص نیست، اما احتمالا ترکیب پیچیدهای از عوامل ژنتیکی، بیولوژیکی، محیطی و روانی در آن نقش دارد. افسردگی را میتوان با داروهای ضد افسردگی یا روان درمانی کنترل کرد.
چه مواردی تحت عنوان افسردگی طبقهبندی نمیشوند؟
افسردگی متفاوت از نوسانات خلق و خوی است که افراد به عنوان بخشی از زندگی عادی خود تجربه میکنند. واکنشهای عاطفی موقت در برابر چالشهای زندگی روزمره افسردگی به شمار نمیروند.
به همین ترتیب، حتی احساس اندوه ناشی از مرگ یک فرد نزدیک در صورتی که ماندگار نباشد افسردگی نیست. هرچند بیماری افسردگی میتواند مرتبط با داغدار شدن باشد. هنگامی که مشکل افسردگی بعد از یک فقدان رخ دهد، روانشناسان آن را اندوه پیچیده مینامند.
افسردگی شدید و مزمن
انواع افسردگی چیست؟
به طور کلی انواع افسردگی در روانشناسی شامل موارد زیر است:
- افسردگی تک قطبی و دو قطبی
- اختلال افسردگی اساسی با ویژگیهای روان پریشی
- افسردگی پس از زایمان
- اختلال افسردگی اساسی با الگوی فصلی یا افسردگی فصلی
افسردگی تک قطبی و دو قطبی
اگر ویژگی غالب، حالت افسردگی باشد، این وضعیت افسردگی تک قطبی نامیده میشود. هرچند در صورتی که ویژگی آن دورههای مانیک و افسردگی باشد که با دورههای خلق و خوی طبیعی جدا شدهاند، تحت عنوان اختلال دو قطبی (پیشتر افسردگی مانیک نامیده میشد) شناخته میشود.
افسردگی تک قطبی میتواند شامل اضطراب و علائم دیگر باشد اما بدون دورههای مانیک. هرچند، پژوهشها نشان میدهد که در حدود ۴۰ درصد از اوقات، افراد مبتلا به اختلال دو قطبی افسرده هستند و در نتیجه تمایز این دو وضعیت دشوار است.
اختلال افسردگی اساسی با ویژگیهای روان پریشی
ویژگی این وضعیت، افسردگی همراه با روانپریشی است. روانپریشی میتواند شامل توهم، باورهای غلط و عدم قبول واقعیت، یا هذیان باشد که باعث میشود فرد چیزهایی را حس کند که وجود ندارند.
افسردگی پس از زایمان
زنان اغلب دچار وضعیتی تحت عنوان اندوه تازه مادران میشوند، اما افسردگی پس از زایمان شدیدتر است. علت افسردگی بعد از زایمان ممکن است ناشی از تغییرات جسمی یا روحی در مادر باشد.
افسردگی پس از زایمان
اختلال افسردگی اساسی با الگوی فصلی یا افسردگی فصلی
افسردگی فصلی که قبلا اختلال خلقی فصلی نامیده میشد مرتبط با کاهش روشنایی روز در زمستان است. افسردگی در طول این فصل رخ میدهد اما در سایر اوقات سال و در واکنش به نور درمانی بهبود مییابد. در کشورهای با زمستانهای طولانی یا شدید بیشتر این وضعیت مشاهده میشود.
دلایل و علت افسردگی چیست؟
علل افسردگی به صورت دقیق مشخص نیست و ممکن است محدود به یک منبع نباشد. دلایل افسردگی احتمالا ناشی از ترکیب پیچیدهای از عواملی است که شامل موارد زیر هستند:
- عوامل ژنتیکی
- عوامل بیولوژیکی (تغییرات در میزان انتقال دهندههای عصبی)
- عوامل محیطی
- عوامل روانی و اجتماعی
برخی افراد بیشتر از دیگران در خطر ابتلا به افسردگی هستند؛ عوامل خطرناک در این افراد عبارتند از:
- رویدادهای زندگی
- عوامل شخصیتی و آسیبهای دوران کودکی
- عوامل ژنتیکی
- برخی داروهای تجویزی
- سوء مصرف داروهای تفریحی (مانند الکل و آمفتامین)
- ضربه به سر در گذشته
رویدادهای زندگی که منجر به ایجاد افسردگی میشوند
از جمله رویدادهای زندگی که ممکن است باعث ایجاد افسردگی شوند ازجمله داغدار شدن، طلاق، مشکلات کاری، روابط با دوستان و خانواده، مشکلات مالی، دغدغههای پزشکی یا استرس حاد میباشد.
عوامل شخصیتی و آسیبهای دوران کودکی
افرادی که در ارائه برنامهها یا کنار آمدن با مشکلات گذشتهشان در زندگی ناموفق هستند.
ارتباط عوامل ژنتیکی و افسردگی حاد
افرادی که خویشاوندان درجه اول و دوم آنها به بیماری افسردگی مبتلا شدهاند بیشتر در خطر ابتلا به انواع افسردگی از جمله افسردگی حاد هستند.
مصرف برخی داروهای تجویزی
از جمله کورتیکواستروئیدها، برخی مسدودکنندههای بتا، اینترفرون و سایر داروهای تجویزی ممکن است باعث ایجاد افسردگی شود.
سوء مصرف داروهای تفریحی
سوء مصرف داروهای تفریحی مانند الکل و آمفتامین میتواند همراه با افسردگی باشد یا منجر به آن شود. ارتباط قوی بین سوء مصرف دارو و افسردگی وجود دارد.
افرادی که دچار دورههای افسردگی اساسی بودهاند بیشتر در خطر ابتلای مجدد به آن هستند. سندرمهای درد مزمن و نیز سایر شرایط مزمن مانند دیابت، بیماری مزمن انسدادی ریه و بیماری قلبی عروقی نیز ممکن است منجر به افسردگی مزمن شوند.
علائم افسردگی را بشناسید
علائم و نشانه های افسردگی میتوانند شامل موارد زیر باشند:
- خلق و خوی افسرده
- کاهش علاقه یا لذت از فعالیتهایی که فرد قبلا از آنها لذت میبرد، مانند کاهش تمایل جنسی
- کاهش وزن ناخواسته (بدون رژیم غذایی) یا کاهش اشتها
- بی خوابی (مشکل در خوابیدن) یا پرخوابی
- آژیتاسیون (برای مثال بی قراری، قدم زدن با اضطراب در یک مسیر کوتاه)، یا کندی روانی حرکتی (کندی حرکات و تکلم)
- خستگی یا فقدان انرژی
- احساس بی ارزش بودن یا گناه
- بدتر شدن توانایی فکر کردن، تمرکز یا تصمیم گیری
- افکار مکرر در مورد مرگ یا خودکشی یا تلاش برای خودکشی
علائم افسردگی چیست؟
نحوه تشخیص بیماری افسردگی
تشخیص افسردگی با یک جلسه مشاوره با پزشک یا متخصص سلامت روان آغاز میشود. درخواست کمک از یک متخصص سلامت به منظور بررسی دلایل مختلف افسردگی، اطمینان از تشخیص افتراقی دقیق و درمان بیخطر و موثر اهمیت بسزایی دارد.
مانند بیشتر مراجعات به پزشک، ممکن است یک معاینه فیزیکی به منظور کنترل علل جسمی و شرایط همراه با آن انجام شود. سوالاتی پرسیده خواهد شد و سابقهی بیمار گرفته میشود تا علائم، دوره زمانی و غیره مشخصص گردند.
برخی پرسشنامهها به پزشک کمک میکند تا شدت افسردگی را ارزیابی کند. برای مثال مقیاس درجهبندی افسردگی هامیلتون دارای ۲۱ سوال است که نمرات آن توصیف کننده شدت بیماری خواهد بود.
مقیاس هامیلتون یکی از مورد استفادهترین ابزار ارزیابی در جهان توسط متخصصین جهت تشخیص افسردگی شدید است.
راههای درمان افسردگی
افسردگی یک بیماری روانی قابل درمان میباشد. روش های کنترل افسردگی شامل موارد زیر است:
- حمایت
- روان درمانی
- درمان افسردگی با دارو
- الکتروشوک درمانی
حمایت فرد مبتلا به بیماری افسردگی
منظور از حمایت فرد مبتلا به افسردگی، بحث در مورد روشهای عملی و کمک در استرسها تا آموزش به اعضای خانواده است.
استفاده از روان درمانی
روان درمانی یا گفتار درمانی برای افسردگی شامل رفتار درمانی شناختی (CBT)، روان درمانی بین فردی و درمان حل مشکلات میباشد. در مواردی که فرد مبتلا به افسردگی خفیف است، روان درمانی اولین گزینه درمان بیماری افسردگی میباشد؛ در موارد متوسط و افسردگی شدید ممکن است از آنها در کنار درمانهای دیگر استفاده کرد.
رفتار درمانی شناختی و روان درمانی بین فردی دو نوع اصلی روان درمانی مورد استفاده در افسردگی میباشند. رفتار درمانی شناختی ممکن است در جلسات فردی با درمانگر، بصورت رو در رو، گروهی یا تلفنی انجام شود.
برخی از مطالعات اخیر نشان دادهاند که رفتار درمانی شناختی را میتوان بطور موثری از طریق کامپیوتر نیز اجرا کرد. درمان بین فردی به بیماران کمک میکند تا مشکلات عاطفی که بر روابط و ارتباطات آنها تاثیر گذاشته و چگونگی تغییر خلق و خوی توسط این عوامل که قابل تغییر هستند را شناسایی کنند.
داروهای ضد افسردگی
داروهای ضد افسردگی توسط پزشک تجویز میشوند. این داروها برای افسردگیهای متوسط تا شدید مورد استفاده قرار میگیرند. این داروها برای کودکان توصیه نمی شوند و برای نوجوانان نیز با احتیاط تجویز میگردند.
برخی از انواع داروهای درمان افسردگی وجود دارند:
- مهارکنندههای انتخابی بازجذب سروتونین (SSRIs)
- مهار کنندههای مونوآمین اکسیداز (MAOIs)
- ضد افسردگیهای سه حلقهای
- ضد افسردگیهای آتیپیک
- مهارکنندههای انتخابی بازجذب سروتونین و نوراپینفرین
داروهای ضد افسردگی
هر دسته از داروهای ضد افسردگی بر روی یک انتقال دهنده عصبی متفاوت عمل میکنند. مصرف داروها باید طبق تجویز پزشک حتی بعد از بهبودی علائم ادامه پیدا کند تا از بازگشت بیماری جلوگیری شود.
داروهای ضد افسردگی ممکن است افکار یا اقدامات برای خودکشی را در برخی کودکان، نوجوانان و جوانان در چند ماه ابتدایی درمان افزایش دهند. هرگونه نگرانی باید همواره با پزشک در میان گذاشته شود، از جمله تصمیم برای قطع مصرف داروهای ضد افسردگی.
الکتروشوک درمانی
موارد افسردگی شدید که واکنشی به دارو نشان ندادهاند ممکن است با الکتروشوک درمانی (ECT) قابل بهبود باشند. این روش به خصوص برای درمان افسردگی روانی موثر است.
ورزش و سایر راههای درمان افسردگی شدید
ورزشهای هوازی ممکن است در برابر افسردگی خفیف موثر باشند زیرا باعث افزایش میزان اندورفین شده و نوراپی نفرین انتقال دهنده عصبی که مرتبط با خلق و خوی است را تحریک میکند.
درمانهای تحریک مغز از جمله شوک درمانی یکی از روش های درمان افسردگی شدید به شمار میرود. تحریک مغناطیسی مکرر مغز پالسهای مغناطیسی به مغز ارسال میکند که ممکن است در درمان افسردگی شدید اساسی موثر باشد.
:: برچسبها:
درمان ,
افسردگی ,
شدید ,
مزمن ,
بیماری ,
روان ,
روانی ,
:: بازدید از این مطلب : 76
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
ضربه مغزی چیست و چگونه اتفاق می افتد؟
ضربه مغزی آسیبی است که موجب از بین رفتن یا صدمه دیدن سلولهای مغزی میشود. افراد ممکن است بر اثر علل مختلفی مانند ضربه به سر، ترومای مغزی، سکته مغزی و تومور مغزی دچار آسیب مغزی شوند. تمامی آسیبهای ترومای مغزی بر اثر ضربه به سر هستند. اما ضربه به سر لزوما موجب آسیب دیدن مغز نمیشود.
آسیبهای مغزی دارای دو نوع اصلی هستند: آسیب ترومایی (ضربه به سر) و آسیب اکتسابی. هر دوی این آسیبها موجب اختلال در عملکرد نرمال مغز میشوند.
ضربه مغزی بر اثر وارد شدن فشار یا نیروی خارجی بسیار قوی به سر ایجاد میشود. مثلا ضربه مغزی در تصادف یکی از شایعترین علل وقوع این اتفاق است. علائم ضربه مغزی ممکن است به صورت شدید یا خفیف باشد. از جمله علائم ضربه مغزی میتوان به کما، آنوریسم، سرگیجه و سردرد اشاره کرد.
حتی اگر ضربه مغزی همراه با علائم خفیف باشد، فرد باید سریعا به بیمارستان مراجعه کند. در صورت شکستگی و خونریزی شدید از ناحیه سر، لازم است پزشک متخصص مغز و اعصاب وضعیت فرد را ارزیابی کرده و در صورت نیاز عمل جراحی انجام دهد.
انواع آسیب های مغزی
به طور کلی انواع آسیب های مغزی را میتوان به دو گروه تقسیمبندی کرد:
- آسیب مغزی تروماتیک
- آسیب مغزی اکتسابی
آسیب مغزی تروماتیک
آسیب مغزی تروماتیک یا آسیب مغزی ناشی از ضربه بر اثر فشار یا نیروی بسیار شدید از طرف یک جسم خارجی ایجاد میشود، مانند ضربه شدید به سر در اثر تصادف رانندگی. این نیرو میتواند باعث جابهجا شدن مغز در داخل جمجمه یا آسیب به خود جمجمه شود. این موارد نیز موجب صدمه دیدن مغز میشوند.
آسیب مغزی اکتسابی
آسیب مغزی اکتسابی در سطح سلولی رخ میدهد. این آسیبها اغلب بر اثر فشار به سلولهای مغزی ایجاد میشوند. این فشار میتواند ناشی از یک تومور، فقدان اکسیژن، تشنج، بیماری عصبی، سکته مغزی و یا هر عامل دیگری به سلولهای مغز وارد شود.
علت ایجاد آسیب مغزی
دلایل ایجاد آسیب مغزی بسته به نوع آسیب متفاوت است.
علل آسیب مغزی تروماتیک
همانطور که گفته شد آسیب مغزی تروماتیک در اثر اعمال یک ضربه خارجی به سر فرد ایجاد میشود. عواملی که ممکن است باعث ایجاد ضربه به سر شوند عبارتند از:
- تصادفات رانندگی
- برخورد فیزیکی در ورزش
- افتادن از ارتفاع
- خشونت فیزیکی
دلایل آسیب مغزی اکتسابی
آسیب مغزی اکتسابی در سطح سلولی رخ میدهد. از جمله عوامل وقوع آسیب مغزی اکتسابی میتوان به موارد زیر اشاره کرد:
- سکته مغزی
- تومور مغزی
- حمله قلبی
- آنوریسم مغزی
- بیماریهای مغز و اعصاب
- سوءاستفاده از دارو و مواد غیرقانونی
- آسیب مغزی ناشی از فقدان اکسیژن
علائم ضربه مغزی
ضربه مغزی یکی از شایعترین دلایل مرگ در میان افراد به شمار میرود. بنابراین بسیار مهم است هر فردی آگاهی کافی از علائم و عوارض ضربه مغزی داشته باشد تا در صورت مواجهه با این شرایط بتواند اقدامات سریع و به موقع انجام دهد.
علائم شایع ضربه مغزی به شرح زیر است:
- کاهش سطح هوشیاری
- گیجی و منگی
- حالت تهوع و استفراغ
- سردرد شدید
- اختلال در بینایی مانند دوبینی یا تاری چشم
- از دست دادن حافظه موقت (ممکن است بیمار نتواند خود حادثه و وقایعی که کمی قبل از آن اتفاق افتاده را به خاطر بیاورد)
- سرگیجه
- کما
- سوت کشیدن و وزوز گوش
- درجا زدن به معنای تکرار کردن عمل یا حرفی: برای مثال پرسیدن دوباره و دوباره یک سوال با وجود آنکه اطرافیان به آن پاسخ میدهند، مثل: «برای من اتفاقی افتاده است؟»
- خونریزی از بینی
- خونریزی از سر
- مشکل در تحلیل کردن اطلاعات و فکر کردن
- تغییر در شنوایی یا لامسه
- از دست دادن قابلیت تشخیص موقعیت فضایی
- عدم تشخیص زمان
- اختلال در بویایی و چشایی
- عدم تعادل بدن
- افزایش حساسیت به درد
- خستگی ذهنی شدید
- خستگی فیزیکی شدید
- فلج
- لرزش بدن و رعشه
- تشنج
- حساسیت به نور
- اختلالات خواب
- اختلالات تکلم
تشخیص ضربه مغزی
برای تشخیص ضربه مغزی پزشک در ابتدا باید اطمینان حاصل کند که هیچ آسیب جدی و خطرناکی به مغز وارد نشده است و سپس در مرحله بعدی، میزان آسیب وارد شده به سر را ارزیابی میکند.
در طی معاینات فیزیکی پزشک موارد زیر را بررسی میکند:
- عملکردهای عصبی معمولی مانند وضعیت ذهنی فرد و رفلکسها
- وجود سایر آسیبها مانند آسیب گردن (وقوع آسیب گردن به همراه ضربه مغزی شایع است)
- علائم خونریزی از گوش، بینی و یا کبودی در اطراف چشمها یا پشت گوشها
- شکستگی جمجمه
تشخیص ضربه مغزی با سی تی اسکن
پس از انجام معاینات اولیه، بررسی وضعیت داخلی مغز انجام میشود. بهترین راه برای بررسی میزان آسیب وارده به مغز، انجام سی تی اسکن مغزی است.
دستگاه سیتیاسکن عکسهای بسیاری را توسط اشعه ایکس، از زوایای متعدد از مغز میگیرد و این تصاویر گرفتهشده توسط کامپیوتر پردازششده و در قالب عکسی با جزئیات بالا نمایش داده میشوند. پزشک در این عکسها به دنبال علائم خونریزی در زیر جمجمه یا در خود مغز خواهد بود.
در چه مواردی سی تی اسکن مغز انجام میشود
در اثر وقوع آسیب مغزی در فرد؛ پزشک جهت تشخیص ضربه مغزی ممکن است تحت شرایط مختلفی اقدام به گرفتن سی تی اسکن از فرد کند. اما در صورتی که آسیب وارد شده به مغز زیاد جدی نباشد، ممکن است پزشک از سی تی اسکن استفاده نکند و تنها عکس برداری اشعه ایکس برای ارزیابی ضربه مغزی را کافی بداند.
ضربه مغزی ممکن است همراه با شکستگی جمجمه باشد. حتی در صورتی که پزشک آسیب را جدی نداند و عکس برداری اشعه ایکس یا سی تی اسکن را انجام ندهد، باز هم احتمال شکستگی جمجمه وجود دارد.
مثلا در صورتی که بیمار ماهها پس از آسیب مغزی متوجه وجود برآمدگی در سر خود شود لازم است به پزشک مراجعه کند. در این حالت معمولا از سر بیمار عکس برداری اشعه ایکس انجام میشود و در صورتی که کیست لیپتو مننژ تشکیل شده باشد، بیمار به متخصص مغز و اعصاب ارجاع داده میشود تا وضعیت او دقیقتر مورد بررسی قرار گیرد و درمان لازم تجویز شود.
کیست لیپتو مننژ به صورت برآمدگیهایی متشکل از استخوان و یافت مغزی است که در محل شکستگی ایجاد میشود.
درمان آسیب های مغزی
برخی از آسیب های مغزی خفیف بهخودیخود درمان میشوند و نیازی به اقدامات درمانی خاصی ندارند؛ اما در موارد بروز آسیب شدید مغزی لازم است درمان اورژانسی انجام شود. در این موارد فرد باید در سریعترین زمان ممکن به بیمارستان مراجعه کند تا تا از بروز مشکلات جدی مانند ضربه مغزی و کما جلوگیری شود.
جهت درمان ضربه مغزی میتوان اقدامات مختلفی انجام داد. در ادامه به بررسی این موارد میپردازیم.
درمان ضربه مغزی
اقدامات درمانی اولیه ضربه مغزی
در مراحل اولیه پس از وقوع حادثه لازم است اقدامات امدادی فوری انجام شود. عدم توجه به این اقدامات ممکن است باعث ایجاد آسیب شدید مغزی شود. این اقدامات ممکن است در محل وقوع حادثه و یا پس از مراجعه به بیمارستان انجام شوند.
از جمله این اقدامات میتوان به موارد زیر اشاره کرد:
- ثابت کردن گردن و ستون فقرات: این کار برای مثال با استفاده از کلار گردنی انجام میشود.
- متوقف کردن خونریزی شدید
- تسکین دادن درد بیمار در صورتی که درد بسیار شدید دارد
- آتلبندی کردن هر استخوان ترک برداشته یا شکسته شده (قراردادن استخوانها در موقعیت مناسب)
اگر تصاویر سی تی اسکن نشان دهند که خونریزی یا تورمی در مغز شما وجود دارد. از دستگاه کوچکی برای ارزیابی فشار داخل جمجمه استفاده میشود. برای این کار یک سوراخ بسیار کوچک در جمجمه ایجاد میشود و از طریق آن یک سیم نازک بین مغز و جمجمه قرار میگیرد. این سیم به یک دستگاه الکتریکی متصل است که فشار داخل جمجمه را اندازهگیری میکند و در صورت تغییر فشار داخل جمجمه، هشدار میدهد تا مسئولین بیمارستان را باخبر کند.
عمل جراحی مغز و اعصاب
جراحی مغز و اعصاب به هرگونه جراحی گفته میشود که برای درمان مشکلات سیستم عصبی بدن (مغز، طناب نخاعی و عصبها) انجام شود. در مواردی که مغز آسیب شدیدی دیده باشد، معمولا جراحی مغز انجام میشود.
علل احتمالی انجام جراحی مغز عبارتاند از:
- هموراژ یا خونریزی مغزی: بروز خونریزی مغزی شدید در مغز مانند خونریزی زیر عنکبوتیه که موجب وارد آمدن فشار به مغز آسیب دیدن مغز و حتی مرگ میشود.
- هماتوم: وجود یک لخته خون در مغز برای مثال در ناحیه ساب دورال که ان نیز موجب وارد شدن فشار به مغز میشود.
- کوفتگی مغزی: وجود کبودی روی مغز که میتواند تبدیل به لخته خون شود.
- شکستگی جمجمه: تورم و حساسیت در اطراف منطقه آسیب دیده
این مشکلات طی معاینات پزشک و توجه به تصاویر سی تی اسکن، شناسایی میشوند. در صورتی که لازم باشد جراحی انجام شود، یک متخصص جراحی مغز و اعصاب در مورد نحوه انجام جراحی با شما یا خانواده شما صحبت میکند.
کرانیوتومی یا جمجمه برداری
کرانیوتومی یکی از اصلیترین روشهای جراحی مغز برای درمان آسیبهای مغزی شدید است. برای انجام این عمل، یک سوراخ در جمجمه ایجاد میشود تا جراح بتواند به مغز دسترسی داشته باشد. این عمل تحت بیهوشی عمومی انجام میشود و بنابراین شما هیچ درد یا ناراحتی حس نخواهید کرد.
طی این جراحی، هرگونه لخته خونی که در مغز تشکیل شده است برداشته میشود و رگهای خونی آسیبدیده ترمیم میشوند. بعد از اینکه خونریزی داخلی مغز برطرف شد، قسمت برداشته شده از استخوان جمجمه دوباره سر جای خود بازگردانده میشود و با پیچهای فلزی بسیار کوچک به استخوان اصلی جمجمه متصل میشود.
جراحی جمجمه برداری در آسیب مغزی
درمان بریدگیها و خراشها
برای جلوگیری از بروز خونریزی یا عفونت در آینده، هرگونه برش یا خراشی که بر اثر حادثه در سر ایجاد شده باشد، درمان میشود. اگر جسم خارجی در زخم شما باشد (مانند شیشه شکسته) لازم است که حتما خارج شود. زخمهای عمیق و یا بزرگ ممکن است نیاز به بخیه زدن داشته باشند. در مواردی اطراف زخم با بیحسی موضعی بیحس میشود تا شما هیچ دردی را حس نکنید.
جراحی شکستگی جمجمه
ممکن است طی یک حادثه و ضربه به سر، جمجمه شما بشکند. با کمک سی تی اسکن میتوان شدت این آسیب را بررسی کرد. شکستگیهای باز معمولا بسیار خطرناک و جدی هستند چرا که در صورت پاره شدن پوست، احتمال بروز عفونت باکتریایی بالا است. شکستگیهایی که حالت فرورفته در سر ایجاد کردهاند نیز بسیار جدی هستند چرا که احتمالا قسمتهای کوچکی از استخوانهای تکه شده در حال فشار به بافت مغزی هستند.
اگر شما شکستگی فرورفته شدیدی داشته باشید، ممکن است لازم باشد که برای پیشگیری از آسیب مغزی ، عمل جراحی روی شما انجام شود. این جراحی معمولا تحت بیهوشی عمومی انجام میشود. طی جراحی، هر قطعه استخوان شکستهای که به بافت مغز فشار وارد میکند، برداشته میشود و در موقعیت صحیح خود قرار داده میشود.
در صورت نیاز، از سیمها یا تورهای فلزی برای اتصال مجدد تکههای استخوان جمجمه به هم استفاده میشود. بعد از این که استخوانها به نحو صحیحی کنار هم قرار داده شدند، به طور طبیعی به هم جوش میخورند. جراح شما میتواند در مورد نحوه انجام این جراحی توضیحات بیشتری با جزئیات به شما بدهد.
درمانهای دارویی
داروهای تجویز شده برای افراد مبتلا به آسیب مغزی باید با احتیاط و دقت زیادی انتخاب شوند و سپس وضعیت بیمار در حین مصرف دارو به دقت توسط پزشک ارزیابی شود و بیمار تحت نظر باشد. پزشک شما یا مسئول داروخانه میتواند در مورد هدف تجویز هر دارو به شما توضیح دهد و عوارض جانبی احتمالی و احتیاطهای لازم در مورد هر دارو را به شما بگوید.
توضیحات کلی در مورد گروههای دارویی مختلف در اینجا آورده شده است:
- داروهای مسکن برای کنترل و تسکین درد تجویز میشوند.
- داروهای ضد اضطراب میتوانند احساس ناامنی، عدم اطمینان و ترس را کاهش دهند.
- داروهای ضد انعقاد خون برای جلوگیری از تشکیل لخته خون تجویز میشوند.
- داروهای ضدتشنج از بروز تشنج جلوگیری میکنند.
- داروهای ضدافسردگی برای درمان علائم افسردگی به کار میروند.
- داروهای ضدروانپریشی برای هدف قرار دادن علائم روانپریشی مانند خشونت و پرخاش، توهم و اختلالات خواب به کار میروند.
- داروهای شل کننده عضلات برای برطرف کردن اسپاسمهای عضلانی تجویز میشوند.
- داروهای خواب آور، آرام بخش برای ایجاد خواب یا برای آرام کردن عملکردهای خاصی از سیستم عصبی مانند واکنشهای ذهنی و فیزیکی هوشیاری، خواب و درد به کار میروند.
- داروهای محرک برای افزایش سطح هوشیاری و توجه تجویز میشوند.
در این مقاله آسیب های مغزی که ممکن است منجر به ضربه مغزی در فرد شود مورد بررسی قرار گرفت. از آنجایی که خونریزی مغزی یکی از عوامل شایع در زمان وقوع حوادث به شمار میرود، شناخت علائم ضربه مغزی کمک میکند تا در زمان مواجهه با این حوادث اقدامات پیشگیرانه انجام شود.
:: برچسبها:
ضربه مغزی ,
درمان ,
ضربه به سر ,
:: بازدید از این مطلب : 45
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری آنسفالیت مغزی که آن را تحت عنوانهای التهاب مغزی و ورم مغزی نیز میشناسیم باعث آسیب به مغز شده و در موارد حاد میتواند منجر به کما یا مرگ شود.
التهاب مغز یا آنسفالیت مغزی چیست؟
منظور از انسفالیت، التهاب مغز یا تورم مغز است. علل متعددی برای این التهاب مغزی وجود دارد اما رایجترین آن عفونت ویروسی است. التهاب در مغز اغلب باعث علائم و نشانههای خفیف آنفولانزا مانند تب و سردرد میشود و گاهی هیچ علائمی ندارد و همچنین میتواند باعث ایجاد علائمی شبیه به آنفولانزای حاد شود.
آنسفالیت مغزی همچنین میتواند باعث گیجی و منگی سر و تشنج یا مشکلات حسی و حرکتی شود. آنسفالیت بهندرت خطر مرگ ایجاد میکند. تشخیص و درمان به موقع بسیار مهم است زیرا پیشبینی چگونگی تاثیر انسفالیت بر روی هر فرد دشوار است.
در صورت بروز هر یک از علائم شدید آنسفالیت مانند سردرد شدید، تب و عدم هوشیاری که نیاز به مراقبت اورژانسی دارد، به متخصص مغز و اعصاب مراجعه کنید. همچنین برای نوزادان و کودکان با علائم التهاب مغز باید مراقبتهای فوری از طریق متخصص مغز و اعصاب انجام شود.
انواع آنسفالیت مغزی
دو نوع اصلی آنسفالیت وجود دارد:
- آنسفالیت اولیه
- آنسفالیت ثانویه
آنسفالیت اولیه
این وضعیت زمانی اتفاق میافتد که یک ویروس یا عامل دیگر بهطور مستقیم مغز را آلوده میکند. عفونت ممکن است در یک منطقه متمرکز باشد و یا گسترده شود. عفونت اولیه ممکن است واکنش مجدد از یک ویروس باشد که پس از ابتلا به یک بیماری در گذشته غیرفعال شده است.
آنسفالیت ثانویه
این وضعیت ناشی از واکنش سیستم ایمنی بدن به عفونت در جاهای دیگر بدن است. سیستم ایمنی بدن بهجای حمله به سلولهایی که باعث عفونت میشوند اشتباها به سلولهای سالم مغز حمله میکنند. آنسفالیت ثانویه معمولاً دو تا سه هفته پس از ابتلا به عفونت اولیه رخ میدهد.
انسفالیت یا ورم مغز
علائم انسفالیت یا ورم مغز چیست؟
اکثر افراد مبتلا به آنسفالیت ویروسی علائم خفیف آنفولانزا دارند. این علائم عبارتند از:
- سردرد شدید و مزمن
- تب
- درد در عضلات یا مفاصل
- خستگی یا ضعف
گاهی علائم و نشانه های ورم مغزی شدیدتر هستند و ممکن است شامل موارد زیر باشند:
- سردرگمی و توهم
- تشنج مغزی و عصبی
- از دست دادن حس یا فلجی در مناطق خاصی از صورت یا بدن
- ضعف عضلانی
- مشکل در صحبت کردن یا شنیدن
- از دست دادن هوشیاری
علائم ورم مغزی در کودکان
علائم ورم مغزی در کودکان ممکن است شامل موارد زیر نیز باشند:
- فضای برآمدهی ایجادشده در جمجمه نوزاد
- تهوع و استفراغ
- سختی بدن
- تغذیه ضعیف یا عدم بیداری برای تغذیه
- تحریکپذیری
علائم ورم مغزی در کودکان
آیاد میدانید علت التهاب مغز چیست؟
علت التهاب در مغز اغلب ناشناخته است اما در مواردی که علت شناخته شده و مشخص است معمولا شایعترین علت عفونت ویروسی است. عفونتهای باکتریایی و شرایط التهابی غیر عفونی نیز میتواننداز جمله دلایل آنسفالیت باشند.
علت آنسفالیت ویروسی
ویروسهایی که میتوانند باعث بروز آنسفالیت شوند عبارتاند از:
- ویروس هرپس سیمپلکس (HSV)
- ویروس هرپس ویروس اپشتین (EBV)
- ویروسهای منتسب به پشه
- ویروس هاری
- عفونتهای دوران کودکی
ویروس هرپس سیمپلکس (HSV)
هرپس سیمپلکس نوع ۱ که مرتبط است با تبخالهای ایجادشده در اطراف دهان و هرپس سیمپلکس نوع ۲ مرتبط با تبخال تناسلی میتوانند باعث انسفالیت شوند. انسفالیت ناشی از هرپس سیمپلکس نوع ۱ نادر است ولی میتواند منجر به آسیب یا مرگ مغزی شود.
ویروس هرپس ویروس اپشتین (EBV)
ویروسهای دیگر هرپس شامل ویروس اپشتین بار میشود که معمولا عفونت منونوکلئوز و ویروس وارسیلازوستر را ایجاد میکند که باعث ایجاد آبلهمرغان میشود. این ویروسها عبارتاند از ویروس پلیو و سندرم کوکساسکی که معمولا باعث بیماری با علائم آنفلوانزا، التهاب چشم و درد شکمی میشود.
ویروسهای منتسب به پشه
این ویروسها میتوانند عفونتهایی مانند West Nile ،La Crosse ،Louis را ایجاد کنند. علائم عفونت ممکن است در عرض چند روز تا چند هفته پس از قرار گرفتن در معرض ویروس منتقلشده از پشه ظاهر شود.
ویروسهای منتقلشده از ساسها نیز باعث ایجاد آنسفالیت میشود. علائم معمولاً در حدود یک هفته پس از نیش از ساس آلوده ظاهر میشود.
ویروس هاری
عفونت با ویروس هاری که معمولا توسط گزش از یک حیوان آلوده منتقل میشود. هنگامیکه علائم شروع میشود آنسفالیت پیشرفت سریعی را آغاز میکند.
عفونتهای دوران کودکی
عفونتهای رایج دوران کودکی مانند سرخک، اوریون و سرخجه بهعنوان علل نسبتا شایع انسفالیت ثانویه تشخیص داده شدهاند. این علتها در ایالاتمتحده به دلیل دسترسی به واکسیناسیون این بیماریها در این کشور بسیار اندک است.
عوامل خطرساز تورم مغز
هرکسی میتواند به انسفالیت مبتلا شود. عواملی که ممکن است باعث افزایش خطر ابتلا به تورم مغز شوند عبارتاند از:
- سن
- سیستم ایمنی ضعیف
- مناطق جغرافیایی
- فصل سال
سن
برخی از انواع آنسفالیت در گروههای سنی خاص بیشتر یا شدیدتر هستند. بهطورکلی کودکان و افراد سالخورده بیشتر در معرض خطر ابتلا به انواع آنسفالیت ویروسی هستند.
سیستم ایمنی ضعیف
افرادی که اچ آی وی (ایدز) دارند، داروهای سرکوبکننده ایمنی مصرف میکنند یا مشکلات دیگری در رابطه با ضعف سیستم ایمنی دارند بیشتر در معرض خطر ابتلا به آنسفالیت هستند.
مناطق جغرافیایی
ویروسهای پشه یا ساس در مناطق خاص جغرافیایی بیشتر هستند.
فصل سال
بیماریهای منتقله از پشه و ساس در تابستان شایعتر هستند.
عوارض التهاب مغز چیست؟
التهاب میتواند به مغز آسیب برساند و احتمال رفتن بیمار به کما و یا مرگ وجود دارد. سایر عوارض التهاب مغزی بسته به شدت آن ممکن است برای ماهها طول بکشد یا حتی دائمی باشند. این عوارض عبارتاند از:
- خستگی مداوم
- ضعف یا عدم هماهنگی عضلانی
- تغییرات شخصیتی
- مشکلات حافظه
- فلج شدن
- نقص شنوایی یا بینایی
- اختلالات گفتاری
نحوه تشخیص التهاب مغز
پزشک ابتدا فرد را معاینه فیزیکی میکند و سابقه پزشکی او را بررسی میکند و سپس ممکن است موارد زیر را توصیه کند:
- ام آر آی یا سی تی اسکن
- ضربه به ستون فقرات
- تستهای آزمایشگاهی
تشخیص ورم مغزی
ام آر آی یا سی تی اسکن
ام آر آی یا سیتیاسکن میتواند هرگونه تورم مغز یا مشکلات احتمالی دیگر مانند تومور را که باعث بروز علائم میشود، نشان میدهند.
ضربه به ستون فقرات
سوزنی به پشت بدن، در ستون فقرات وارد میشود و مایع مغزی نخاعی (CSF)، مایع محافظتی که مغز و ستون فقرات را احاطه کرده، را حذف میکند. تغییرات در این مایع میتواند عفونت و التهاب در مغز را نشان دهد. گاهی از مایع مغزی نخاعی نمونهبرداری میشود تا ویروس یا سایر عوامل عفونی شناسایی شوند.
تستهای آزمایشگاهی جهت تشخیص التهاب در مغز
نمونههایی از خون، ادرار یا خلط گلو میتواند برای شناسایی ویروسها یا سایر عوامل عفونی مورد آزمایش قرار گیرند. علاوه بر این ممکن است سایر تستهای آزمایشگاهی در تشخیص ورم مغز استفاده شوند.
این تستها عبارتند از:
- نوار مغز
- نمونهبرداری مغزی
نوار مغز
الکترودهایی که روی پوست قرار میگیرند فعالیت الکتریکی مغز را ضبط میکنند. برخی از الگوهای غیرطبیعی ممکن است وجود آنسفالیت را نشان دهند.
نمونهبرداری مغزی
در موارد نادر یک نمونه کوچک از بافت مغزی ممکن است برای آزمایش برداشته شود. بیوپسی مغزی معمولاً زمانی انجام میشود که علائم شدیدتر میشوند و درمانها هیچ تأثیری ندارند.
روش های درمان ورم مغز چیست؟
روش های درمان انسفالیت مغزی بسته به نوع انسفالیت متفاوت است. در ادامه روشهای درمانی برای درمان آنسفالیت خفیف، ویروسی و شدید بیان شده است.
درمان آنسفالیت خفیف معمولا شامل موارد زیر است:
- استراحت
- مصرف مقدار زیادی مایعات
- داروهای ضدالتهابی مانند استامینوفن، ایبوپروفن و سدیم ناپروکسن برای رفع سردرد و تب
انسفالیت ناشی از ویروسهای خاص معمولا نیاز به درمان ضدویروسی دارد. داروهای درمان انسفالیت ویروسی عبارتند از:
- آسیکلوویر
- گان سیکلوویر
- فسکارنت
برخی از ویروسها مانند ویروسهای مضر حشرات به این درمانها پاسخ نمیدهند اما به این دلیل که ویروس خاصی ممکن است بلافاصله یا در همه موارد شناسایی نشود پزشکان اغلب درمان فوری با آسیکلوویر را توصیه میکنند.
آسیکلوویر میتواند در برابر ویروس هرپس سیمپلکس مؤثر باشد. این ویروس اگر بهسرعت درمان نشود میتواند عوارض قابلتوجهی در پی داشته باشد. داروهای ضدویروسی بهطور کلی قابلتحمل هستند. عوارض جانبی بهندرت باعث آسیب به کلیه میشوند.
افرادی که مبتلا به آنسفالیت شدید هستند ممکن است نیاز به موارد زیر داشته باشند:
- کمکهای تنفسی و همچنین مراقبت دقیق از تنفس و عملکرد قلب
- تزریق مایعات داخل وریدی برای اطمینان از آبرسانی مناسب و تأمین سطوح مواد معدنی ضروری به بدن
- داروهای ضدالتهابی مانند کورتیکواستروئیدها برای کاهش تورم و فشار داخل جمجمه
- داروهای ضد انعقادی مانند فنوتیوین (دیلانتین) برای جلوگیری از تشنج.
سایر روش های درمانی آنسفالیت مغزی
اگر فرد عوارض آنسفالیت را تجربه کند ممکن است لازم باشد درمانهای اضافی نیز داشته باشد. این درمانهای اضافی عبارتند از:
- فیزیوتراپی برای بهبود قدرت، انعطافپذیری، تعادل، هماهنگی حرکت
- کاردرمانی برای توسعه مهارتهای روزمره و استفاده از ابزار تطبیقی که به فعالیتهای روزمره کمک میکنند
- گفتاردرمانی برای کنترل عضلات و هماهنگی برای تولید گفتار
- رواندرمانی برای یادگیری روشهای مقابله و مهارتهای رفتاری جدید برای بهبود اختلالات خلقی و یا تغییر شخصیت
:: برچسبها:
درمان ,
انسفالیت ,
التهاب ,
ورم مغز ,
:: بازدید از این مطلب : 75
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری زوال عقل یا دمانس مغزی
بیماری دمانس مغزی به گروهی از علائم گفته میشود که میتواند در سالمندان و جوانان ایجاد شود و علتهای مختلفی دارد. برخی علائم بیماری زوال عقل از دست دادن حافظه و تغییرات خلقی است که میتوان با دارو و سایر روشها برای درمان و بهبود آن اقدام نمود.
زوال عقل یا دمانس چیست؟
بیماری دمانس یا زوال مغزی یک بیماری خاص نیست بلکه به گروهی از علائم گفته میشود تا حدی بر حافظه، تفکر و تواناییهای اجتماعی فرد اثر میگذارند که در عملکردهای روزانه فرد اختلال ایجاد میکنند. درست است که دمانس یا زوال عقل موجب از دست رفتن حافظه میشود اما علل مختلف دیگری هم میتوانند موجب از دست رفتن حافظه شوند.
بنابراین ضعف حافظه، به تنهایی نشاندهنده این نیست که شما دچار زوال عقل شدهاید. بیماری آلزایمر یکی از شایعترین علل بروز دمانس مغزی در افراد مسن است اما این بیماری میتواند علل دیگری نیز داشته باشد. بسته به علت بروز دمانس، برخی از علائم مرتبط با آن ممکن است درمان شوند.
درباره دمانس مغزی بیشتر بدانید
دمانس مغزی گروهی از علائم است که فراموشی و ضعف حافظه نیز یکی از آنها است. سایر علائم مربوط به زوال عقل شامل مشکل در فکر کردن، حل مسائل و مشکلات زبانی و گفتاری میشود. این تغییرات معمولا در ابتدا بسیار جزئی و خفیف هستند اما به تدریج تا حدی شدید میشوند که روند زندگی روزمره فرد را تحت تاثیر قرار میدهند.
افراد مبتلا به دمانس همچنین ممکن است دچار تغییرات رفتاری و خلقوخو نیز شوند. زوال عقل زمانی ایجاد میشود که مغز بر اثر بیماری مانند آلزایمر یا سکتههای مغزی مکرر آسیب میبیند.
این مشکلات را میتوان با سی تی اسکن و گروهی از تستهای نورولوژیکی بر روی سیستم عصبی بدن، تشخیص داد. درمان این مشکلات نیز با مصرف دارو و برخی ویتامینها و انجام بعضی روشهای فیزیوتراپی خاص مانند ماساژ است.
بنابراین اگر یکی از عزیزان شما به علائم دمانس مبتلا شده است لازم است به متخصص مغز و اعصاب مراجعه کنید تا از شدت گرفتن و بدتر شدن علائم او جلوگیری کنید.
علت بیماری دمانس مغزی
بیماری دمانس مغزی بر اثر آسیب به سلولهای عصبی در مغز ایجاد میشود که این آسیب ممکن است در نواحی مختلفی از مغز باشد. علائم دمانس در هر فرد به طور متفاوتی بروز میکنند که این موضوع بستگی به ناحیه آسیبدیده در مغز دارد.
علل ایجاد بیماری دمانس پیشرونده
علت دمانس پیشرونده که بهبود پیدا نمیکنند و قابل بازگشت نیستند، عبارتند از:
- بیماری آلزایمر
- دمانس عروقی
- زوال عقل با اجسام لویی
- دمانس گیجگاهی پیشانی (فرونتوتمپورال)
- دمانس ترکیبی
بیماری آلزایمر شایعترین علت دمانس در سالمندان
شایعترین علت دمانس در افراد بالای ۶۵ سال، بیماری آلزایمر است. هرچند علت بروز بیماری آلزایمر مشخص نیست اما در مغز این افراد همیشه پلاکها و گرههای بافتی یافت میشود. این پلاکها از پروتئینی به نام بتاآمیلوئید تشکیل شدهاند و ماده اصلی گرههای بافتی نیز پروتئینی به نام تائو است. وجود برخی عوامل ژنتیکی خاص نیز میتواند احتمال بروز آلزایمر را زیاد کند.
دمانس عروقی
دومین علت شایع بروز دمانس، وارد شدن آسیب به عروقی است که به مغز خونرسانی میکنند. مشکلات عروقی میتواند ناشی از سکته مغزی یا سایر بیماریهای عروقی باشد.
زوال عقل با اجسام لویی
اجسام لویی در واقع تودههای پروتئینی غیرعادی هستند که در مغز افراد مبتلا به این نوع بیماریهای دمانس اجسام لویی، آلزایمر و پارکینسون یافت میشوند. این نوع از زوال عقل نیز یکی از انواع شایع دمانس است.
دمانس گیجگاهی پیشانی (فرونتوتمپورال)
در این بیماری گروهی از سلولهای مغزی آسیب میبینند که در ناحیه قدامی گیجگاهی مغز قرار دارند. این نواحی از مغز بیشتر بر روی رفتار، زبان و گفتار و شخصیت فرد کنترل دارند.
دمانس ترکیبی
انجام مطالعات بر روی مغز افراد بالای ۸۰ سال که به دمانس (علائم فرسایش مغزی) مبتلا بودهاند، نشان داده است که اغلب این افراد به طور همزمان به چند نوع دمانس (مانند دمانس عروقی، اجسام لویی و آلزایمر) مبتلا بودهاند.
تحقیقات زیادی همچنان در حال انجام هستند تا مشخص شود که داشتن چند نوع دمانس به طور همزمان، چگونه بر بروز علائم مختلف تاثیر میگذارد.
سایر بیماریهای مرتبط با دمانس یا زوال عقل
سایر بیماریهای مرتبط با دمانس یا زوال عقل شامل موارد زیر است:
- بیماری هانتینگتون
- آسیب مغزی بر اثر ضربه به سر
- بیماری کروتزفلد یاکوب (CJD) یا جنون گاوی
- بیماری پارکینسون
- عفونت و بیماریهای سیستم ایمنی
- اختلالات متابولیسمی و غدد
- کمبودهای غذایی
- واکنش به داروها
- هماتوم در اطراف غشای مغزی
- مسمومیت
- تومور مغزی
- آنوکسی یا کمبود اکسیژن
- هیدروسفالی فشار معمولی
بیماری هانتینگتون
این بیماری بر اثر جهش ژنتیکی ایجاد میشود و موجب میشود که برخی از سلولهای مغزی و نخاعی شما از بین بروند. علائم و نشانه این بیماری عبارتند از اختلالات شدید فکری (اختلال درک) که در سن ۳۰ الی ۴۰ سالگی بروز میکند.
آسیب مغزی بر اثر ضربه به سر
ممکن است بر اثر وارد شدن ضربات مکرر به سر، آسیبهای جدی به مغز وارد شود. این حالت برای مثال ممکن است برای ورزشکاران بوکس، ورزشکاران فوتبال آمریکایی یا سربازان پیش بیاید.
بسته به این که کدام قسمت از مغز آسیبدیده است، این آسیب میتواند موجب بروز علائم دمانس مانند افسردگی، عصبانیت شدید، حرکات غیر هماهنگ، اختلال در گفتار، حرکات آرام بدن و لرزش بدن شود. این علائم ممکن است سالها پس از آسیبدیدگی بروز کنند.
بیماری کروتزفلد یاکوب (CJD) یا جنون گاوی
این بیماری معمولا بدون هیچ عامل خطر مشخصی بروز میکند و احتمال میرود که ناشی از نوعی پروتئین غیرعادی در بدن باشد. بیماری جنون گاوی میتواند ارثی باشد و یا بر اثر تماس با مغز و بافت سیستم عصبی شخص بیمار، به فرد دیگر منتقل شود.
بیماری پارکینسون
بسیاری از بیماران مبتلا به بیماری پارکینسون نهایتا دچار علائم دمانس میشوند.
عفونت و بیماریهای سیستم ایمنی
ممکن است بر اثر تب یا سایر واکنشهای سیستم ایمنی برای مبارزه با عفونت، علائم مشابه با بیماری دمانس بروز کنند. بیماریهایی مانند ام اس که ناشی از حمله سیستم ایمنی بدن به سیستم عصبی هستند نیز ممکن است علائم دمانس را ایجاد کنند.
اختلالات متابولیسمی و غدد
افراد مبتلا به اختلال تیروئیدی، هیپوگلیسمی (کمبود قند خون)، کمبود یا داشتن مقدار بیشازحد سدیم یا کلسیم یا افراد مبتلا به نقص عملکردی در جذب ویتامین B12 ممکن است به علائم مشابه دمانس یا تغییرات خلقوخویی دچار شوند.
کمبودهای غذایی
نخوردن آب کافی (کمآبی بدن)، عدم مصرف ویتامین B1 به اندازه کافی (که در افراد مبتلا به اعتیاد الکل شایع است) و عدم مصرف ویتامین B6 و B12 به میزان کافی میتواند موجب بروز علائم مشابه دمانس یا زوال عقل شود.
واکنش به داروها
واکنش بدن نسبت به تاثیر یک دارو یا بر هم کنش چند دارو که با یکدیگر مصرف شدهاند، ممکن است موجب بروز علائم مشابه بیماری دمانس مغزی شود.
هماتوم در اطراف غشای مغزی
خونریزی بین سطح مغز و لایه پوششی که مغز را احاطه کرده است میتواند موجب بروز علائم دمانس شود. این نوع خونریزی در بین افراد مسن که زمین خوردهاند زیاد اتفاق میافتد.
مسمومیت
قرار گرفتن در معرض فلزات سنگین مانند سرب یا سایر مواد مسمومکننده مانند آفتکشها و همچنین مصرف مواد مخدر غیرقانونی و سوءمصرف الکل میتوانند موجب بروز علائم دمانس شوند. ممکن است با انجام اقدامات درمانی، این علائم بهبود پیدا کنند.
تومور مغزی
در موارد بسیار نادری، ممکن است علائم دمانس بر اثر آسیبهای ناشی از تومور مغزی باشد.
آنوکسی یا کمبود اکسیژن
این مشکل با نام هیپوکسیا نیز شناخته میشود و زمانی رخ میدهد که یک ارگان به دلیلی اکسیژن کافی دریافت نمیکند. آنوکسی ممکن است بر اثر آسم شدید، حمله قلبی، مسمومیت مونوکسید کربن یا هر علت دیگری ایجاد شود.
هیدروسفالی فشار معمولی
این وضعیت بر اثر بزرگ شدن بطنهای مغزی ایجاد میشود و میتواند موجب مشکلات راه رفتن، اختلالات ادراری و از دست دادن حافظه شود.
علائم بیماری زوال عقل چیست؟
علائم زوال عقل یا دمانس با توجه علت اصلی بروز آن متفاوت هستند اما شایعترین علائم آن عبارتند از:
- از دست دادن حافظه که معمولا توسط همسر یا اعضای دیگر خانواده مورد توجه قرار میگیرد.
- مشکل در برقراری ارتباط با دیگران و یافتن کلمات مناسب در حین حرف زدن
- مشکل در استدلال و حل مسئله
- مشکل در انجام وظایف ذهنی سنگین و پیچیده
- مشکل در برنامهریزی و هماهنگی کارها
- مشکل در تعادل و هماهنگی اعضای بدن
- گیج بودن و عدم تمرکز
- افسردگی
- اضطراب
- پارانویا
علائم زوال عقل یا دمانس
دلایل بیماری زوال عقل و عوامل افزایش خطر ابتلا به آن
بسیاری از عوامل خطر میتوانند در نهایت منجر به بیماری زوال عقل یا دمانس شوند. برخی از دلایل زوال عقل عبارتند از:
- سن
- سوابق خانوادگی
- سندرم دان
- اختلالات ادراکی خفیف
- مصرف زیاد الکل
- افسردگی
- دیابت
- سیگار کشیدن
- ابتلا به آپنه (وقفه تنفسی در خواب)
راه های تشخیص دمانس یا زوال عقل
برای تشخیص دمانس یا زوال عقل پزشک ذر ابتدا علائم و شرح حال شما را بررسی کرده و شما را معاینه فیزیکی میکند. او همچنین از یکی از نزدیکان شما در مورد علائمی که دارید سؤال میکند.
هیچ تست منفرد و مشخصی برای تشخیص قطعی بیماری زوال عقل وجود ندارد و بنابراین پزشکان برای تشخیص دقیق مشکل از چندین روش تشخیصی مختلف استفاده میکنند. این تستها شامل موارد زیر میشود:
- تستهای ادراکی و نوروفیزیولوژیک
- ارزیابی نورولوژیکی
- اسکن مغزی
- تستهای آزمایشگاهی
تستهای ادراکی و نوروفیزیولوژیک
پزشک میتواند عملکرد فکری و ادراکی شما را تحلیل کند. تستهای مخصوصی برای ارزیابی عملکردهای فکری ماند حافظه، تشخیص موقعیت، استدلال، قضاوت، تمرکز و مهارتهای زبانی و گفتاری وجود دارند.
تشخیص بیماری دمانس یا زوال عقل
ارزیابی نورولوژیکی
ممکن است پزشک عملکرد حافظه، گفتار، ادراک بینایی، تمرکز، قابلیت حل مسئله، حواس تعادل بدن و رفلکسها و سایر علائم مربوط به سیستم عصبی بدن شما را ارزیابی کند.
اسکن مغزی
اکسن مغزی توسط دستگاههای زیر انجام میشود:
- سی تی اسکن
- اسکن ام آر آی
- پت اسکن (PET scans)
سی تی اسکن و ام آر آی
با استفاده از این اسکنها میتوان به دنبال علائم بروز سکته مغزی، خونریزی مغزی، تومور یا هیدروسفالی بود.
پت اسکن (PET scans)
این اسکنها، الگوی عملکردی مغز و همچنین وجود رسوبات پروتئین آمیلوئید در مغز را نشان میدهند. این پروتئین یکی از علائم مشخصه ابتلا به آلزایمر است.
تستهای آزمایشگاهی
با انجام آزمایش خون میتوان مشکلات فیزیکی که بر عملکرد مغز تاثیر دارند را شناسایی نمود، مانند کمبود ویتامین B12 و کمکاری غده تیروئید. گاهش اوقات مایع مغزی نخاعی برای بررسی عفونت، التهاب و برخی بیماریهای فرسایشی مورد آزمایش قرار میگیرد.
درمان دمانس
در اغلب موارد نمیتوان بیماری دمانس را به طور کامل درمان کرد اما راههایی برای کنترل علائم آن وجود دارند. برخی از این راهها عبارتند از:
- دارو درمانی
- روشهای درمانی مکمل
- سایر روشهای درمان دمانس
دارو درمانی
این داروها برای بهبود موقتی علائم دمانس تجویز میشوند:
- مهارکنندههای کولین استراز
- ممانتین
مهارکنندههای کولین استراز
این داروها شامل دونپزیل (آریسیتپ)، ریواستیگمین (اگزلون) و گالانتامین (رازادین) میشوند و نحوه تاثیرگذاری آنها به این صورت است که میزان پیام رسانهای شیمیایی مؤثر در حافظه و استدلال مغزی را افزایش میدهند.
ممانتین
این دارو موجب تنظیم فعالیت گلوتامات میشود. گلوتامات نوعی پیام رسان شیمیایی در عملکردهای مغزی مانند یادگیری و حافظه است. در برخی از موارد، ممانتین همراه با مهارکنندههای کولین استراز تجویز میشود.
روشهای درمانی مکمل
انواع روشهای درمان دمانس از جمله مصرف مکملهای غذایی، داروهای گیاهی و تراپیهای مختلف برای افراد مبتلا به بیماری دمانس مورد ارزیابی و تحقیق قرار گرفتهاند. برخی از این روشها میتوانند مزایایی را به همراه داشته باشند.
برخی از این روشها برای افراد مبتلا به آلزایمر و سایر انواع زوال عقل که مورد مطالعه قرارگرفتهاند عبارتند از:
- ویتامین E: برخی مطالعات نشان دادهاند که مصرف ویتامین E میتواند در کند کردن روند آلزایمر مؤثر باشد، اما شواهد کمی برای اثبات قطعی این نظریه وجود دارد.
- اسیدهای چرب امگا۳: برخی از شواهد نشان دادهاند که خوردن ماهی برای ۳ بار در هفته میتواند خطر بروز زوال مغزی را کاهش دهد.
سایر درمانها
این روشهای درمان دمانس یا زوال عقل ممکن است در کاهش آشفتگی و اضطراب بیمار موثر باشند و موجب آرامش بیشتر بیمار شوند:
- موسیقی درمانی
- آروماتراپی (رایحه درمانی) که در آن از روغنهای گیاهی معطر استفاده میشود.
- ماساژ درمانی
- هنردرمانی
:: برچسبها:
بیماری ,
زوال عقل ,
دمانس ,
مغزی ,
پزشکی ,
درمان ,
اعصاب ,
روان ,
,
:: بازدید از این مطلب : 84
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری پارکینسون یه اختلال عصبی است که از علائم آن لرزش در دست یا سایر اندامها است. از راههای درمان پارکینسون فیزیوتراپی، دارو درمانی، عمل جراحی و رعایت توصیههای غذایی است.
پارکینسون چیست و چگونه درمان میشود؟
بیماری پارکینسون یک اختلال عصبی پیشرونده است که بر نحوه حرکت، صحبت و نوشتن فرد تاثیر میگذارد. علائم بیماری پارکینسون به تدریج ظاهر میشوند و ممکن است بیماری با لرزش خفیف دست شروع شود.
افراد مبتلا به پارکینسون اغلب دچار خشکی شده و نمیتوانند مثل قبل به سرعت حرکت کنند که چنین حالتی را کند جنبی یا برادی کینزی مینامند. عضلات فرد مبتلا به پارکینسونیسم ضعیف شده و حالت وضعی فرد غیرطبیعی میگردد.
پارکینسون بیماریای است که اغلب در سنین بالا به وجود میآید و به دلیل ایجاد لرزش در بدن به خصوص در دستها و چانه، انجام کارهای عادی و رومزه را برای بیماران دشوار میسازد.
گرچه تاکنون درمان قطعی و کاملی برای پارکینسونیسم کشف نشده اما امروزه متخصصین مغز و اعصاب با تجویز داروهایی هم چون لوودوپا و تغییر رژیم غذایی و یا حتی جراحی در موارد حاد میتوانند علائم این بیماری را تا حد زیادی کاهش داده و ادامه زندگی را برای بیماران مبتلا به پارکینسون راحتتر نمایند.
بیماری پارکینسون
علت بیماری پارکینسون چیست؟
علت بیماری پارکینسون در اثر از دست دادن سلولهای عصبی (سلولهای دوپامینرژیک) در قسمتی از مغز است که جسم سیاه نامیده میشود.
سلولهای دوپامینرژیک مسئول تولید دوپامین هستند. دوپامین یک انتقال دهنده عصبی است که به انتقال پیامهای کنترل کننده و هماهنگ کننده حرکات بدن از مغز کمک میکند. دوپامین به جسم سیاه و دیگر قسمتهای مغز، جسم مخطط، اجازه برقراری ارتباط میدهد که این ارتباط باعث حرکت هماهنگ عضلات میشود.
دلایل و عوامل ایجاد بیماری پارکینسون
برخی از دلایل به وجود آمدن پارکینسون عبارتند از:
- سن
- ژنتیک
- جنسیت
- قرارگیری در معرض مواد سمی
- برخی از داروها
سن
با افزایش سن، احتمال ابتلا به پارکینسونیسم بیشتر میشود. اگرچه جوانان نیز ممکن است به پارکینسون مبتلا شوند، اما احتمال آن کم است.
ژنتیک
اگراقوام نزدیک فرد( پدر، مادر، خواهر، برادر) مبتلا به پارکینسون باشند، آن فرد بیشتر از دیگران در معرض خطر ابتلا به پارکینسونیسم قرار دارد.
جنسیت
مردان بیشتر از زنان در معرض خطر ابتلا به پارکینسون قرار دارند.
قرارگیری در معرض مواد سمی
افرادی که در معرض مواد شیمیایی مانند مونوکسید کربن، مواد سمی علف کش و مواد آفت کش قرار دارند بیشتر از دیگران در معرض خطر ابتلا به پارکینسونیسم قرار دارند.
برخی از داروها
مانند آنتی بیوتیکهایی که برای درمان پارانویا (جنون) و اسکیزوفرنی شدید مصرف میشوند ممکن است باعث ایجاد پارکینسون شوند.
علائم بیماری پارکینسون در مردان و زنان
علائم بیماری پارکینسون با توجه به هر بیمار و قسمت خاصی که آسیب دیده، متفاوت است. همچنین، بیماران به نحو متفاوتی به درمان پاسخ میدهند و شدت علائم نیز در بیماران متفاوت است. در برخی بیماران اولین علامت لرزش است در حالی که در برخی دیگر لرزش وجود ندارد، اما مشکل حفظ تعادل دارند. بیماری در برخی از افراد به آرامی و در برخی دیگر به سرعت پیشرفت میکند.
علائم اولیه شروع بیماری پارکینسون
چهار نشانه و علائم شایع بیماری پارکینسون که علائم اولیه فیزیکی مینامند، عبارتند از:
- کندی حرکات (برادی کینزی)
- لرزش: لرزش ابتدا از یک دست شروع میشود، مثل حرکت شست یا انگشت سبابه به جلو و عقب
- خشکی عضلات یا سفتی عضلانی یا ریجیدیتی
- عدم تعادل وضعی
علائم حرکتی ثانویه پارکینسون
علائم ثانویه بیماری پارکینسون شامل موارد زیر است:
- خمیدگی به جلو
- گرفتگی عضلات
- آبریزش از دهان
- خستگی
- دست خط بسیار ریز و میکروگرافیک
- مشکل در حرکات ظریف دست (حرکات ظریف انگشتها)
- مشکل در هماهنگی حرکتی
- حرکات غیر ارادی و انقباض عضلانی طولانی (اختلال تونوس)
- از دست دادن حالت چهره
- اختلال جنسی
- مشکل گفتاری
- مشکل بلع
- عدم حرکت دستها در هنگام راه رفتن
علائم پارکینسونیسم
سایر نشانه های بیماری پارکینسون چیست؟
دیگر نشانه های بیماری پارکینسون عبارتند از:
- جنون
- مشکل خواب
- یبوست
- افسردگی
- مشکل بلع
- احساس خستگی، کوفتگی و کاهش انرژی
- پارستزی یا احساس سوزش، خارش و بیحسی پوست (احساس مور مور در اثر خوابرفتگی)
- کاهش حس درد
- کاهش حس بویایی
- بی اختیاری ادرار (ضعف مثانه)
- نگهداری ادرار (عدم توانایی در تخلیه ادرار)
چگونگی تشخیص پارکینسون
متخصص مغز و اعصاب از آزمایشهای زیر برای تشخیص پارکینسون استفاده میکند:
- آزمایش خون
- ام آر آی یا سی تی اسکن
- توموگرافی تابش پوزیترون
آزمایش خون
آزمایش خون معمولا برای اطمینان از عدم وجود مشکلاتی مانند تغییر سطح هورمونهای تیروئید یا آسیب کبد انجام میشود.
ام آر آی یا سی تی اسکن
ام آر آی یا سی تی اسکن برای بررسی علائم سکته یا تومور مغزی انجام میشوند. اگر مشکل سکته یا تومور مغزی وجود نداشته باشد، نتیجه ام آر آی یا سی تی اسکن طبیعی خواهد بود.
تشخیص پارکینسون با ام ار ای و سی تی اسکن
توموگرافی تابش پوزیترون
این روش تصویربرداری میتواند نشاندهنده سطح پائین دوپامین در مغز باشد. توموگرافی تابش پوزیترون پر هزینه بوده و در تمام بیمارستانها انجام نمیشود، و گاهی اصلا نیاز به انجام این کار نیست.
توموگرافی تابش پوزیترون یک روش تصویربرداری کاملا تخصصی است که از مواد رادیو اکتیو برای ایجاد تصاویر رنگی سه بعدی از مواد موجود در بدن استفاده میکند. با انجام توموگرافی تابش پوزیترون، اطلاعاتی از شیمی بدن بیمار به دست میآید که با دیگر روشهای تصویر برداری نمیتوان چنین اطلاعاتی را به دست آورد.
از چهار مورد اصلی، دو مورد باید وجود داشته باشد تا پزشک وجود بیماری پارکینسون را تائید کند. این دو مورد باید در یک بازه زمانی مشخص موجود بوده باشند.
چهار نشانه اصلی عبارتند از:
- لرزش
- برادی کینزی یا کندی حرکات
- خشکی دستها، پاها یا بالاتنه
- بی ثباتی وضعی یا مشکل در حفظ تعادل و سقوط احتمالی
درمان بیماری پارکینسون چیست؟
امروزه هیچ درمانی برای پارکینسونیسم وجود ندارد، اما روشهایی برای کاهش علائم و بهبود کیفیت زندگی وجود دارند. برخی از این روشها عبارتند از:
- فیزیوتراپی
- توصیههای غذایی
- دارو
- عمل جراحی تحریک عمقی مغز
درمان قطعی بیماری پارکینسون
درمان حمایتگرانه
روشهایی برای درمان وجود دارند که زندگی با وجود پارکینسون را راحتتر کرده و کمک میکنند بیمار بهتر بتواند با علائم بیماری کنار آید.
فیزیوتراپی برای پارکینسون
متخصص فیزیوتراپی با بیمار کار میکند تا با ورزش و حرکت، خشکی عضلات و درد مفاصل را کاهش دهد. متخصص فیزیوتراپی سعی میکند حرکت را برای بیمار آسانتر کرده و انعطافپذیری و توانایی راه رفتن بیمار را افزایش دهد. همچنین متخصص فیزیوتراپی سعی میکند بیمار را در وزن مناسب نگه داشته و به او توان مدیریت بدهد.
توصیههای غذایی
تغییر رژیم غذایی میتواند باعث بهبود علائم در افراد مبتلا به بیماری پارکینسون شود. تغییرات رژیم غذایی عبارتند از:
- افزایش مقدار فیبر در رژیم غذایی و نوشیدن مایعات کافی برای جلوگیری از ابتلا به یبوست
- افزایش مقدار نمک در غذا و داشتن وعدههای غذایی کم حجم و مکرر به منظور جلوگیری از ایجاد مشکلاتی مانند فشار خون پایین، یا احساس گیجی در هنگام بلند شدن سریع
- تغییر رژیم غذایی برای اجتناب از کاهش وزن ناخواسته
اگر تیم درمان تشخیص دهند که رژیم غذایی بیمار باید تغییر داده شود، بیمار باید برای دریافت رژیم غذایی و توصیههای مناسب به یک متخصص تغذیه مراجعه کند.
دارو درمانی پارکینسون
دارو درمانی پارکینسون برای بهبود علائم اصلی بیماری مانند لرزش و اختلالات حرکتی استفاده میشود. برخی از این داروها عبارتند از:
- لوودوپا
- آگونیستهای دوپامین
- مهار کنندههای مونوآمین اکسید از B
- مهار کنندههای کومت
لوودوپا
اکثر بیماران مبتلا به پارکینسون، نهایتا به دارویی به نام لوودوپا نیاز خواهند داشت. لوودوپا توسط سلولهای عصبی مغز جذب شده و تبدیل به مادهای به نام دوپامین میشود. دوپامین برای انتقال پیامها بین مغز و اعصاب کنترل کننده حرکات استفاده میشود. معمولا افزایش سطح دوپامین، با استفاده از داروی لوودوپا، باعث بهبود اختلالات حرکتی میشود.
آگونیستهای دوپامین
آگونیستهای دوپامین جایگزینی برای دوپامین موجود در مغز هستند و تاثیری مشابه لوودوپا اما ضعیفتر از لوودوپا دارند. آگونیستهای دوپامین کمتر از لووپادو تجویز میشوند.
مهار کنندههای مونوآمین اکسیداز B
مهار کنندههای مونوآمین اکسیداز B، مانند سلژیلین و رازاگیلین، جایگزینهای دیگری برای لوودوپا برای درمان دارویی پارکینسون در مراحل اولیه هستند. مهار کنندههای مونوآمین اکسیداز B باعث خنثی کردن آنزیم یا ماده مغزی تجزیه کنندهی دوپامین شده (مونوآمین اکسیداز B) و سطح دوپامین را افزایش میدهد.
سلژیلین و رازاگیلین علائم بیماری پارکینسونیسم را بهبود میبخشند، هرچند اثر انها در مقایسه با لوودوپا ناچیز است. میتوان همراه با آگونیستهای دوپامین یا لوودوچا، از سلژیلین و رازاگیلین نیز استفاده کرد.
مهار کنندههای کومت
مهار کنندههای کومت (COMT) برای افرادی تجویز میشوند که در مراحل نهایی بیماری پارکینسون قرار دارند. این مهار کنندهها از تجزیه لوودوپا توسط آنزیم COMT جلوگیری میکنند.
عمل جراحی تحریک عمقی مغز برای پارکینسون
اکثر افراد مبتلا به پارکینسون با دارو درمان می شوند، و در برخی موارد از یک روش درمانی به نام تحریک عمقی مغز نیز استفاده میشود.
در عمل جراحی تحریک عمقی مغز یک تولید کننده پالس که شبیه دستگاه تولید کننده ضربان قلب است را از راه جراحی در دیواره قفسه سینه قرار میدهند. تولید کننده پالس به دو سیم ظریف که زیر پوست قرار دارد و در قسمتهای مشخصی از مغز قرار داده شده، متصل است.
یک جریان الکتریکی کم توسط تولید کننده پالس، تولید میشود و سپس از طریق سیم، جریان پیدا کرده و قسمتی از مغز که تحت تاثیر بیماری پارکینسون قرار گرفته را تحریک میکند. هرچند جراحی نمیتواند بیماری پارکینسونیسم را درمان کند، اما در برخی موارد علائم بیماری را کاهش میدهد.
:: برچسبها:
بیماری ,
پارکینسون ,
اختلال عصبی ,
,
:: بازدید از این مطلب : 80
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : سه شنبه 27 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
نوار عصب چشم یک تست بسیار مهم در تشخیص بیماریهای مرتبط با عصب چشم و ضایعههای عصبی در قسمت مسیر بینایی است.
شناخت نوار عصب بینایی
VEP به معنای پتانسیل برانگیخته بینایی است و عبارت است از بررسی مسیرهای بینایی بین چشم و مراکز دیداری مغز. هر چشم یا میدان دید به طور جداگانه بررسی میشود. این روش مانند بررسی استاندارد بینایی نیست.
نوار عصب چشم شبیه الکتروانسفالوگرام است زیرا امواج مغز را ثبت میکند اما با آن تفاوت دارد زیرا بر بخشهایی از مغز تمرکز میکند که شامل بخشهای بینایی است.
در این روش هنگامی که در حال مشاهده یک نسخه شطرنجی سیاه سفید هستید سیگنالهای الکتریکی مغز شما ثبت میشوند و در نوار عصب چشم دریافت صحیح اطلاعات بینایی توسط مغز نشان داده میشود.
دکتر مغز و اعصاب برای اطمینان از پیشرفت روند بهبود بیماریهایی همچون ام اس و تشخیص عارضههایی چون فشار چشم به خصوص در افراد مبتلا به دیابت از نوار بینایی استفاده میکنند.
تست نوار عصصب چشم دقت بالاتری نسبت به تستهایی چون ام آر آی دارد و برای تشخیصهای بسیار دقیق استفاده میشود.
نوار عصب چشم برای چیست؟
برای تشخیص بیماریهای زیر از عکس عصب چشم استفاده میشود.
- آب سیاه
- مشکوک بودن بیمار به آب سیاه
- ام اس
- اختلالات بینایی
- آسیب جمجمه
- حرکات غیر عادی چشم
پزشک از روش نوار عصب بینایی چشم برای موارد زیر نیز استفاده میکند.
- ارزیابی عملکرد سیستم عصبی
- تشخیص ناهنجاریها و آسیبهای سیستم عصبی
- بررسی پیشرفت یا درمان بیماریها تحلیل برنده عصب
- بررسی فعالیت مغز و سیگنالهای عصبی در طی جراحی مغز یا نخاع افرادی که تحت بیهوشی عمومی قرار دارند.
- ارزیابی عملکرد مغز بیمارانی که در کما به سر میبرند.
مزایای نوار عصب چشم در جراحی
برخی از متخصصان به دلیل مزایای نوار عصب چشم در طول جراحی از آن استفاده میکنند. این مزایا به شرح زیر هستند:
- نیازی به وارد کردن ابزارهای پزشکی در بافت مربوطه نیست.
- معیار بسیار خوبی برای هشدار است.
- تنها روش شناخته شده برای ارزیابی مسیر بینایی در طی عمل جراحی است.
محدودیتهای نوار عصب بینایی در عمل جراحی
برخی از محدودیتهایی که پزشکان در استفاده از نوار عصب بینایی در جراحی با آن مواجه هستند، عبارتند از:
- استانداردها و دستورالعملهای ناهماهنگ
- بالا بودن میزان تغیرات (ظاهر و ناپدید شدن بدون هیچ دلیلی)
- پایین بودن میزان حساسیت و تشخیص
- واکنشهای بدست آمده ممکن است به آزمایشات متعددی نیاز داشته باشد که این مساله باعث به تعویق افتادن تحلیل میشود. (۳۰-۱۵ ثانیه)
- ممکن است به خاطر وجود مواد بیهوشی، ثبت آن دشوار یا غیر ممکن باشد.
- توسط کوتر برقی پوشانده شود.
فاکتورهای موثر در نوار عصب بینایی چشم
فاکتورهایی که در تست نوار عصب چشم موثر هستند شامل موارد زیر است:
- سن
- جنسیت
- دقت دید
- میزان دقت
سن
در طی دوران بزرگسالی بر تغیرات پایدار دامنه نهفتگی p100 به ویژه پس از ۴۵ سالگی تاثیر میگذارد.
جنسیت
دوران نهفتگی p100 در خانمها کوتاهتر است.
دقت دید
تغیرات مربوط به نهفتگی p100 به روشنایی شبکیه و سایز آن بستگی دارد.
میزان دقت
با مشاهده و بررسی و الگوی الکتروتینوگرافی
آمادگی برای نوار عصب چشم چگونه است؟
بهتر است قبل از انجام تست عکس عصب چشم برخی نکات را انجام دهید. این نکات عبارتند از:
- در صورت امکان قبل از مراجعه برای انجام نوار عصب چشم سر خود را بشویید و از زدن هرگونه اسپری، ژل، روغن یا هر ماده دیگری به موهای خود خودداری نمایید.
- استراحت کامل داشته باشید زیرا در طول آزمایش باید هوشیار باشید.
- در صورتی که از هرگونه دارویی استفاده میکنید برای طبیعی بودن وضعیت بدن مصرف آن را قطع نکنید.
تست نوار عصب چشم چگونه انجام میشود؟
مراحل انجام تست نوار عصب چشم عبارتند از:
- تست توسط متخصص بالینی انجام میشود و حدود ۱۵ دقیقه طول میکشد. در این زمان شما روی یک صندلی راحت در یک اتاق مینشینید.
- در ابتدا پزشک درباره پیشینه پزشکی سوالاتی را مطرح میکند (عمدتا در خصوص علایم و داروها) سپس به طور کامل تست را برای شما توضیح میدهد.
- متقابلا شما نیز میتوانید سوالات خود را مطرح کنید.
- سپس پزشک برای بررسی مختصر وضعیت چشم ها از شما میخواهد حروف نوشته شده روی یک جدول را بخوانید.
- سپس به بررسی سر میپردازد و هفت دیسک فلزی کوچک که الکترود نامیده میشوند را به کمک چسب مخصوص در نقاط ویژه ای از سر قرار میدهد. این جریان حدود ۱۰ دقیقه طول میکشد.
- پس از قرار دادن الکترودها روی سر پزشک از شما میخواهد روی صندلی بنشینید و یک چشم خود را با چشمبندی بپوشانید.
- سپس از شما میخواهد آرام باشید و به مرکز تختهای که مربعهای سیاه و سفید متحرک را نشان میدهد نگاه کنید (تصویر را مشاهده کنید).
- برای انجام این تست باید به مدت ۲ دقیقه به یک صفحه نگاه کنید، سپس همانند آنچه در بخش فوق ذکر شد پزشک وضعیت چشمها را بررسی میکند.
اقدامات پس از آزمایش نوار عصب چشم
پس از انجام نوار عصب چشم همه الکترودها برداشته و سر تمیز میشود. ممکن است به علت استفاده از چسب موهای شما اندکی چسبناک به نظر برسد که با شستشو این مورد برطرف میشود.
هیچ گونه عوارض جانبی در نوار عصب چشم وجود ندارند و میتوانید پس از انجام آزمایش به منزل برگردید و طبق روال گذشته به فعالیتهای خود ادامه دهید.
اثرات جانبی نوار چشم
نباید هیچگونه درد یا مشکل در این روش احساس شود. انجام تست نوار عصب چشم کاملا ایمن و بی خطر است در حقیقت از انجام این تست لذت میبرید و منتظر خواهید بود مجددا آن را انجام دهید. میتوانید پس از آزمایش موهای خود را بشویید.
مدت زمان انجام تست نوار عصب چشم
انجام آزمایش حدود ۱۵ دقیقه طول میکشد در حقیقت این زمان به همکاری شما با پزشک بستگی دارد.
تفسیر نوار عصب چشم
پس از انجام تست متخصص سلامت در خصوص نتایج بدست آمده از تست با شما صحبت میکند.
نتایج مورد قبول
مورد قبول بودن نتایج به این معناست که هیچ مشکلی در خصوص ارتباط عصبی بین چشم و مغز وجود ندارد. هیچگونه تفاوت چشمگیری بین چشم راست و چپ مشاهده نشده است و این امر به این معناست که از دید خوبی برخوردارید.
نتایج غیرقابل قبول
قابل قبول نبودن نتایج به این معناست که در ارتباط عصبی بین چشم و مغز مشکل وجود دارد. بین چشم راست و چپ اختلافاتی وجود دارد و این مساله میتواند به معنای تنبلی یکی از چشمها باشد.
تنبلی چشم به این معناست که در دوران کودکی از یکی از چشمها استفاده کافی نشده است. لوچی (چپ بودن چشمها) عیوب انکاری (خطا در تمرکز نور چشم) یا اختلال عصب بینایی در زمره دلایل تنبلی چشم قرار دارند.
در صورتی که نتایج آزمایش نوار عصب چشم یا بینایی شما قابل قبول نبود برای انجام بررسیهای بیشتر و درمان به چشم پزشک ارجاع میشوید. آزمایشات شامل آزمایش دقیقتر چشمها، نوار عصب چشم و آزمایشهای استاندارد بینایی است که توسط چشم پزشک انجام میشود.
سوالات متداول درباره نوار عصب بینایی چشم
در ادامه سوالات متداول درباره نوار عصب بینایی چشم را که معمولا توسط بیماران پرسیده میشود، پاسخ میدهیم.
آیا نتیجه آزمایش به بیمار تحویل داده میشود؟
خیر. ممکن است بررسی نوار عصب چشم یا بینایی شما توسط متخصصین فیزیولوژی اعصاب کمی طول بکشد. گزارشی از یافتههای بدست آمده ثبت میشود و به پزشک شما ارسال میشود. پس پزشک برای تعیین قرار ملاقات تماس میگیرد و در خصوص نتایج بدست آمده با شما صحبت میکند.
آیا من چیزی را احساس میکنم؟
قبل از قرار دادن الکترودها روی سر احساس میکنید پوست شما با پنبه تمیز میشود در غیر این صورت چیزی احساس نمیکنید.
آیا باید موهایم را کوتاه کنم؟
خیر. میتوان این آزمایش را در افرادی که موی بلند یا کوتاه دارند انجام داد. باید قبل از آزمایش موهای خود را تمیز کنید و از فرم دهندههای مو استفاده نکنید.
:: برچسبها:
تست ,
نوار عصب ,
بینایی ,
چشم پزشکی ,
پزشکی ,
درمان ,
:: بازدید از این مطلب : 76
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 26 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
تست نوار عصب و عضله یکی از آزمایشات رایج به منظور تشخیص بیماریهای عصبی عضلانی به شمار میرود.
تست نوار عصب و عضله چیست؟
تست نوار عصب و عضله (EMG) یک روش تشخیصی برای ارزیابی سلامت عضلات و سلولهای عصبی که آنها را کنترل میکنند (نورونهای حرکتی) میباشد.
نورونهای حرکتی سیگنالهای الکتریکی را که باعث انقباض عضلانی میشوند انتقال میدهند. یک EMG یا تست نوار عصب و عضله این سیگنالها را به نمودارها، صداها یا مقادیری تبدیل میکند تا یک متخصص بتواند آنها را تفسیر کند.
در یک تست نوار عصبی و عضلانی از دستگاههای بسیار کوچکی بنام الکترود برای انتقال یا کشف سیگنالهای الکتریکی استفاده میشود. در طی یک EMG سوزنی، یک الکترود سوزنی مستقیما در یک عضله قرار میگیرد تا فعالیت الکتریکی موجود در آن عضله را ثبت کند.
در یک بررسی و مطالعه هدایت عصبی که بخش دیگری از تست نوار عصب و عضله میباشد، از الکترودهایی استفاده میشود که بر روی پوست چسبانده شدهاند (الکترودهای سطحی) تا سرعت و قدرت سیگنالهای انتقالی در بین دو یا چند نقطه را اندازهگیری کنند.
تست نوار عصب و عضله
نتیجه تست نوار عصب و عضله چه چیزی را نشان میدهد؟
نتایج آزمایش نوار عصب و عضله میتواند اختلال عصبی و عضلانی و یا مشکلاتی با انتقال سیگنال از عصب به ماهیچه را نشان دهند.
مطالعهی هدایت عصبی و آزمایش الکترومیوگرافی (نوار عصب و عضله) از مهمترین آزمایشها و بررسیها هستند و از طرفی برای یافتن مشکلاتی در اعصاب و عضلاتی مانند سندروم تونل کارپال و درد یا گرفتگی عضله روش بسیار مفیدی است.
در مورد اختلالات عصبی، این آزمایش پاسخ کاملی ارائه نمیدهد، مگر آنکه مشکل یک درگیری یا فشار عصب مرکزی باشد و برای تعیین مشکل اصلی در هر بیمار، باید ارزیابی کاملی توسط دکتر متخصص مغز و اعصاب تهران انجام شود.
نوار عصب و عضله برای چیست؟
اگر علائم یا نشانههایی دارید که دلالت بر وجود مشکلات عصبی عضلانی دارند، پزشک متخصص شما ممکن است تست عصب و عضله را تجویز کند. این علائم عبارتاند از:
- احساس سوزش و سوزن سوزن شدن
- بیحس شدن و خواب رفتن دست و پا
- ضعف عضلات
- درد یا گرفتگی عضله
- انواع به خصوصی از درد اندامهای بدن
هدف از انجام نوار عصب و عضله چیست؟
نتایج نوار عصب و عضله اغلب برای تشخیص یا کنار زدن تعدادی از مشکلاتی میباشد مانند:
- اختلالات عضلانی ازجمله دیستروفی عضلانی یا پلی میوزیت
- بیماریهایی که بر ارتباط بین عصب و ماهیچه تأثیرگذارند ازجمله میاستنی گراویس (ضعف وخیم عضلانی)
- اختلالات عصبی خارج از طناب نخاعی (اعصاب محیطی)، از جمله سندروم تونل کارپال یا نوروپاتی محیطی
- مشکلاتی که نورونهای حرکتی موجود در مغز یا نخاع را تحت تأثیر قرار میدهد ازجمله اسکلروز جانبی آمیوتروفیک (Amyotrophic lateral sclerosis) یا بیماری فلج اطفال (polio).
- اختلالاتی که ریشهی عصبی را تحت تأثیر قرار میدهد، ازجمله فتق دیسک کمر
نحوه آمادگی برای نوار عصب و عضله
متخصص مغز و اعصاب (نورولوژیست) برای انجام نوار عصبی عضلانی نیاز دارد که بداند آیا شما مبتلا مشکلات و بیماری به خصوصی هستید یا خیر. اگر داری مشکلات و موارد زیر هستید، حتما متخصص مغز و اعصاب یا دیگر کارکنان و دستیاران آزمایشگاه را در جریان قرار دهید:
- دستگاه تنظیمکنندهی ضربان قلب یا دستگاههای پزشکی الکتریکی دیگر دارید.
- داروهای رقیقکنندهی خون استفاده میکنید.
- هموفیلی دارید، یک اختلال انعقاد خونی است که باعث خونریزیهای طولانی میشود.
- اعتیاد به الکل
- استفاده از داروهای مخصوص مغز و اعصاب ازجمله شل کنندهی عضلات، داروهای مسکن و افیونی، یا داروهای روانگردان
- دیابت
- بیماریهای سیستماتیک
- کمکاری تیروئید
الکترودهایی که در این تست استفاده میشود ممکن است بر روی ضربانهای الکتریکی دستگاه کارشده در بدنتان اثر داشته باشند. چند روز قبل از انجام این تست از لوسیون یا روغنهای پوستی استفاده نکنید. این مواد میتوانند از قرارگیری درست الکترودها بروی پوستتان جلوگیری کنند. خالی بودن شکم برای این آزمایش لازم نیست، اما ممکن است از شما خواسته شود که قبل از آن از مصرف کافئین خودداری کنید.
در طی گرفتن نوار عصب و عضله از شما خواسته میشود تا برای انجام این تست، لباس و روپوش بیمارستانی به تن کنید و روی میز آزمایش دراز بکشید. برای اینکه درک درستی از این تست پیدا کنید، سه نکته زیر را بدانید:
- الکترودهای مورد استفاده در تست
- احساسی که در زمان عبور جریان الکتریکی خواهید داشت
- دستورالعملهایی که باید رعایت کنید
نوار عصب و عضله
الکترودهای مورد استفاده در تست نوار عصب و عضله
متخصص مغز و اعصاب یا یک تکنسین، الکترودهای سطحی را در نقاط مختلفی روی پوستتان قرار میدهد. تعیین این نقاط به محل مشاهده علائم در شما بستگی دارد یا اینکه متخصص ممکن است الکترودهای سوزنی را در محلهای مختلفی، بسته به علائم شما وارد کند.
احساسی که در زمان عبور جریان الکتریکی خواهید داشت
بعضی اوقات الکترودها یک جریان الکتریکی بسیار اندکی را میگذرانند که در آن زمان ممکن است احساس یک پیچش یا گرفتگی کنید. الکترود سوزنی ممکن است باعث کمی ناراحتی یا درد شود که معمولا بعد از برداشتن سوزن این درد برطرف میشود. اگر نگران درد و ناراحتی هستید، میتوانید از متخصص خود بخواهید تا وقفهای کوتاه در حین انجام تست داشته باشد.
دستورالعملهایی که در حین آزمایش عصبی عضلانی باید رعایت کنید
در حین انجام تست نوار عصب و عضله، متخصص نوار عصب و عضله بروز هرگونه فعالیت الکتریکی خودبهخودی را در هنگام استراحت عضلات ارزیابی خواهد کرد (فعالیتی که در بافتهای عضلانی سالم وجود ندارد) و نیز میزان فعالیت در حینی که عضلاتتان را کمی منقبض میکنید کنترل میشود.
وی دستورالعملهایی را برای استراحت دادن و منقبض کردن یک عضله را در زمانهای مختلف به شما خواهد گفت. بسته به اینکه کدام عضله و اعصاب مورد آزمایش قرار میگیرند، ممکن است از شما بخواهد که وضعیتتان را در حین انجام آزمایش عوض کنید.
عوارض نوار عصب و عضله را بشناسید
ممکن است در نقاطی که الکترودهای سوزنی به درون عضلاتتان وارد شده، کمی کبودی کوچک و موقتی داشته باشید. این کبودی میبایست در طی چند روز از بین برود. اگر بعد از گذشت چند روز همچنان کبودیها وجود داشت، با پزشک خود تماس بگیرید.
تست اندازهگیری سرعت هدایت عصبی (NCV)
یک آزمایش سرعت هدایت عصبی (NCV) برای ارزیابی آسیب و اختلال عصبی مورد استفاده قرار میگیرد. این آزمایش که به آن تست هدایت عصبی نیز میگویند، میزان سرعت انتقال سیگنالهای الکتریکی را درمیان اعصاب مرکزی اندازهگیری میکند.
سیستم اعصاب مرکزی در خارج از مغز و در طول طناب نخاعی شما واقع شده است. این اعصاب به شما کمک میکنند تا عضلاتتان را کنترل کنید و حسها را دریافت کنید. عصبهای سالم، سیگنالهای الکتریکی را سریعتر و با قدرت بیشتری نسبت به اعصاب آسیبدیده ارسال میکنند.
آزمایش اندازه گیری سرعت هدایت الکتریکی به پزشک کمک میکند تا آسیبهای واردشده به رشتهی عصبی را از آسیب به غلاف میلین (پوشش حفاظتی اطراف عصب) تشخیص دهد. همچنین میتواند به پزشک کمک کند تا اختلال عصبی و مشکلی را که در آن یک آسیب عصبی عضلات را تحت تأثیر قرار داده است، از هم تشخیص دهد.
نوار عصب عضله چگونه گرفته میشود
آزمایش نوار عصب و عضله برای تشخیص چه بیماریهایی استفاده میشود؟
از یک تست نوار عصب NCV میتوان برای تشخیص تعدادی از اختلالات عصبی و عضلانی استفاده کرد، از جمله:
- سندروم گیلن بازه
- سندروم تونل کارپال
- بیماری شارکوماری توث
- فتق دیسک کمر و گردن
- پلی نوروپاتی و نوروپاتی التهابی مزمن
- مشکلات عصب سیاتیک
- آسیب اعصاب محیطی
اقدامات ضروری در هنگام تست نوار عصب و عضله
مشخصات آزمایش نوار عصب و عضله ممکن است متغیر باشند، اما از یک فرآیند کلی پیروی میکنند:
- از شما خواسته میشود تا هر نوع وسیلهی فلزی مانند جواهرات را که ممکن است در انجام آزمایش اختلال وارد کنند دربیاورید.
- ممکن است لازم باشد که لباسهایتان را عوض کنید و روپوش بپوشید.
- برای انجام تست، روی یک میز مینشینید یا دراز میکشید.
- پزشک عصبی را که باید مورد آزمایش قرار بگیرد را پیدا میکند.
- سپس دو الکترود را روی پوستتان قرار خواهد داد که یکی از آنها عصب را تحریک میکند و دیگری این تحریک را ثبت میکند. ممکن است از یک ژل یا نوعی خمیر برای چسباندن الکترود به پوست استفاده کنند.
- عصب توسط یک شوک الکتریکی مختصر از جانب الکترود تحریککننده، تحریک شود. در یک تست معمولی، تحریک عصبها در انگشت و ثبت تحریکات توس الکترودی در نزدیکی مچ دست انجام میگیرد.
کل این آزمایش حدودا ۲۰ تا ۳۰ دقیقه طول میکشد. کمی احساس ناراحتی وجود خواهد داشت اما معمولا دردی احساس نمیشود. پزشک متخصص شما ممکن است این تست را در چند ناحیه انجام دهد.
در یک مطالعه، محققان از تست NCV برای بررسی و آزمایش آسیب واردشده به عصب زند زبرین که مسئول ایجاد حس در دستان و پاها است، استفاده کردند. با اضافه کردن یک محرک سوم به دو محرکی که به طور عادی در این تست بکار برده میشوند، میزان حساسیت تست از ۸۰ درصد به ۹۶ درصد افزایش یافت.
تفسیر جواب نوار عصب و عضله
یکی از مزایای تست NCV این است که در این تست اندازهگیری عینی (خارجی) از سلامت اعصاب، در مقایسه با گزارشهای غیر عینی از درد یا عملکرد ضعیف آنها مدنظر میباشد.
بهطورکلی یک سرعت هدایت عصبی بین ۵۰ تا ۶۰ متر در ثانیه، دامنهای نرمال در این تست محسوب میشود. سرعتی خارج از این دامنه نشان میدهد که عصب آسیبدیده یا دچار بیماری شده است. اگرچه، این تست علت دقیق آسیب را نشان نمیدهد. تعداد زیادی از بیماریها و مشکلات میتوانند اعصاب را تحت تأثیر قرار دهند.
از جمله این بیماریها میتوان به موارد زیر اشاره کرد:
- سندروم تونل کارپال
- آسیب جراحتی به عصب میانی
- پلی نوروپاتی التهابی مزمن
- نوروپاتی دیابتی
- فلج عصب میانی القا شده از دارو
- بیماری شارکوماری توث
- بیماری فتق دیسک
- فشردگی اعصاب
- آسیب اعصاب محیطی
- آسیب وارده از داروهای درمان سرطان
دوره درمان و بهبودی یکسانی برای آسیبدیدگی یا بیماریهای اعصاب وجود ندارد. روشهای درمانی بر اساس شرایط خاص شما و نیز عصب آسیبدیده متغیر و متفاوت خواهند بود.
:: برچسبها:
تست ,
نوار عصب ,
عضله ,
بیماری ,
پزشکی ,
درمان ,
مغز ,
:: بازدید از این مطلب : 76
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 26 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری آلزایمر
بیماری آلزایمر یک بیماری پیشرونده است که حافظه و سایر عملکردهای مهم ذهنی را از بین میبرد. در ابتدا، فرد مبتلا به بیماری آلزایمر ممکن است فقط سردرگمی خفیف داشته باشد و برای یاد آوردن مطالب مشکل پیدا کند اما در نهایت، افراد مبتلا به این بیماری حتی ممکن است افراد مهم زندگی خود را فراموش کنند و تغییرات شخصیتی چشمگیر داشته باشند.
آلزایمر دارای علل مختلفی نظیر وراثت و پلاک سلولهای مغزی است. اگر علائم اولیه آلزایمر مشاهده شود باید به متخصص مغز و اعصاب مراجعه کرد. بیماری آلزایمر شایعترین علت دمانس است. اگر چه دانشمندان درمان قطعی برای بهبود کامل آلزایمر را پیدا نکردهاند، متخصص مغز و اعصاب میتواند بعضی از داروها را بهمنظور پیشگیری از پیشرفت آلزایمر تجویز کند.
همچنین فعالیتهایی مانند ورزش کردن و فعالیتهای مغزی مانند حفظ کردن به افراد در هر سنی کمک میکند تا از آلزایمر پیشگیری کنند.
بیماری آلزایمر چیست؟
علل بیماری آلزایمر چیست؟
دانشمندان بر این باورند که علل بیماری آلزایمر شامل ترکیبی از دلایل مانند ژنتیک، سبک زندگی و عوامل محیطی که در طول زمان به مغز اثر میگذارد در بسیاری از افراد ایجاد میشود. هنگامیکه پزشکان بافت مغز فرد آلزایمری را زیر میکروسکوپ بررسی میکنند، دو نوع ناهنجاری را که بهعنوان نشانههای بیماری است میتوانند ببینند.
این ناهنجاریها شامل موارد زیر است:
- پلاک
- گرههای مغزی
پلاک
این تودههای پروتئینی به نام بتا آمیلوئید ممکن است به چندین شیوه از جمله دخالت در برقراری ارتباط سلول به سلول، آسیب برسانند و سلولهای مغزی را از بین ببرند. اگرچه علت نهایی مرگ مغزی در آلزایمر شناخته شده نیست، به نظر میرسد که جمع شدن بتاآمیلوئید در خارج از سلولهای مغزی یک علت اصلی باشد.
گرههای مغزی
سلولهای مغز به سیستم پشتیبانی داخلی و سیستم انتقال وابستهاند تا مواد مغذی و دیگر مواد ضروری را در طول فرآیند طولانی خود منتقل کنند. این سیستم نیاز به ساختار طبیعی و عملکرد پروتئینی به نام تائو دارد.
در آلزایمر، رشتههای پروتئین تائو دچار گرههای غیرطبیعی در داخل سلولهای مغز و منجر به عدم کارکرد سیستم انتقال میشود. این شکست در عملکرد به شدت در کاهش و مرگ سلولهای مغزی دخالت دارد.
علائم بیماری آلزایمر در مردان و زنان
در ابتدا، فراموشی یا سردرگمی خفیف تنها علائم بیماری آلزایمر است، اما در طول زمان این بیماری بیشتر و بیشتر باعث از بین رفتن حافظه، بهویژه حافظههای بلند مدت میشود. شدت علائم از فرد به فرد دیگر متفاوت است.
برخی از نشانه های آلزایمر عبارتند از:
- تکرار کردن و سوالات بیش از حد، در حالی که فرد متوجه نیست که آن سوالات را قبلا پرسیده است.
- گفتگوها، قرار ملاقات یا رویدادها را فراموش میکند و بعدا هم به یاد نمیآورد.
- فرد دائما فراموش میکند وسایلش را کجا گذاشته و اغلب آنها را در مکانهایی غیرمنطقی قرار داده است.
- در مکانهای آشنا گم میشود.
- اسامی اعضای خانواده و اشیای اطراف را فراموش میکند.
- توانایی پیدا کردن کلمات مناسب برای توصیف اشیاء، ابراز افکار و یا شرکت در گفتگوها را از دست میدهد.
- افسردگی
- تغییرات در عادات خواب
مراحل پیشرفت بیماری آلزایمر
مراحل پیشرفت بیماری آلزایمر به ۷ مرحله تقسیم بندی میشود که عبارتند از:
- مرحله یک: رفتار بیرونی عادی
- مرحله دو: تغییرات بسیار کوچک
- مرحله سه: زوال خفیف
- مرحله چهار: زوال متوسط
- مرحله پنج: انزال تقریبا شدید
- مرحله شش: انزال شدید
- مرحله هفت: انزال بسیار شدید
مراحل پیشرفت بیماری آلزایمر
مرحله یک: رفتار بیرونی عادی
هنگامیکه بیمار در این مرحله ابتدایی است، هیچ نشانه قابل مشاهده از آلزایمر وجود ندارد. فقط اسکن یا عکسبرداری، که نشاندهنده چگونگی کارکرد مغز است، میتواند وجود یا عدم آلزایمر را نشان دهد.
با پیشرفت بیماری فرد مبتلا به آلزایمر در ۶ مرحله بعدی، دوستان و اطرافیان تغییرات بیشتری را در تفکر و استدلال او مشاهده خواهند کرد.
مرحله دو: تغییرات بسیار کوچک
هنوز هم ممکن است در رفتار بیمار چیزی غیرطبیعی دیده نشود اما ممکن است تغییرات کوچکی داشته باشد، تغییراتی که حتی پزشک ممکن است نتواند تشخیص دهد. این مورد میتواند شامل فراموشی یک کلمه یا پیدا نکردن جای وسایل باشد.
در این مرحله علائم خفیف آلزایمر توانایی او در کار یا زندگی مستقل را دچار مشکل نمیکند. در نظر داشته باشید که این علائم همیشه نشاندهنده آلزایمر نیست، بلکه گاهی فقط تغییرات طبیعی افزایش سن است.
مرحله سه: زوال خفیف
این نقطه شروع تغییرات در تفکر و استدلال بیمار است، مثلا:
- چیزی که تازه خوانده است را فراموش میکند.
- یک سوال را چند بار میپرسد.
- برنامهریزی یا سازماندهی کارها روز به روز مشکلتر میشود.
- در هنگام ملاقات افراد تازه وارد نمیتواند نام آنها را به خاطر بسپارد.
مرحله چهار: زوال متوسط
در طول این مرحله مشکلات تفکر و استدلال که در مرحله ۳ مشخص میشوند، بیشتر آشکار شده و مشکلات جدید ظاهر میشوند. بیمار ممکن است:
- جزئیات مربوط به خود را فراموش کند.
- در نوشتن تاریخ و مقدار اعداد مشکل پیدا کند.
- ماه و فصلی که در آن قرار دارد، فراموش کند.
- در پختوپز غذاها یا حتی سفارش منو مشکل دارد.
مرحله پنج: انزال تقریبا شدید
بیمار ممکن است محل و زمانی که در آن هست را فراموش کند. او ممکن است در یادآوری آدرس، شماره تلفن یا جایی که به مدرسه میرود، مشکل پیدا کند و حتی در مورد اینکه چه لباسهایی را در چه روز یا فصلی میپوشند دچار سردرگمی شود.
مرحله شش: انزال شدید
با پیشرفت آلزایمر بیمار ممکن است چهرهها را تشخیص دهد اما نامها را فراموش کند. بهعنوان مثال او ممکن است شخصی را با شخص دیگری اشتباه بگیرد یا فکر کند همسرش، مادرش است. توهماتی ممکن است شکل بگیرد مثلا فکر کند که باید به سرکار برود در صورتی که بازنشسته شده و شغلی ندارد.
مرحله هفت: انزال بسیار شدید
بسیاری از تواناییهای اولیه فرد مبتلا به آلزایمر مانند خوردن، پیادهروی و نشستن، در این مرحله از بین میرود. مهم است که ارتباطتان را با فرد حفظ کنید و او را در رابطهها درگیر کنید تا گوشهگیر نشود.
از غذاهای نرمی که بهراحتی بلعیده میشود برایش آماده کنید و از او بخواهید از قاشق استفاده کند. اطمینان پیدا کنید که نوشیدنی نیز مینوشد، توجه به این موضوع مهم است، زیرا بسیاری از بیماران در این مرحله دیگر نمیتوانند تشخیص دهند که تشنه هستند.
راههای تشخیص بیماری آلزایمر
امروزه هیچ آزمایش خاصی برای تشخیص بیماری آلزایمر وجود ندارد. بر اساس اطلاعاتی که فرد ارائه میدهد و نتایج آزمایشهای مختلف که میتواند به تشخیص کمک کند، پزشک تشخیص میدهد که آیا علائم بیانشده نشانهای از آلزایمر است یا خیر.
برای کمک به تشخیص آلزایمر از علل دیگر فراموشی، پزشکان معمولا از انواع مختلفی از آزمایشها استفاده میکنند. برخی از این آزمایشها شامل موارد زیر است:
- تست فیزیکی و عصبی: تستهایی مانند رفلکس، حجم و قدرت عضله، حس بینایی و شنوایی و تعادل گرفته میشود.
- تست روانشناسی عصبی و وضعیت روحی: اطلاعات بیشتر و جزئیتر در مورد عملکرد روانی پرسیده و با افراد دیگر در همان سن مقایسه میشود.
- تصویربرداری مغزی: مانند سی تی اسکن و ام آر آی
راههای درمان بیماری آلزایمر
یکی از بهترین راههای درمان بیماری آلزایمر پیشگیری است که در انتهای مقاله در مورد آن صحبت میکنیم. قبل از آن با انواع داروی آلزامیر آشنا شوید.
داروی درمان آلزایمر
اگرچه درمان خاصی برای آلزایمر وجود ندارد اما برخی از داروها میتوانند پیشرفت آن را کندتر کنند. انواع دارو برای آلزایمر شامل موارد زیر است:
- کولین استراز
- ممانتین
دارو برای درمان بیماری آلزایمر
کولین استراز برای درمان آلزایمر خفیف تا متوسط
داروهایی که مهارکنندههای کولین استراز نامیده میشوند برای بیماری آلزایمر خفیف تا متوسط تجویز میشوند. این داروها ممکن است به تاخیر انداختن یا جلوگیری از بروز علائم در مدتزمان محدود و همچنین بعضی علائم رفتاری کمک کنند.
دانشمندان هنوز بهطور کامل درک نمیکنند که مهارکنندههای کولین استراز برای درمان بیماری آلزایمر مؤثر هستند یا خیر، اما تحقیقات نشان میدهد که آنها از تجزیه استیل کولین، که یک ماده شیمیایی مغز است که برای حافظه و تفکر مهم است، جلوگیری میکنند.
با پیشرفت آلزایمر، مغز استیل کولین کمتر و کمتری تولید میکند بنابراین مهارکنندههای کولین استراز ممکن است درنهایت اثر خود را از دست بدهند.
ممانتین برای درمان آلزایمر متوسط تا شدید
داروی شناختهشدهای به نام ممانتین برای درمان بیماری آلزایمر متوسط تا شدید تجویز میشود. اثر اصلی این دارو به تاخیر انداختن پیشرفت برخی از علائم آلزایمر متوسط تا شدید است و به بیماران اجازه میدهد تا برای مدت بیشتری بتوانند برخی از فعالیتهای روزانه را خودشان انجام دهند.
بهعنوان مثال، ممکن است به بیماری در مراحل آخر بیماری کمک کند توانایی خود را برای حمام کردن مستقل برای چند ماه دیگر حفظ کند که این موضوع برای بیمار و مراقبتکننده مفید است.
راه های پیشگیری از آلزایمر
ازآنجاییکه درمان خاصی برای بیماری آلزایمر وجود ندارد، مهم است که عادات سالم برای پیشگیری از آلزایمر را یاد بگیریم. برخی روش های پیشگیری از آلزایمر عبارتند از:
- کم کردن مصرف چربیهای اشباعشده و ترانس
- استفاده از سبزیها، حبوبات، میوهها و دانههای جامد
- استفاده از ویتامین E
- استفاده از مکمل B12
- اجتناب از مصرف مولتیویتامینهای حاوی آهن و مس
- اجتناب از پختوپز با ظرفهای آلومینیومی
- تمرینات هوازی و پیاده روی سریع
مصرف چربیهای اشباعشده و ترانس را کم کنید
این چربیهای بد تمایل دارند سطح کلسترول خون را افزایش دهند که موجب تولید پلاکتهای بتاآمیلوئید خطرناک در مغز میشوند که یکی از علائم بیماری آلزایمر است. در افرادی که چربی اشباع زیادی مصرف میکنند خطر ابتلا به بیماری آلزایمر سه برابر میشود.
استفاده از سبزیها، حبوبات، میوهها و دانههای جامد در رژیم غذایی
این خوراکیها مانند ویتامین B6 و فولات، غنی از ویتامینها و مواد معدنی هستند که از مغز محافظت میکنند. مطالعهای نشان داد که مصرف بالای میوهها و سبزیها با کاهش خطر ابتلا به زوال شناختی مرتبط است.
رژیم غذایی غنی از سبزیها همچنین خطر ابتلا به چاقی و دیابت نوع ۲ را کاهش میدهد که هر دو میتوانند در بیماری آلزایمر نقش داشته باشند.
دریافت روزانه حدود ۵ میلیگرم ویتامین E
این آنتیاکسیدان با کاهش خطر ابتلا به بیماری آلزایمر مرتبط است و میتواند بهراحتی با خوردن مقداری آجیل و دانهها یا خوردن انبه، پاپایا، آوکادو، گوجهفرنگی، فلفل قرمز، اسفناج و نان و غلات غنیشده جذب شود.
باید سعی کنید این ویتامین را از منابع غذایی تامین کنید زیرا به نظر میرسد مکملها تاثیر کمتری دارند.
مکمل B12
مقدار کافی این نوع ویتامین B (حدود ۲،۴ میکروگرم در روز) که در محصولات حیوانی و غذاهای غنیشده یافت میشود، باعث کاهش سطح هموسیستئین، اسیدآمینه مرتبط با اختلال شناختی میشود.
مطالعه در افراد مسن با سطوح بالای هموسیستئین و مشکلات حافظه نشان داد که مکملهای ویتامین B باعث بهبود حافظه و کاهش آتروفی مغزی میشود. اگر بیش از ۵۰ سال دارید یا رژیم غذایی گیاهی را دنبال میکنید، مصرف مکمل بسیار مهم است.
اجتناب از مصرف مولتیویتامینهای حاوی آهن و مس
از مولتیویتامینها حاوی آهن و مس اجتناب کنید مگر آنکه پزشک متخصص تجویز کند. اکثر افراد از طریق رژیم غذایی مقدار کافی این فلزات را دریافت میکنند و مصرف بیش از حد آنها با ایجاد مشکلات شناختی مرتبط است.
اجتناب از پختوپز با ظرفهای آلومینیومی
بهجای ظروف آلومینیومی از ظروف یا وسایل آشپزخانه فولاد ضدزنگ استفاده کنید. اگرچه نقش آلومینیوم در عملکرد مغز هنوز تحت بررسی است، اطلاعات اولیه نشان میدهد که آلومینیوم ممکن است باعث مشکلات شناختی شود.
تمرینات هوازی و پیاده روی سریع داشته باشد
۳ بار در هفته به مدت حداقل ۴۰ دقیقه سریع پیادهروی کنید. تحقیقات نشان میدهد که تمرینهای هوازی منظم میتواند ۴۰ تا ۵۰ درصد خطر ابتلا به زوال عقل را کاهش دهد.
:: برچسبها:
بیماری ,
آلزایمر ,
نسیان ,
:: بازدید از این مطلب : 72
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 26 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری آبسه مغزی
آبسه مغزی یا اپیدورال نوعی عفونت در داخل مغز است که محدود به قسمت عفونی شده مغز بوده و معمولا یک یا چند قسمت مغز را در بر میگیرد. این بیماری باعث ایجاد مشکلاتی در عملکرد مغز و نخاع میشود.
نکته اصلی در درمان آبسه مغزی تشخیص زودهنگام بیماری است. بیماران مبتلا به آبسه مغزی باید فورا در بیمارستان بستری شوند و خیلی سریع آنتی بیوتیک مصرف کرده و احتمالا جراحی شوند و تحت مراقبت باشند.
هدف از درمان بیماری کاهش فشار موجود در سر و در صورت نیاز، تخلیه عفونت است. برای کنترل عفونت، تشنج، تب و دیگر مشکلات موجود از دارو استفاده میشود.
شدت بیماری به شدت عفونت در مغز بستگی دارد و وجود بیماری یا مشکلی در دیگر اعضای بدن نیز بر بیمار تاثیر میگذارد. در مواردی که بیماری فرد خیلی شدید باشد، بیمار برای تنفس راحتتر به دستگاه تنفس مصنوعی نیاز خواهد داشت.
بیماری آبسه و عفونت مغزی در بزرگسالان
آیا آبسه مغزی خطرناک است؟
هرچند امروزه احتمال ابتلا به آبسه مغزی بسیار کم است اما آبسه مغز زندگی فرد را به خطر میاندازد و باید هر چه زودتر تشخیص داده شده و درمان شود.
روشهای درمانی مختلفی، مانند دارو و جراحی، برای درمان آبسه مغز وجود دارد که پزشک با توجه به اندازه، محل و ویژگیهای آن، یکی از روشها را برای درمان بیمار انتخاب میکند.
دکتر متخصص مغز و اعصاب پس از تشخیص بیماری و با توجه به شرایط بیمار، بهترین روش درمان را برای او تجویز میکند.
علت ایجاد آبسه مغزی
رایجترین علت آبسه مغزی یک ویروس، قارچ یا باکتری است که از میان این سه، باکتری رایجترین و مهمترین علت ایجاد آبسه مغز میباشد.
یک ویروس یا باکتری به سه روش میتواند وارد بدن شده و مغز را عفونی کند. این سه روش عبارتند از:
- عفونت بخشی دیگر از جمجمه مانند عفونت گوش، سینوزیت یا آبسه دندان که مستقیما به مغز میرسد.
- عفونت قسمتی از بدن، مانند عفونتی که باعث ذات الریه میشود و از طریق خون به مغز میرسد.
- تروما، مانند وارد شدن آسیب شدید به سر که باعث شکستگی جمجمه شده و باکتری یا قارچ از راه شکستگی وارد مغز میشوند
با وجود موارد فوق، در برخی موارد منبع عفونت ناشناخته باقی میماند.
چه عواملی باعث عفونت در مغز میشود؟
عواملی که ممکن است منجر به عفونت مغزی شوند عبارتند از:
- بیماری قلبی مادرزادی
- بیماری مننژیت
- عفونت مزمن گوش میانی و سینوسها
- عفونت صورت یا پوست سر
- آسیب به سر یا شکستگی جمجمه
- تراکشن، یک وسیله پزشکی که دارای پایهها یا پیچهایی است که دور سر قرار داده میشود تا سر و گردن را بیحرکت نگه دارد. تراکشن در بیمارانی که دچار شکستگی گردن شدهاند یا در جراحیهایی که نیاز به ثابت ماندن سر و گردن است، استفاده میشود.
- عفونت در اثر استفاده از شانت (وسیلهای که برای تخلیه مایع نخاعی اضافی استفاده میشود.)
- دیابت
- سیستم ایمنی سرکوب شده، وضعیتی که در آن بخاطر شرایط ژنتیکی یا مصرف داروهای قوی سرکوب کننده سیستم ایمنی، توانایی بدن برای مبارزه با عفونت دچار نقص و اختلال میشود.
نشانه ها و علائم آبسه مغزی
علائم آبسه در مغز ممکن است به سرعت یا به تدریج ظاهر شوند. این علائم عبارتند از:
- سردرد، که معمولا سردرد شدید در یک قسمت از سر است و با داروهای مسکن نیز تسکین پیدا نمیکند.
- تغییر وضعیت مغزی، مانند گیجی یا تحریک پذیری
- مشکل در عملکرد سیستم عصبی، مانند ضعف عضلانی، لکنت زبان یا فلج شدن یک طرف بدن
- تب ۳۸ درجه سانتیگراد یا بالاتر
- تشنج
- تهوع و استفراغ
- گرفتگی گردن
- تغییر دید، مانند دوبینی چشم و تاری دید (در اثر فشاری که آبسه روی عصب بینایی وارد میکند)
عوارض آبسه مغزی
عوارض آیسه مغز شامل موارد زیر است:
- آبسه مجدد
- آسیب مغز
- صرع
- مننژیت
آبسه مجدد
اگر بیمار احتمال دهد که آبسه عود کرده باید بلافاصله به پزشک مراجعه کند. احتمال آبسه مجدد در افراد مبتلا به سیستم ایمنی ضعیف یا بیماری قلبی سینوسی بیشتر است.
آسیب مغز
اگر آسیب خفیف یا ملایمی به مغز وارد شود، به مرور زمان بهبود مییابد اما آسیب شدید مغزی احتمالا دائمی خواهد بود و تاخیر در تشخیص و درمان برای بیمار خطرناک است.
صرع
افراد مبتلا به بیماری صرع مرتب تشنج میکنند.
مننژیت
مننژیت عفونتی کشنده است که پرده مننژ مغز را درگیر کرده و نیاز به درمان فوری دارد و بیشتر در کودکان رایج است.
نحوه تشخیص آبسه مغزی
اگر فرد مشکوک به آبسه مغز باشد، پزشک یک ارزیابی اولیه بر اساس علائم بیماری، سابقه پزشکی و اینکه آیا فرد اخیرا به عفونت یا بیماری ضعیف کننده سیستم ایمنی مبتلا شده یا نه انجام میدهد.
برای تشخیص عفونت مغزی آزمایشهای خون، ادرار و مدفوع انجام میشود. دیگر آزمایشهای تشخیصی مورد استفاده عبارتند از:
- عکس رادیوگرافی
- ام آر آی
- سی تی اسکن
- کشت خلط سینه
- لومبار پانکچر (اسپینال تپ)
عکس رادیوگرافی
نوعی آزمایش تشخیصی است که از پرتوهایی با انرژی الکترومغناطیس برای تهیه تصویر از بافتها، استخوانها و اجزای داخلی مغز بر روی یک فیلم استفاده میکند.
ام آر آی برای تشخیص عفونت در مغز
ام آر آی (تصویرسازی با روش رزونانس مغناطیسی) یک روش تشخیصی است که در آن از آهنرباهای بزرگ، رادیوفرکانسی و کامپیوتر برای تهیه تصاویر دقیق از اندامها و بافتهای داخلی بدن استفاده میشود. ممکن است در حین اسکن از ماده کنتراست داخل وریدی استفاده شود تا آبسه بهتر نشان داده شود.
کاربرد سی تی اسکن برای تشخیص عفونت مغزی
سی تی اسکن نوعی تصویربرداری تشخیصی است که با استفاده از اشعه ایکس و کامپیوتر عکسهای افقی یا محوری (که برش نامیده میشوند) از بدن تهیه میکند.
در سی تی اسکن تصاویر دقیقی از قسمتهای مختلف بدن، از جمله استخوانها، عضلات، چربیها و اندامهای دیگر تهیه میشود. سی تی اسکن نسبت یه عکس رادیوگرافی جزئیات بیشتری را نشان میدهد.
کشت خلط سینه
یک آزمایش تشخیصی بر روی اخلاطی که از ریه به دهان آمده و دفع میشود انجام میگیرد. کشت خلط معمولا برای تائید وجود عفونت انجام میشود.
لومبار پانکچر (اسپینال تپ) و تشخیص آبسه مغزی
یک سوزن مخصوص در قسمت پایین کمر، در داخل مجرای نخاعی قرار داده میشود. مجرای نخاعی همان فضای اطراف نخاع است. سپس فشار مجرای نخاعی و مغز اندازهگیری میشود.
ممکن است مقدار کمی از مایع مغزی نخاعی برداشته شده و آزمایش شود تا پزشک اطمینان حاصل کند که آیا عفونت یا مشکل دیگری وجود دارد یا خیر. اگر مغز دچار تورم شدید باشد یا تغییری در بافتهای مغز مشاهده شود، ممکن است از روش لومبار پانکچر برای تشخیص عفونت یا بیماری استفاده شود.
گاهی ممکن است اصلا از لومبار پانکچر استفاده نشود (زیرا ممکن است بیمار دچار فتق مغزی شود یعنی مغز فشرده شده و سپس در اثر فشار زیاد، تغییر کند).
راههای درمان آبسه مغزی
آبسه مغزی یک وضعیت اورژانسی محسوب میشود. تورمی که در اثر آبسه به وجود میآید ممکن است مانع رسیدن غذا و اکسیژن به مغز شود. همچنین خطر پارگی آن نیز وجود دارد. اگر عفونت مغز درمان نشود، منجر به آسیب دائمی مغز شده و کشنده خواهد بود.
روش های درمان عفونت مغزی عبارتند از:
- درمان دارویی
- جراحی آبسه مغز
داروهای آبسه مغزی
اگر آبسه در قسمتهای عمقی مغز یا کمتر از ۵/۲ سانتیمتر باشد، احتمالا با آنتی بیوتیک درمان میشود. همچنین از آنتی بیوتیک برای درمان هر نوع عفونت دیگری که باعث ایجاد آبسه شده نیز استفاده میشود.
در اکثر موارد پزشک قبل از تشخیص نهایی، درمان با آنتی بیوتیک را شروع میکند تا خطر ایجاد علائم دیگر را کاهش دهد. معمولا پزشکان انواع مختلف آنتی بیوتیک که برای ازبین بردن باکتریهای مختلف مناسب هستند را تجویز میکنند. ممکن است بیمار به بیش از یک نوع آنتی بیوتیک نیاز داشته باشد.
درمان آبسه مغزی با دارو
جراحی آبسه مغزی
معمولا اگر آبسه با آنتی بیوتیک، کوچکتر نشود، جراحی عفونت مغز پیشنهاد میشود. همچنین اگر آبسه بیش از ۵/۲ سانتیمتر باشد، جراحی برای بیمار بهتر است. برداشت آبسه با جراحی معمولا با بازکردن جمجمه و کشیدن آب آبسه انجام میشود.
مایع خارج شده به آزمایشگاه فرستاده میشود تا علت عفونت مشخص شود. آگاهی از علت عفونت باعث میشود پزشک مناسبترین آنتی بیوتیک را برای فرد تجویز کند. اگر آنتی بیوتیک موثر نباشد، بیمار به جراحی نیاز خواهد داشت. بنابراین آگاهی از علت آبسه برای انتخاب بهترین روش درمان ضروری است.
جراحی شامل تخلیه عفونتها از طریق ایجاد یک سوراخ در جمجمه (مکش ساده) یا باز کردن جمجمه وبرداشت کامل آبسه (کرانیوتومی) میباشد.
:: برچسبها:
بیماری ,
آبسه مغزی ,
عفونت ,
مغز ,
پزشکی ,
:: بازدید از این مطلب : 70
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 26 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
سیستم عصبی بدن عبارت است از مغز، نخاع، دستگاههای حسی و تمامی اعصابی که این اندامها را به دیگر مناطق بدن متصل میکنند.
آناتومی سیستم عصبی بدن شامل چه قسمتهایی است؟
آناتومی سیستم عصبی بدن انسان را میتوان به دو زیر سیستم که با هم در تعامل هستند تقسیم کرد:
- سیستم عصبی محیطی
- سیستم عصبی مرکزی
سیستم عصبی مرکزی شامل مغز و نخاع است و سیستم عصبی محیطی شبکه گستردهای از اعصاب است که سیستم عصبی مرکزی را به ماهیچهها و قسمتهای حسی مرتبط میسازد.
سییستم مغز و اعصاب انسان، سیستم بسیار پیچیدهای است که از بافتها و سلولهای گوناگون تشکیل شده و وظیفه و نوع عملکرد هر کدام بسیار متفاوت میباشد. اگر مبتلا به یکی از بیماریهای سیستم عصبی هستید آشنایی با سیستم عصبی به طور مختصر و ساده شما را در درمان بیماری یاری مینماید.
بخشهای سیستم عصبی مرکزی
قسمتهای مختلف سیستم عصبی مرکزی عبارتند از:
- پوست سر
- مننژ یا پردههای مغز
- سد خونی مغزی
- مغز
- نخاع
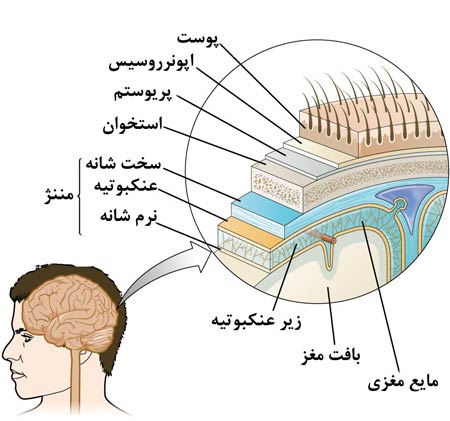 آناتومی سیستم عصبی مرکزی آناتومی سیستم عصبی مرکزی
پوست سر
جمجمه از مغز محافظت میکند و روی آن را پوست سر پوشانده است. پوست سر از یک لایه پوست بیرونی تشکیل شده که آزادانه به غلاف ماهیچه متصل است. غلاف ماهیچه یک لایه تاندون مسطح و وسیع است که لایههای سطحی پوست را نگه میدارد.
پوشش استخوانی زیر غلاف ماهیچه، استخوانهای جمجمه را محکم در بر گرفته و وظیفه محافظت از استخوانها، غذارسانی به استخوانها و ترمیم استخوانها را بر عهده دارد.
مننژ یا پردههای مغز
در زیر لایه جمجمه، سه لایه پرده وجود دارد که مننژ یا پردههای مغز نامیده میشوند و مغز را احاطه کردهاند. لایه مننژی که به استخوانهای جمجمه نزدیکتر است، سخت شامه (لایه ی محکم و خارجی مغز) نامیده میشود. در زیر لایه سخت شامه، لایه عنکبوتیه وجود دارد.
درونیترین لایه مننژ، یک غشاء حساس به نام نرم شامه است. لایه نرم شامه، بر خلاف دیگر لایههای مننژ، محکم به سطح پیچاپیچ مغز چسبیده است. در بین لایه عنکبوتیه و نرم شامه، فضای زیر عنکبوتیه یا ساب آراکنوئید وجود دارد.
فضای زیر عنکبوتیه با مایع مغزی نخاعی پر شده است. این مایع آبکی توسط سلولهای کوروئید پلکسوس (شبکه مشیمهای) تولید میشود. شبکه مشیمهای یا کوروئید پلکسوس، فضایی در هر بطن مغز است که از سلولهای اپیتلیال مکعبی (که شبکههای مویرگی متراکم اطراف را در برگرفتهاند) تشکیل شده است. مایع مغزی نخاعی مواد غذایی را به بافتهای عصبی برده و مواد زائد را از بافتهای عصبی خارج میکند.
سد خونی مغزی
بافتهای سیستم عصبی مرکزی از محفاظت بیشتری برخوردار هستند زیرا مانند سایر بافتها در معرض خون و سیستم ایمنی قرار ندارند. عروق خونی که مواد مغذی و سایر مواد شیمیایی را به مغز میرسانند، در بالای نرم شامه قرار دارند.
مویرگهای متصل به رگهای خونی مغز، نفوذپذیری کمتری نسبت به مویرگهای سایر نقاط بدن دارند. سلول های اندوتلیال مویرگی، اتصالات تنگی را تشکیل میدهند که انتقال اجزای خون به مغز را کنترل میکند.
علاوه بر این، مویرگهای جمجمه دارای روزنهها (ساختاری پر از منفذ که توسط یک غشا محاصره شده است) و کیسههای پینووکیتوتیک کمتری نسبت به دیگر مویرگها هستند. در نتیجه، مواد سیستم گردش خون ارتباط مستقیم با سیستم عصبی مرکزی ندارند.
این پدیده به نام سد خونی مغزی شناخته میشود. سد خونی مغزی مایع مغزی نخاعی را از آلودگی محافظت میکند و پاتوژنهای میکروبی را از مغز دور نگه میدارد. در نتیجه هیچ میکروبیتا (جاندار ریز) طبیعی در مایع مغزی نخاعی وجود ندارد.
سد خونی مغزی نیز مانع حرکت بسیاری از داروها، به ویژه ترکیباتی که محلول در چربی نیستند، به مغز میشود. سد خونی مغزی انشعابات عمیقی برای درمان عفونتهای سیستم عصبی مرکزی دارد، زیرا داروها نمیتوانند از سد خونی مغزی عبور کرده و بر پاتوژنهایی که باعث عفونت می شوند تاثیر گذارند.
مغز
مغز، که برای محافظت بیشتر در جمجمه محصور شده، از سه قسمت اصلی تشکیل شده است:
- مغز پیشین که حافظه و تفکر را کنترل میکند
- مخچه که تعادل و هماهنگی را کنترل میکند
- بصل النخاع که فعالیتهای غیر ارادی مثل ضربان قلب، تنفس و هضم را کنترل میکند.
مغز یک فرد بزرگسال ۳ پوند (حدود یک و نیم کیلوگرم) وزن دارد. مغز دارای ۱۰۰ بیلیون عصب است که نورون نامیده میشوند و تریلیونها سلول کمکی به نام گلیا دارد.
نخاع
نخاع نیز مانند مغز در یک ساختار محافظت کننده محصور شده است. درون مهرهها، مادهای از جنس پرده سخت شامه مغز، آراکنوئید یا عنکبوتیه، نرم شامه و یک سد خونی نخاعی وجود دارد که انتقال اجزای خون از رگهای خونی مرتبط با نخاع را کنترل میکند.
بخشهای سیستم عصبی محیطی
سیستم عصبی محیطی از اعصابی تشکیل شده که اندامها، اعضا و دیگر قسمتهای بدن را به مغز و نخاع متصل میکند. دستگاه عصبی محیطی، بر خلاف مغز و نخاع، هیچ محافظی از جنس استخوان، مننژ یا سدهای خونی ندارد. در نتیجه اعصاب سیستم عصبی محیطی بیشتر در معرض آسیب و عفونت هستند.
آسیبهای میکروبی به اعصاب محیطی منجر به سوزش یا بی حسی میشود که به نام نوروپاتی شناخته شده است. آسیبهای روحی و عوامل دیگری به جز عفونت، مانند برخی از داروها یا بیماریهای مزمن مانند دیابت نیز باعث سوزش و بی حسی میشوند.
سلولهای سیستم عصبی
بافتهای سیستم عصبی مرکزی و محیطی از سلولهایی به نام سلولهای گلیال (سلولهای نوروگلیال ) و نورونها (سلولهای عصبی) تشکیل شدهاند که در ادامه به بررسی هرکدام میپردازیم:
نورونها
نورونها همان سلولهای عصبی هستند. نورون یک سلول تحریکپذیر الکتریکی است که اطلاعات را از طریق سیگنالهای الکتریکی و شیمیایی پردازش کرده و سپس اطلاعات را انتقال میدهد.
سیگنالهای شیمیایی از طریق سیناپسها که اتصالات خاص با سلولها هستند، به نورونها میرسند. نورونها به یکدیگر متصل شده و شبکهای را تشکیل میدهند.
یک نورون معمولی شامل یک جسم سلولی (که سوما نامیده میشود)، یک دندریت و یک آکسون است. دندریتها رشتههایی هستند که از جسم سلولی بوجود میآیند، و اغلب تا صدها میکرومتر گسترش یافته و دارای چندین شاخه هستند که یک درخت دندریتیک پیچیده را تشکیل میدهند. آکسون یک رشته سلولی خاص است که از جسم سلولی بوجود آمده و تا فاصله یک متر حرکت میکند.
سلولهای گلیال
سلولهای گلیال در سازماندهی نورونها کمک کرده و چهارچوبی برای برخی از ویژگیهای عملکردهای نورونی فراهم میکنند و همچنین در بهبود و التیام آسیبهای عصبی نیز نقش دارند.
سیستم اعصاب سمپاتیک و پاراسمپاتیک
سیستم اعصاب پاراسمپاتیک، تعادل، ثبات و توازن بدن و همچنین کنترل بدن در حالت استراحت را بر عهده دارد و مسئول عملکرد استراحت و هضم در بدن است.
سیستم اعصاب سمپاتیک، کنترلکننده پاسخهای بدن در هنگام خطر و مسئول پاسخ جنگ یا فرار است. اعصاب سمپاتیک و پاراسمپاتیک بخشی از سیستم اتوماتیک هستند که مسئول اعمال غیر ارادی بدن انسان است.
نحوه عملکرد سیستم عصبی
سیستم عصبی دارای سه عملکرد مشترک بر اساس ورودیهای حسی، هماهنگی و خروجیهای حرکتی است.
ورودیهای حسی
ورودیهای حسی از گیرندههای حسی میآیند که تغییرات حسی درون و بیرون بدن را به مغز میرسانند. مجموع تمام اطلاعاتی که توسط این گیرندهها جمع میشود را ورودی حسی مینامند.
سیستم عصبی این ورودیهای حسی را پردازش و تفسیر کرده و تصمیم میگیرد که چه واکنشی انجام دهد. سیستم عصبی، اندامهای مسئول مانند ماهیچهها و غدد را فعال میسازد تا به ورودی پاسخ بدهند. این پاسخ را خروجی حرکتی مینامند.
آناتومی اعصاب بدن
هماهنگی حسی
عملکرد اولیه سیستم عصبی، کنترل و انتقال اطلاعات درسراسر بدن است. سیستم عصبی با استفاده از گیرندههای حسی، اطلاعات را از محیط گرفته و آنها را به قسمتهای مختلف بدن میفرستد. ورودیهای حسی به سیستم عصبی مرکزی ارسال میشود تا در آنجا پاسخ مناسب تعیین شود.
پاسخ حرکتی
هنگامی که پاسخ مشخص شد، سیگنالها را از طریق خروجی حرکتی به عضلات یا غدد میفرستد تا پاسخ دادن آغاز شود. در انسان، وجود سیستم پیشرفته باعث شده تا مواردی مانند زبان، بیان مفاهیم به صورت انتزاعی، انتقال فرهنگ و بسیاری از ویژگیهای دیگر جامعه به وجود آیند که اگر این سیستم عصبی پیشرفته وجود نداشت، چنین مواردی نیز وجود نداشتند.
:: برچسبها:
شناخت ,
آناتومی ,
سیستم ,
عصبی ,
نقشه ,
اعصاب ,
بدن ,
انسان ,
پزشکی ,
:: بازدید از این مطلب : 69
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 26 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
بیماری اوتیسم یک اختلال نورولوژیک است که خودش را در سالهای اولیه رشد کودک نمایان میکند. این اختلال باعث مشکلاتی چون رفتارهای تکراری، نقص در مهارتهای ارتباطی کلامی و غیرکلامی و رفتارهای اجتماعی میگردد.
منظور از اختلال اوتیسم در کودکان و بزرگسالان چیست؟
اختلال اوتیسم به گروهی از اختلالات پیچیده عصبی گفته میشود که به الگوهای تکراری و مشخص رفتاری و مشکلات ارتباطات و تعامل اجتماعی مربوط میشود. علائم اوتیسم از دوران کودکی شروع میشود و زندگی فرد را به شدت تحت تاثیر قرار میدهد.
طیف وسیعی از علائم، مهارتها و سطوح ناتوانی در عملکرد وجود دارد که میتواند در افراد مبتلا به اختلال اوتیسم رخ دهد. بعضی از کودکان و بزرگسالان مبتلا به اختلال اوتیسم بهطور کامل قادر به انجام تمام فعالیتهای روزمره زندگی هستند، درحالی که دیگر بیماران اوتیسمی برای انجام فعالیتهای اساسی نیاز به پشتیبانی زیادی دارند.
آیا اوتیسم درمان دارد؟
اوتیسم ناتوانی مادام العمر است که بر بعضی از کودکان و بزرگسالان تاثیر میگذارد. مشکل اصلی دشواری در مهارتهای اجتماعی و ارتباطی و داشتن رفتارهای محدود یا تکراری است. کیفیت زندگی بسیاری از کودکان و بزرگسالان مبتلا به اوتیسم میتواند بهطور قابل توجهی با تشخیص زودهنگام و درمان مناسب بهبود یابد.
در حال حاضر هیچ روش استانداردی برای درمان بیماری اوتیسم وجود ندارد. راههای زیادی برای افزایش توانایی فرزند شما جهت رشد و یادگیری مهارتهای جدید وجود دارد. شروع به یادگیری زودهنگام این مهارتها میتواند نتایج بهتر به همراه داشته باشد. درمان اوتیسم شامل رفتاردرمانی و ارتباطات درمانی، آموزش مهارتها و مصرف داروها برای کنترل علائم است.
درمان اوتیسم
علت بیماری اوتیسم چیست؟
متخصصین علت اصلی بیماری اوتیسم را نمیدانند اما تحقیقات نشان میدهد که ژنها و محیط زیست نقش مهمی ایفا میکنند.
برخی از عوامل خطر اوتیسم عبارتاند از:
- جنسیت
- داشتن خواهر و برادر مبتلا به اختلال اوتیسم
- داشتن پدر و مادر مسن
- ژنتیک
جنسیت
احتمال ابتلا پسران به اختلال اوتیسم بیشتر از دختران تشخیص داده شده است.
داشتن پدر و مادر مسن
مادری که زمان تولد نوزاد بیش از۳۵ ساله دارد یا پدری که ۴۰ ساله یا بیشتر است.
ژنتیک
بعضی از کودکان مبتلا به بیماری اوتیسم اختلال ژنتیکی خاصی نیز دارند. این شرایط شامل سندرم داون، سندرم X شکننده و اسکلروز توبول است.
علائم اوتیسم در کودکان و بزرگسالان
برای بسیاری از کودکان علائم بیماری اوتیسم با افزایش سن و رفتار درمانی بهبود مییابد. برخی از کودکان مبتلا به اختلال اوتیسم در دوران نوجوانی ممکن است دچار افسردگی یا مشکلات رفتاری شوند و درمان آنها هنگام انتقال به بزرگسالی ممکن است تغییراتی داشته باشد.
افراد مبتلا به اختلال اوتیسم معمولا در زمان بزرگسالی نیز نیاز به کمک و پشتیبانی دارند، اما بسته به شدت اختلال، افراد مبتلا ممکن است قادر به داشتن شغل موفق و داشتن زندگی مستقل یا همراه با حمایت باشند.
شدت اختلال اوتیسم میتواند بسیار متفاوت باشد و بر اساس میزان ارتباط اجتماعی، اصرار بر محیط و فعالیتهای مشابه و الگوهای تکراری رفتاری میتواند عملکرد روزانه فرد را تحت تاثیر بگذارد.
علائم اوتیسم عبارتاند از:
- مشکل در تعاملات اجتماعی
- ضعف در برقراری ارتباطات
- حساسیت به محرکهای بیرونی
مشکل در تعاملات اجتماعی
افراد مبتلا به اوتیسم ایجاد و حفظ روابط را دشوار میدانند. این به این دلیل است که آنها بهطور غریزی به اشکال غیرکلامی ارتباطات مانند حالت صورت، حرکات فیزیکی و تماس چشمی پاسخ نمیدهند.
آنها اغلب قادر به درک و بیان نیازهای خود نیستند زیرا آنها قادر به تفسیر و درک نیازهای دیگران نیستند. این موضوع توانایی آنها در به اشتراک گذاشتن علایق و فعالیتهایشان با دیگران را دچار لطمه میکند.
ضعف در برقراری ارتباطات
از آنجا که افراد مبتلا به بیماری اوتیسم در مهارتهای ارتباطی مشکل دارند، ممکن است ملاقات با افراد و دوست شدن برایشان دشوار باشد. اغلب به نظر میرسد که آنها در جهان خودشان زندگی میکنند.
آنها همچنین ممکن است در پیشرفت گفتاری تاخیر داشته باشند و درک بسیاری از چیزهایی که افراد به آنها میگویند برایشان دشوار است و این بر توانایی آنها در ایجاد و حفظ مکالمات تاثیر میگذارد.
آنها کنایه را درک نمیکنند و همهچیز را به معنای واقعی کلمه متوجه میشوند. افرادی که مبتلا به اوتیسم هستند اغلب بسیار صادق هستند، زیرا قبل از صحبت کردن چیزی را فیلتر نمیکنند.
این بیماران همچنین ممکن است عباراتی را که در تلویزیون شنیدهاند یا کلماتی که افراد پیش از آن به آنها گفته بودند تکرار کنند. برای افرادی که مبتلا به اوتیسم هستند و مهارتهای زبان خوبی هم دارند، بیان نیازهایشان و تفسیر نیازهای دیگران دشوار است و ممکن است از جملات به صورت تصادفی بدون توجه به معنا یا موضوع صحبت استفاده کنند.
حساسیت به محرکهای بیرونی
افراد مبتلا به اختلال اوتیسم همچنین به صداها، لمس، مزهها، بوها، نور و رنگها بیش از حد حساس هستند. برای فرد اوتیسمی که دارای حساسیت بیش از حد است، صداهایی که دیگران ممکن است متوجه آنها نباشند، غیرقابل تحمل است و ممکن است نیازمند استفاده از محافظ گوش برای جلوگیری از شنیدن صداها باشد.
برخلاف بیماران اوتیسمی خیلی حساس، افراد مبتلا به بیماری اوتیسم نیز وجود دارند که هیچ حساسیتی نسبت به رفتارهای خود ایمنی ندارند و یا حساسیت آنها بیش از حد پایین است برای مثال بیمار ممکن است به دست و پای خود آسیب بزند، بیش از حد بچرخد یا سرش را به جایی بکوبد.
چگونگی تشخیص اختلال اوتیسم
تست اوتیسم در کودکان شامل پرسشنامه یا ابزار غربالگری برای جمعآوری اطلاعات در مورد پیشرفت و رفتار کودک میباشد. بعضی از ابزارهای غربالگری صرفا بر مشاهدات والدین تکیه میکنند، در حالی که برخی دیگر بر ترکیبی از مشاهدات والدین و پزشک متکی هستند.
اگر ابزارهای غربالگری احتمال اختلال اوتیسم را نشان دهند، معمولا ارزیابی جامعتر انجام خواهد شد.
راههای کنترل و درمان بیماری اوتیسم
درمان قطعی اوتیسم وجود ندارد. درمان و مداخلات رفتاری برای بهبود علائم خاص طراحی شده و میتواند این علائم را بهطور قابل توجهی بهبود بخشد. برنامه درمان مناسب با درمانها و مداخلات همراه است که نیازهای خاص فرد را برآورده میکنند. اکثر متخصصان معتقدند که مداخله زودهنگام بهتر و مفیدتر است.
به طور کلی روشهایی که برای کنترل اختلال اوتیسم پیشنهاد میشود شامل موارد زیر است:
- مداخلات آموزشی و رفتاری
- دارو درمانی
مداخلات آموزشی و رفتاری
مداخلات رفتاری و آموزشی زودهنگام در بسیاری از کودکان مبتلا به اختلال اوتیسم بسیار موفق بوده است. در این مداخلات درمانگرها از تمرینات آموزشی بسیار متمرکز و شدید برای کمک به مهارتهای اجتماعی و زبان کودکان، مانند تجزیه و تحلیل کاربردی رفتار استفاده میکنند که رفتارهای مثبت را تقویت میکند و مانع از رفتارهای منفی میشود.
درمان اختلال اوتیسم
علاوه بر این، مشاوره خانواده برای والدین و خواهر و برادر کودکان مبتلا به اختلال اوتیسم اغلب به خانوادهها کمک میکند تا با چالشهای خاص زندگی با یک کودک مبتلا به اختلال اوتیسم مقابله کنند.
دارو درمانی اوتیسم
در حالی که دارو نمیتواند بیماری اوتیسم یا حتی علائم اصلی آن را درمان کند، اما برخی از داروها میتوانند به کاهش علائم مرتبط مانند اضطراب، افسردگی و اختلال وسواس فکری و رفتاری کمک کنند. داروهای ضد روانپریشی برای درمان مشکلات رفتاری شدید استفاده میشوند.
همچنین در صورت وقوع تشنج، میتوان آن را با یک یا چند داروی ضد تشنج درمان میشود. داروهایی که برای درمان افراد مبتلا به اختلال کمبود توجه مورد استفاده قرار میگیرند، میتواند بهطور مؤثر برای کمک به کاهش تکانشگری و بیش فعالی در افراد مبتلا به بیماری اوتیسم استفاده شود.
والدین، مراقبین و افرادی که مبتلا به اوتیسم میباشند باید قبل از اتخاذ هر نوع درمان اثبات نشده احتیاط کنند.
:: برچسبها:
اوتیسم ,
بیماری ,
اختلال رفتاری ,
پزشکی ,
:: بازدید از این مطلب : 59
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : یک شنبه 25 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
شناخت بیماری آنوریسم مغزی
آنوریسم مغزی به معنای وجود یک ناحیه ضعیف و برآمده در دیواره شریانی است که به مغز خونرسانی میکند. در اغلب موارد آنوریسم یا کلاف مغزی هیچ علائمی ایجاد نمیکند و بیمار متوجه آن نمیشود.
در موارد نادری، آنوریسم مغزی پاره میشود و در نتیجه خونریزی مغزی و به دنبال آن، سکته مغزی ایجاد میشود. در صورتی که آنوریسم مغزی پاره شود، خونریزی زیر عنکبوتیه رخ میدهد. بسته به شدت خونریزی، ممکن است آسیبهای مغزی یا مرگ رخ دهد. ناحیهای که بیش از همه در آن خونریزی رخ میدهد، شبکهای از رگهای خونی در پایه مغز است که حلقه شریانی ویلیس نام دارد.
آیا آنوریسم مغزی باعث مرگ میشود؟
آنوریسم مغزی با علائمی مانند سردرد ناگهانی، استفراغ، از دست دادن هوشیاری و تشنج همراه است. اگر شما یا یکی از اطرافیانتان چنین علائمی دارند، لازم است که سریعا به پزشک مراجعه کنید.
آنوریسمهایی که منجر به خونریزی شده باشند بسیار جدی و خطرناک هستند. در بسیاری از موارد، خونریزی آنوریسم مغزی منجر به مرگ یا ناتوانیهایی در بیمار میشود.
برای کنترل آنوریسم لازم است که بیمار در بیمارستان بستری شود و به منظور کاهش فشار داخلی مغز و کنترل تنفس و علائم حیاتی (مانند فشارخون) کاملا تحت نظر باشد و لازم است که برای پیشگیری از برآمدگی مجدد شریانها، درمانهای لازم صورت گیرند.
آنوریسم مغزی
علت آنوریسم مغزی چیست؟
ممکن است شخصی به صورت ارثی مستعد بروز آنوریسم مغزی باشد و یا اینکه بالا رفتن سن یا تصلب شرایین موجب بروز این مشکل شود. برخی از عوامل خطر نیز موجب افزایش احتمال بروز آنوریسم مغزی میشوند و یا در صورتی که شخص به آنوریسم مبتلا باشد، خطر پارگی آن را افزایش میدهند.
مهمترین دلایل پارگی آنوریسم مغزی عبارتند از:
- سابقه خانوادگی
- سابقه ابتلا به آنوریسم در گذشته
- جنسیت
- نژاد
- فشارخون بالا
- سیگار کشیدن
سابقه خانوادگی
افرادی که سابقه خانوادگی در ابتلا به آنوریسم مغزی دارند، بیش از دیگران در معرض ابتلا به آنوریسم مغزی هستند.
سابقه ابتلا به آنوریسم در گذشته
افرادی که قبلا دچار این مشکل شدهاند، ممکن است در آینده مجددا نیز به آن دچار شوند.
جنسیت
زنان بیشتر از مردان دچار کلاف مغزی و خونریزی زیر عنکبوتیه میشوند.
نژاد
افرادی از نژاد آفریقای آمریکایی بیشتر از سفیدپوستان مستعد خونریزی زیر عنکبوتیه هستند.
فشارخون بالا
خطر بروز خونریزی زیر عنکبوتیه در افرادی که سابقه فشارخون بالا دارند بیشتر است.
سیگار کشیدن
سیگار کشیدن علاوه بر این که موجب بالا رفتن فشار خون میشود، به طور مستقیم نیز خطر پاره شدن آنوریسم مغزی را بسیار بالا میبرد.
علائم آنوریسم مغزی چیست؟
آنوریسم مغزی در اغلب موارد موجب بروز هیچ علائمی نمیشود و طی تستهای تشخیصی که برای سایر مشکلات انجام میشوند، به طور تصادفی تشخیص داده میشود. اما در برخی موارد دیگر، آنوریسم مغزی با ایجاد فشار بر روی نواحی از مغز، موجب بروز مشکلات و علائمی میشود.
در صورتی که این حالت رخ دهد، شخص دچار علائمی مانند سردرد شدید، تاربینی، تغییر در گفتار، درد گردن و سایر علائم میشود که این موضوع بستگی به محل بروز آنوریسم در مغز و شدت آن دارد.
علائم آنوریسم مغزی پاره شده معمولا به طور کاملا ناگهانی بروز میکنند. اگر هر یک از علائم زیر را دارید یا متوجه وجود آن در سایر افراد شدید، فورا با اورژانس تماس بگیرید:
- سردرد ناگهانی و شدید که با سردردهایی که تابهحال داشتهاید فرق میکند.
- درد گردن
- سرگیجه، حالت تهوع و استفراغ
- حساسیت به نور
- غش کردن و از دست دادن هوشیاری
- تشنج
روشهای تشخیص آنوریسم مغزی
از آنجایی که آنوریسم مغزی موجب بروز هیچ علائمی نمیشود، این بیماری معمولا در حین تشخیص یا درمان سایر بیماریها به طور تصادفی تشخیص داده میشود.
در صورتی که پزشک شما به وجود کلاف مغزی مشکوک باشد، ممکن است یکی از تستهای تشخیصی زیر را تجویز کند:
- سی تی اسکن
- اسکن سی تی ای (CTA) یا توموگرافی کامپیوتری آنژیوگرام
- ام آر آی
- آنژیوگرام مغزی
سی تی اسکن
با کمک این تست میتوان خونریزی مغزی را تشخیص داد. در صورتی که پزشک حدس بزند که آنوریسم مغزی شما پاره شده و خونریزی زیر عنکبوتیه رخ داده است، پانکسیون کمری (نمونهبرداری از مایع مغزی نخاعی) نیز انجام میشود.
اسکن سی تی ای (CTA) یا توموگرافی کامپیوتری آنژیوگرام
این تست نسبت به اسکن سی تی دقیقتر است و با کمک آن بهتر میتوان رگهای خونی را بررسی کرد. در این تست از اسکن سی تی، تکنیکهای کامپیوتری ویژه و ماده کنتراست رنگی که در خون تزریق میشود، استفاده میشود.
اسکن ام آر آی
این تست مشابه با CTA است و در آن از میدانهای مغناطیسی و امواج رادیویی برای عکسبرداری از رگهای خونی استفاده میشود. در این روش نیز ممکن است از ماده کنتراست رنگی برای رسیدن به وضوح بهتر عکس استفاده شود.
آنژیوگرام مغزی
طی این تست که لوله بسیار باریک از طریق رگی که در کشاله ران یا بازو قرار دارد وارد رگهای بدن شده و وارد مغز میشود. سپس یک ماده کنتراست رنگی درون شریان مغزی تزریق میشود. مانند تستهای بالایی، ماده کنتراست رنگی موجب میشود که وجود هر مشکلی در رگهای مغزی از جمله آنوریسم، در تصاویر اشعه ایکس نمایان شود.
این تست بیشتر تهاجمی است و خطرات بیشتری به همراه دارد اما این روش بهترین راه ممکن برای تشخیص محل آنوریسمهای کوچک (کمتر از ۵ میلیمتر است)
نحوه درمان آنوریسم مغزی
پزشک شما قبل از انتخاب بهترین روش درمانی باید موارد مختلفی را مدنظر قرار دهد. عواملی که بر انتخاب روش درمان آنوریسم مغزی موثرند عبارتاند از سن، اندازه آنوریسم، سایر عوامل خطر و وضعیت کلی سلامتی شما.
از آنجایی که احتمال پاره شدن آنوریسمهای کوچک (کمتر از ۱۰ میلیمتر) کم است و جراحی برای درمان آنوریسم مغزی یک جراحی پرخطر محسوب میشود، در این موارد پزشک تنها وضعیت شما را تحت نظر میگیرد و جراحی انجام نمیدهد. پزشک راههایی را برای سالم نگه داشتن عروق خونی به شما پیشنهاد میدهد مانند کنترل فشارخون و ترک سیگار.
درمان آنوریسم مغزی
اگر آنوریسم مغزی بزرگ باشد و یا موجب علائمی مانند درد شده باشد و یا این که شما سابقه پارگی آنوریسم مغزی در گذشته را داشته باشید، ممکن است جراحی آنوریسم مغزی برای شما تجویز شود.
از روشهای زیر برای درمان آنوریسم مغزی پاره شده و پاره نشده استفاده میشود:
- روش آمبولازیسیون اندوواسکولار (بستن رگ از طریق جراحی بسته)
- روش کلیپس زدن با جراحی باز
- تغییر سبک زندگی
روش آمبولازیسیون اندوواسکولار (بستن رگ از طریق جراحی بسته)
طی این عمل جراحی یک لوله بسیار باریک وارد شریان مورد نظر میشود و در نزدیکی آنوریسم مغزی قرار میگیرد. در یکی از روشها، یک سیمپیچ نرم از طریق لوله وارد شریان شده و درون آنوریسم را پر میکند و بنابراین احتمال پاره شدن آنوریسم بسیار کم میشود.
در روشی دیگر یک توری در آنوریسم قرار داده میشود تا جریان خون در فضای آنوریسم کم شود و آنوریسم پاره نشود. این روش از روش جراحی باز بسیار کم تهاجمیتر است اما با خطراتی مانند پاره شدن آنوریسم همراه است.
روش کلیپس زدن با جراحی باز
در این جراحی یک کلیپس فلزی کوچک در اطراف پایهی آنوریسم قرار داده میشود تا این قسمت به طور کامل از جریان خون درون شریانی جدا شود. این کار موجب کاهش فشار روی آنوریسم میشود و از پاره شدن آن جلوگیری میکند. امکان انجام این جراحی به محل آنوریسم، اندازه آن و وضعیت کلی سلامت شما بستگی دارد.
هر دوی این جراحیها باید در بیمارستان انجام شوند.
در برخی از موارد، شکل آنوریسم مغزی به گونهای است که هر دو سر کلاف مغزی باید بریده شود و سپس دو انتهای رگ مجددا به هم بخیه زده شود، اما این حالت به ندرت رخ میدهد. گاهش اوقات این شریان به اندازه کافی بلند نیست که دوباره به هم بخیه زده شود که در این صورت از پیوند شریان که از شریان دیگری گرفته شده استفاده میشود.
تغییر سبک زندگی
اگر شما به آنوریسم مغزی پاره نشده دچار هستید، میتوانید با ایجاد تغییراتی در سبک زندگی خود، احتمال پاره شدن آن را کاهش دهید. این موارد عبارتند از:
- سیگار نکشید و از مواد یا داروهای مخدر و نشاط آور استفاده نکنید. در صورتی که از این مواد استفاده میکنید، با پزشک خود مشورت کنید تا با طرح برنامه درمانی مناسب به شما کمک کند که مصرف این مواد را ترک کنید.
- رژیم غذایی سالمی داشته باشید و ورزش کنید. تغییر در سبک زندگی و ورزش کردن موجب کاهش فشارخون میشود.
- در مورد نحوه ایجاد تغییرات مناسب در رژیم غذایی و فعالیتهای خود با پزشک مشورت کنید.
- مصرف کافئین را محدود کنید. کافئین یک ماد محرک است که میتواند موجب افزایش ناگهانی فشارخون شود.
- از وارد کردن فشار زیاد به بدن خود خودداری کنید. وارد کردن فشار زیاد و ناگهانی به بدن مانند زمانی که چیز سنگینی را بلند میکنید، موجب افزایش ناگهانی فشارخون میشود.
:: برچسبها:
بیماری ,
آنوریسم ,
کلاف ,
مغزی ,
پزشکی ,
اعصاب ,
,
:: بازدید از این مطلب : 74
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : یک شنبه 25 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
دوبینی چشم چیست و تاری دید چگونه اتفاق میافتد؟
دوبینی چشم که در اصلاح پزشکی به آن دیپلوپی گفته میشود، یک اختلال بینایی است که در آن فرد یک شی واحد را به صورت دو تصویر مجزا میبیند. این تصاویر ممکن است در کنار هم و یا بر روی یکدیگر قرار داشته باشند و یا ترکیبی از این دو حالت رخ دهد.
بسته به شدت بیماری و علت زمینهای آن، دو بینی چشم میتواند ثابت، موقت و یا پیشرونده باشد. از جمله علائم دوبینی چشم میتوان به سرگیچه، به هم خوردن تعادل در هنگام راه رفتن و اختلال در خواندن اشاره کرد.
افراد مبتلا به دو بینی چشم که به همراه آن دچار درد ناگهانی یا شدید میشوند و یا افرادی که دچار آسیبدیدگی یا علائم مربوط به اختلال سیستم عصبی میگردند، معمولا باید سریعا به پزشک متخصص مراجعه کنند.
اختلال دوبینی چشم چگونه است؟
هنگامی که افراد تصاویر را مشاهده میکنند، مجموعهای منظم از قرینه گرفته تا عضلات چشم و اعصابی که اطلاعات را برای تفسیر به مغز انتقال میدهند، با یکدیگر همکاری میکنند تا امکان دیدن اشیا برای فرد فراهم گردد.
اگر هر یک از این بخشها در مسیر بینایی دچار اختلال شود، ممکن است فرد به دو بینی مبتلا شود. افراد مبتلا به تاری دید همیشه باید تحت نظر یک متخصص مغز و اعصاب باشند. حتی اگر فرد مبتلا به دوبینی خفیف باشد، در صورت مشاهده علائم هشدار دهنده فورا باید توسط پزشک تحت معاینه قرار بگیرند.
برخی از افراد نیز ممکن است دچار دو بینی موقتی شوند. در این حالت علائم دوبینی چشم به صورت گذرا در این افراد ایجاد میشود و پس از مدتی این علائم از بین میروند. در این صورت فرد حتما باید به یک متخصص مغز و اعصاب مراجعه کند تا علائم فرد به دقت مورد ارزیابی قرار گیرد. زیرا ممکن است دو بینی موقت ناشی از بیماری دیگری باشد که نیاز به درمان داشته باشد.
دلایل دو بینی چشم و تاری دید
علت دوبینی چشم ناشی از عوامل مختلفی است. در حالتیکه دو بینی تک چشمی است، فرد اگر یک چشم خودش را ببند باز هم شی را دوتا میبیند. دوبینی دوچشمی بر خلاف دو بینی تک چشمی در حالتی که هر دو چشم فرد باز است احساس میشود.
عوامل دو بینی چشمی بسیار گسترده است. برخی از عواملی که منجر به این عارضه چشمی میشوند عبارتند از:
- بیماری قرنیه چشم
- اختلال عدسی چشم
- ضعف عضلات چشم
- اختلالات مغزی
بیماری قرنیه چشم
قرنیه چشم وظیفه متمرکز کردن نور ورودی به چشم را بر عهده دارد. اختلال در قرنیه چشم باعث ایجاد دوبینی و تاری چشم میشود. این اختلال معمولا در یک چشم رخ میدهد.
قرنیه چشم از سه طریق ممکن است دچار آسیبدیدگی شود:
- عفونت که میتوانند باعث تحریک قرنیه شوند
- زخمها که میتوانند ساختار قرنیه را تغییر دهند
- خشکی قرنیه که باعث اختلال بینایی میشود
اختلال عدسی چشم
عدسی چشم در پشت مردمک قرار دارد و کمک میکند تا نور بر روی شبکیه متمرکز گردد، اختلال شایع عدسی که میتواند منجر به دو بینی چشم گردد، کاتاراکت یا آب مروارید است.
ضعف عضلات چشم
اگر عضلهای در یکی از چشمها ضعیفتر از چشم دیگر باشد، حرکت چشمها باهم هماهنگ نبوده و ممکن است فرد دچار دوبینی شود.
ضعف عضلات چشم میتواند ناشی از بیماریهای زیر باشد:
- بیماری میاستنی گراویس
- بیماری گریوز
- بیماری اعصاب و روان
میاستنی گراویس
یک بیماری خود ایمنی است که تحریک عضلات توسط اعصاب مغز را مسدود میکند، از علائم این بیماری میتوان به دوبینی چشم و افتادگی پلکها اشاره کرد.
بیماری گریوز
یک بیماری مربوط به تیروئید است که بر عضلات چشم اثر میگذارد، این بیماری باعث ایجاد دوبینی عمودی میشود، بهنحوی که یک تصویر بالای تصویر دیگر قرار میگیرد.
بیماری اعصاب و روان
برخی از بیماریها میتوانند بر عصبهای کنترلکننده عضلات چشم مؤثر باشند، در نتیجه فرد به دوبینی و تاری دید مبتلا میشود، برخی از این اختلالات عبارتاند از:
- بیماری مولتیپل اسکلروزیس یا ام اس که بر اعصاب مغز یا نخاع تأثیر میگذارد.
- بیماری سندرم گیلن باره، یک اختلال عصبی است که باعث ضعف پیشرونده بیمار میشود.
- دیابت، که میتواند بر روی اعصاب کنترلکننده عضلات چشم، اثرگذار باشد.
اختلالات مغزی
بسیاری از دلایل دوبینی چشم ناشی از اختلالات مغزی است. این اختلالات بر روی اعصاب کنترلکننده چشم، اثر خواهند گذاشت.
از جمله اختلالات مغزی که منجر به دو بینی چشم میشوند میـوان به موارد زیر اشاره کرد:
- سکته مغزی
- آنوریسم مغزی
- افزایش فشار داخل مغز ناشی از عواملی همچون تروما ضربه به سر، خونریزی مغزی یا عفونت
- تومور مغزی
- سردرد میگرنی
علائم دوبینی چشم و تاری دید
علائم دوبینی چشم بسیار مختلف است. در برخی از افراد ممکن است دو بینی چشم بدون هیچ علامتی ایجاد شود، اما در هنگام بروز دو بینی بیمار کاملا از وجود آن آگاه خواهد شد. بسته به علت اصلی بروز دو بینی در چشم، علائم دیگری نیز ممکن است همراه با آن ظاهر شود. از جمله این علائم میتوان به موارد زیر اشاره کرد:
- ناهماهنگی یک یا هر دو چشم، مانند لوچ شدن و یا چپ شدن چشمها
- درد هنگام حرکت یک یا هر دو چشم
- ناراحتی یا درد در اطراف چشم، مانند شقیقه و ناحیه ابرو
- سردرد
- حالت تهوع
- ضعیف شدن چشم
- افتادگی پلکها
انواع دوبینی چشم
به طور کلی انواع دوبینی چشم به سه دسته مختلف تقسیم بندی میشود:
- دوبینی دو چشمی
- دو بینی یک چشمی
- دو بینی فیزیولوژیک
دوبینی دو چشمی
در صورتی که فرد مبتلا به دو بینی دو چشمی باشد، هر دو چشم او نمیتوانند با یکدیگر هماهنگ عمل کنند و اگر بیمار یکی از چشمهاش را ببندد، دوبینی برطرف میشود.
دو بینی تک چشمی
دو بینی تنها در یک چشم وجود دارد، که منجر به ایجاد سایه در تصاویر میشود، تصاویر فقط اندکی از هم فاصله میگیرند. دو بینی تک چشمی کمتر از دو بینی دو چشمی شایع است.
دوبینی فیزیولوژیک
هنگامی رخ میدهد که فقط تصاویر پسزمینه یا تصاویری که فرد بر روی آنها متمرکز نشده است، بهصورت دوگانه دیده میشوند. معمولا زمانی که کودکان اشیاء را بهصورت دوگانه میبینند، مبتلا به این نوع از دوبینی هستند.
روش های تشخیص دوبینی چشم
به منظور تشخیص دوبینی چشم در فرد بیمار، پزشک ابتدا سؤالاتی در خصوص علائم و سابقه پزشکی شخص خواهد پرسید. سپس یک معاینه فیزیکی کامل انجام میدهد. در نهایت پزشک بر اساس اطلاعاتی که بدست میآورد، علت دو بینی چشم و آزمایشات مورد نیاز را تجویز میکند.
تشخیص درست دو بینی چشم به پزشک کمک میکند تا بتواند بهترین درمان را برای دوبینی تجویز کند. یکی از مواردی که پزشک در مواجهه با بیمار مبتلا به دو بینی چشم و تاری دید به دنبال تشخیص آن است، نوع دوبینی است. پزشک با معاینه بیمار تشخیص میدهد که آیا دو بینی دائمی است یا موقت. همچنین با انجام آزمایشات میزان پیشروی بیماری را تشخیص میدهد.
از جمله اقداماتی که پزشک به منظور تشخیص دو بینی چشم و تاری دید انجام میدهد میتوان به موارد زیر اشاره کرد:
- پزشک از بیمار میخواهد به تصاویر در کنار یکدیگر نگاه کند و بگوید که آیا تصاویر دوگانه را در کنار هم میبیند یا بالا پایین.
- پزشک از بیمار میخواهد که به یک جهت خاص نگاه کند تا متوجه شود که در این شرایط دوبینی در ایجاد میشود یا خیر.
- پزشک در مورد وجود هرگونه درد یا بیحسی در پیشانی و گونه، ضعف در عضلات صورت، سرگیجه و اختلال در بلع و گفتار سؤالاتی خواهد پرسید، زیرا این علائم ممکن است به وجود اختلال در اعصاب جمجمهای مربوط باشد.
- پزشک در مورد سایر علائم مربوط به سیستم عصبی و سایر بیماریها سؤالاتی خواهد پرسید.
- یکی از مهمترین قسمت تشخیص دوبینی چشم در فرد، معاینه فیزیکی چشمها است.
- بینایی سنجی اقدام دیگری است که پزشک به منظور تشخیص دو بینی انجام میدهد.
- پزشک به دقت برآمده بودن چشمها و افتادگی پلکها را مورد ارزیابی قرار میدهند.
- نحوه واکنش مردمک نسبت به نور نیز مورد بررسی قرار میگیرد.
- حرکات چشم کنترل میشود، از بیمار خواسته میشود تا انگشت پزشک را به سمت بالا، پایین، راست و چپ دنبال کند.
- در نهایت پزشک به کمک لامپ اسلیت (وسیلهای که به کمک آن میتوان چشمها را با بزرگنمایی بالا بررسی کرد) و افتالموسکوپ ساختارهای داخلی چشمها نمایش میدهد، چشمها را بررسی میکند.
علائم و یافتههای معاینه میتواند اطلاعات مفیدی درباره دلایل دوبینی چشم در اختیار پزشک قرار دهد.
درمان دوبینی چشم
اگر بیمار دچار دو بینی و تاری دید شده باشد، درمان دوبینی چشم به علت زمینهای بیماری و همچنین درگیر بودن یک چشم (مونوکولار) یا هر دو چشم (بینوکولار) بستگی خواهد داشت. دو بینی در صورتیکه ناشی از بیماریها و یا اختلالات عصبی باشد، با درمان بیماری میتواند بهبود یابد. برای مثال دیابت و بیماری میاستنی با دارو درمان خواهد شد.
سایر گزینههای درمان تاری دید و دوبینی چشم میتواند شامل موارد زیر باشد:
- عینک زدن
- انجام تمرینات ویژه چشم
- نصب منشور بر روی عینک
- پوشاندن یک چشم
- استفاده از لنز تماسی مات (بدون دید) در یک چشم
- جراحی عضلات چشم
- استفاده از عدسی منشوری
- تزریق بوتولینوم توکسین (بوتاکس) به عضله چشم
استفاده از لنزهای مات داخل چشمی جهت درمان دوبینی چشم
در برخی از موارد به منظور درمان دو بینی چشم در فرد، یک روش جراحی به نام کاشت لنز داخل چشمی (IOL) میتواند گزینه مناسبی باشد. با این حال، این روش فقط زمانی توصیه میشود که سایر روشهای درمانی موفق نبوده باشند. لنز داخل چشمی تنها برای افرادی که دوبینی دوچشمی دارند، مناسب است. در این روش عدسی بیمار خارج میشود و با یک عدسی مصنوعی جایگزین میگردد.
درمان تاری دید با لنز مات داخل چشمی
استفاده در منشور برای درمان دو بینی چشمی
منشور یک قطعه شیشهای یا پلاستیکی V شکل است که باعث شکست نور میشود. میتوان منشورهای خاصی را که منشور فرنل نامیده میشود، بر روی عینک نصب نمود، این کار راه مؤثری برای درمان دوبینی چشم محسوب میشود.
منشور فرنل از ورقههای پلاستیکی نازک درست میشود. یکطرف آن به شیشه عینک چسبانده میشود و طرف دیگران دارای شیارهای خاصی است که باعث تغییر نور ورودی به چشمها میشود.
منشور برای درمان دو بینی چشمی
درمان دوبینی چشم از طریق تزریق بوتاکس
گاهی اوقات برای درمان اختلالات حرکتی چشم، مانند لوچ شدن چشمها، از تزریق بوتولینوم استفاده میشود. سم بوتولینوم به یکی از عضلات کنترلکننده حرکت چشم تزریق میشود. این سم ارسال پیامهای شیمیایی از اعصاب را مسدود میکند، درنتیجه عضله در حالت استراحت قرار میگیرد.
این به این معنی است که عضله دیگر نمیتواند چشم را حرکت دهد، در نتیجه سایر عضلات کنترل چشم را به عهده میگیرند، این کار باعث تقویت چشم خواهد شد.
درمان دوبینی چشم با تزریق بوتاکس
درمان دوبینی چشم از طریق جراحی چشم
اگر دوبینی ناشی از بیماریهایی همچون لوچی باشد، جراحی عضلات چشم میتواند موقعیت چشمها را تصحیح کند. عمل جراحی دو بینی چشم در صورتی در نظر گرفته میشود که مزیت جراحی (تراز کردن چشمها)، بیشتر از عوارض و خطرات احتمالی آن باشد.
شش عضله در هر چشم کنترل موقعیت چشمها را بر عهده دارند؛ میتوان هر یک از این عضلات را تقویت، تضعیف و یا اصلاح نمود. بسته به نوع و شدت انحراف چشمها، جراحی دوبینی چشم روی عضلات موردنظر انجام میشود تا موقعیت چشمها اصلاح شده و تراز گردند.
عمل جراحی دوبینی چشم
پیشگیری از دوبینی چشم و تاری دید
پیشگیری از دوبینی چشم متکی بر پیشگیری از ایجاد علل و بیماریهای زمینهای آن است. در اینجا چند نکته برای افزایش سلامتی چشمها و کاهش خطر ابتلای به دوبینی بیان خواهد شد. این موارد عبارتند از:
- کنتزل دیابت
- پیشگیری از ایجاد آب مروارید
- جلوگیری از خشکی چشم
- جلوگیری از آسیبدیدگی سر
کنترل دیابت
بیماران مبتلا به دیابت که به دقت برنامه درمانی خود را دنبال میکنند، کمتر در معرض خطر دوبینی قرار میگیرند.
پیشگیری از ایجاد آب مروارید
مراقبت از سلامتی چشمها و کاهش خطر آب مروارید از طریق استفاده از عینک آفتابی، سیگار نکشیدن و داشتن رژیم غذایی سالم، احتمال دو بینی چشم را کاهش میدهد.
جلوگیری از خشکی چشم
اگر رطوبت چشمها به خوبی حفظ شود، میتواند از ایجاد دوبینی جلوگیری به عمل آورد. همچنین، سعی کنید از خیره شدن طولانی مدت به کامپیوتر خودداری کنید، چرا که میتواند باعث خشکی چشمها گردد.
جلوگیری از آسیبدیدگی سر
جلوگیری از آسیب دیدگی ناحیه سر از طریق بستن کمربند ایمنی در هنگام رانندگی، استفاده از کلاه ایمنی در هنگام دوچرخهسواری و یا راندن موتورسیکلت و استفاده از کلاه و عینک مناسب هنگام کار با ماشینآلات و بازیهای ورزشی میتواند احتمال ابتلا به دوبینی چشم و تاری دید را کاهش دهد.
:: برچسبها:
دوبینی ,
چشم ,
تاری ,
دید ,
چشم پزشکی ,
مغز ,
اعصاب ,
:: بازدید از این مطلب : 88
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : یک شنبه 25 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
ام آر آی یک روش تصویربرداری پیشرفته است که از طریق آن میتوان تصویر بافتهای درونی بدن را دید. در صورتی که اصول ایمنی رعایت شود، ام ار ای یک روش کاملا ایمن برای تصویر برداری است.
تصویربرداری ام آر آی (MRI) و مزایای آن
تصویربرداری رزونانس مغناطیسی (ام آر آی) روشی است که در آن از میدان مغناطیسی و امواج رادیویی برای تصویربرداری دقیق از ارگانها و بافتهای درون بدن استفاده میشود.
بیشتر دستگاههای ام آر ای بزرگ و لولهای شکل هستند. زمانی که شما داخل دستگاه ام آر آی میشوید، میدان مغناطیسی باعث میشود که اتمهای هیدروژن به طور موقتی در بدن شما تغییر جهت یابند. امواج رادیویی باعث همسو شدن اتمها و ایجاد شدن سیگنالهای بسیار ضعیف شده که برای ساختن عکسهای مقطعی ام آر ای استفاده میشود.
دستگاه ام آر آی همچنین میتواند برای تولید عکسهای سه بعدی که از زوایای مختلف دیده میشوند به کار برده شود. امروزه پزشکان برای عکسبرداری از داخل بدن بیماران از دستگاهی به نام ام آر ای استفاده میکنند.
مزایای ام آر آی نسبت به دیگر تجهیزات عکسبرداری این است که تصاویر واضحتری را ارائه میدهد؛ اما افرادی که اضافه وزن بسیار دارند یا از ایمپلنتهای فلزی استفاده کردهاند برای استفاده از ام آر آی محدودیت دارند. همچنین زنان باردار نیز قبل از استفاده از دستگاه ام آر ای باید با پزشک یا متخصص رادیولوژی مشورت نمایند.
چرا عکسبرداری به روش ام آر آی انجام میشود؟
ام آر آی (MRI) یک روش غیرتهاجمی است که پزشک برای معاینه ارگانها، بافتها و سیستم اسکلتی بدن به کار میبرد. با این روش تصاویری با کیفیت بالا از بدن گرفته میشود که به تشخیص بسیاری از بیماریها و مشکلات کمک میکند.
انواع ام ار ای
ام ار ای انواع مختلفی دارد که شامل موارد زیر است:
- ام آر ای مغز و نخاع
- ام آر آی قلب و عروق خونی
- ام آر آی ارگانهای داخلی دیگر
- ام آر آی استخوانها و مفاصل
- ام آر آی سینه
انواع ام آر آی مغز
ام آر ای مغز و نخاع
در بسیاری از موارد از ام آر آی مغز و نخاع استفاده میشود. این تصاویر غالبا برای کمک به تشخیص بیماریهای زیر به کار برده میشوند:
- آنوریسم عروق مغزی
- اختلالات چشم و گوش داخلی
- اسکلروز چندگانه (ام اس)
- آسیبدیدگیهای نخاعی
- سکته مغزی
- تومورهای مغزی
- آسیبدیدگیهای مغز ناشی از وارد آمدن ضربه به سر
یکی از انواع ام آر ای، ام آر آی (MRI) عملکردی مغز است. با این روش تغییرات متابولیسمی ایجاد شده در مغز اندازهگیری میشود. همچنین با این روش آناتومی مغز بررسی شده و مشخص میشود که کدام قسمت مغز عملکرد بحرانی دارد.
ام آر آی مغز به مشخص شدن قسمتهای کنترل حرکتی و زبانی در مغز افرادی که میخواهند عمل مغز انجام دهند کمک میکند. ام آر آی عملکردی همچنین برای ارزیابی آسیبدیدگی ناشی از جراحات سر و اختلالاتی نظیر بیماری آلزایمر به کار میرود.
ام آر آی قلب و عروق خونی
ام آر آی قلب و عروق خونی برای بررسی و ارزیابی موارد زیر به کار برده میشود:
- اندازه و عملکرد دهلیزهای قلب
- ضخامت و حرکت دیوارههای قلب
- گستردگی آسیبدیدگیهای ناشی از حملات یا بیماریهای قلبی
- مشکلات ساختاری در آئورت مانند آئوریسم یا انسداد آئورت
- التهاب یا انسداد عروق خونی
ام آر آی ارگانهای داخلی دیگر
ام آر ای ممکن است برای بررسی تومورها یا ناهنجاریهای دیگر در بسیاری از ارگانهای بدن به کار برده شود. برخی از این ارگانها عبارتند از:
- کبد و مجرای صفراوی
- کلیهها
- طحال
- پانکراس
- رحم
- تخمدانها
- پروستات
ام آر آی استخوانها و مفاصل
ام آر آی (MRI) همچنین برای ارزیابی قسمتهای زیر در بدن به کار برده میشود:
- ناهنجاریهای مفصلی که به دلیل ضربه یا آسیبدیدگیهای مکرر ایجاد شدهاند مانند پارگی غضروف یا رباطها
- ناهنجاریهای دیسکی در ستون فقرات
- عفونتهای استخوانی
- تومور استخوان و بافت نرم
ام آر آی سینه
ام آر آی همچنین ممکن است همراه با ماموگرافی برای تشخیص سرطان سینه به خصوص در زنانی که بافت تودهای در سینه دارند یا در آنهایی بیشتر در معرض ابتلا به این سرطان قرار دارند انجام شود.
عوارض ام آر آی چیست؟
از آنجا که در دستگاه MRI از میدان مغناطیسی قوی استفاده میشود، وجود تجهیزات فلزی در بدن ممکن است باعث ایجاد عوارضی شده یا بر قسمتی از تصاویر گرفته شده به روش ام آر آی تاثیر بگذارد.
قبل از انجام ام آر آی به تکنسین آن در مورد استفاده از دستگاههای الکترونیکی یا فلزی در بدن اطلاع دهید تا شما را از عوارض دستگاه ام ار ای آگاه سازند. برخی از این تجهیزات فلزی یا الکترونیکی عبارتند از:
- پروتزهای متحرک فلزی
- دریچههای مصنوعی قلب
- دیفیبلاتور متحرک قلب
- پیس میکر
- گیرههای فلزی
- ایمپلنتهای حلزونی
- گلوله یا هر شیء فلزی دیگر
اگر شما خالکوبی کردهاید، از پزشک در مورد تاثیر آن بر تصاویر گرفته شده با ام آر ای سؤال کنید. برخی از جوهرهای تیره ممکن است حاوی مواد فلزی باشند.
قبل از انجام ام آر آی، به پزشک در مورد قصد خود برای بارداری اطلاع دهید. خطر ام ار ای در بارداری شامل اثرات میدان مغناطیسی روی جنین هنوز به طور دقیق مشخص نشده است. ممکن است پزشک از روشهای جایگزین استفاده کرده یا تصویربرداری به روش ام آر آی را به تاخیر بیندازد.
قبل از انجام ام آر آی حتما به پزشک و تکنسین دستگاه در مورد مشکلات کلیوی و کبدی خود اطلاع دهید زیرا بیماریهای این ارگانها ممکن است باعث ایجاد محدودیت در عوامل کنتراست تزریقی را در حین اسکن محدود کند.
نحوه آماده شدن برای انجام ام آر آی
قبل از انجام ام آر آی، میتوانید مطابق برنامه خود غذا خورده و داروهای خود را مصرف کنید مگر این که پزشک دستور دیگری داده باشد. معمولا از شما خواسته میشود اشیای فلزی که ممکن است بر میدان مغناطیسی تاثیر بگذارند را از خود دور کنید. برخی از این وسایل عبارتند از:
- جواهرات
- گیره سر
- عینک
- ساعت
- کلاهگیس
- پروتزهای دندانی
- سمعک
- سینهبند
آمادگی برای ام آر آی
در حین انجام ام آر آی چه اقداماتی انجام میشود؟
دستگاه MRI مانند یک لوله بزرگ باریک است که هر دو طرف آن باز است. شما روی یک تخت متحرک دراز کشیده و به سمت داخل این لوله هدایت میشوید. یک تکنسین از اتاق دیگری شما را تحت نظر دارد و شما میتوانید از طریق یک میکروفون با او صحبت کنید.
اگر شما ترس از محوطههای بسته دارید (کلاستروفوبیا) به شما داروهایی داده میشود که در هنگام انجام ام آر آی خوابیده و اضطراب کمتری داشته باشید. بیشتر افراد این فرآیند را بدون مشکل انجام میدهند.
دستگاه ام آر آی یک میدان مغناطیسی قوی و امواج رادیویی هدایت شده اطراف شما ایجاد میکند. انجام این فرایند دردی به همراه ندارد. شما میدان مغناطیسی یا امواج رادیویی را احساس نمیکنید و قسمت متحرکی هم در اطراف شما وجود ندارد.
در حین انجام ام آر آی، قسمت داخلی مگنت، ضربات مکرر، ضربان و صداهای دیگری ایجاد میکند. استفاده از محافظ گوش یا گوش دادن به موسیقی میتواند اثر این نویزها را کاهش دهد.
در برخی موارد، ماده کنتراست که معمولا گادولینیوم است ممکن است از طریق سیاهرگهای دست یا بازو تزریق به شما شود. ماده کنتراست برخی ظواهر تصویر را بهبود میبخشد. احتمال بروز واکنشهای آلرژیک در اثر استفاده از ماده کنتراستی که در ام آر آی به کار برده میشود کمتر از ماده کنتراستی است که در سی تی اسکن استفاده میشود.
فرآیند انجام ام آر آی ممکن است از ۱۵ دقیقه تا بیش از یک ساعت طول بکشد. شما باید کاملا بیتحرک باشید زیرا هر حرکتی باعث تار شدن عکس میشود.
در هنگام انجام ام آر آی عملکردی شما باید برخی کارها را انجام دهید که عبارتند از ضربه زدن با شصت به انگشتان دیگر، سائیدن سنباده یا پاسخ به پرسشهایی که از شما میشود. این کارها به مغز در کنترل فعالیتها کمک میکند.
مراقبت بعد از ام آر آی
اگر شما تحت تاثیر داروهای آرامبخش نباشید میتوانید بلافاصله پس از انجام اسکن به فعالیتهای روزمره و عادی خود بپردازید. اما اگر برای انجام این اسکن به بیمار آرامبخش داده شود پرسنل ممکن است تا یکی دو ساعت بعد از دریافت داروی آرامشبخش بیمار را مرکز نگه داشته تا کاملا هوشیار شود.
تفسیر جواب ام آر آی
پزشکی که برای تفسیر تصاویر MRI آموزش دیده است (رادیولوژیست) تصاویر گرفته شده از شما را آنالیز کرده و به پزشک شما گزارش میدهد. پزشک شما هر مطلب مهمی را با شما در میان گذاشته و مراحل را با شما پیش میبرد.
هزینه ام آر آی
ام آر آی نسبت به دیگر تجهیزات عکسبرداری مانند سی تی اسکن هزینه بیشتری دارد اما به دلیل اینکه تصاویر واضحتری را ارائه میدهد. اکثر متخصصین برای تشخیص دقیق بیماریها استفاده از آن را ترجیح میدهند. مثلا برای اختلالات مغزی مانند تومور مغزی با وجود اینکه هزینه ام آر آی مغز بیشتر از سایر روشهای عکس برداری است، اما توصیه میشود تنها ام آر آی انجام شود.
:: برچسبها:
ام آر آی ,
MRI ,
تشخیص ,
بیماری های ,
مغز ,
اعصاب ,
پزشکی ,
,
:: بازدید از این مطلب : 68
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : یک شنبه 25 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
شناخت بیماری اتاکسی
آتاکسی نوعی بیماری است که منجر به اختلال حرکتی میشود و علت آن، وجود مشکلاتی در مغز میباشد. هنگامیکه فرد دچار اتاکسیا میشود مشکلاتی در اندامهای حرکتی و حرکات ارادی بدن خود خواهد داشت و عضلات دست و پا ممکن است به صورت غیرارادی حرکت کنند. واژه آتاکسیا در واقع به معنای عدم تعادل و هماهنگی میباشد.
آتاکسی خود یک اختلال یا یک بیماری نیست بلکه نشانهای از اختلالات یا بیمارهای زمینهای دیگری است. پزشکان تاکنون بین ۵۰ تا ۱۰۰ اتاکسی مختلف را کشف کردهاند. این آتاکسیا بر اساس علت آنها، یا بر اساس اندامی که مبتلا به آتاکسی شده است گروهبندی میشوند.
علل بسیار مختلفی میتواند منجر به آتاکسیا شود، از جمله بیماری ام اس، عوامل ژنتیکی یا تومورها. درمان اتاکسی به نوع اتاکسی بستگی دارد. میتوان آن را با برخی داروها مثل گاباپنتین و آنتی بیوتیک یا فیزیوتراپی درمان کرد.
علت بیماری اتاکسی چیست؟
علتهای بسیاری برای آتاکسی وجود دارد. برخی از آنها ژنتیکی و برخی دیگر اکتسابی هستند. برخی دیگر از انواع آتاکسی هیچ علت روشن و دقیقی ندارند. در ادامه به بررسی اتاکسیا ژنتیکی و اتاکسی اکتسابی میگردازیم.
اتاکسی ژنتیکی
ممکن است یک ژن جهش یا تغییریافته از یکی از والدین یا هردوی آنها به ارث ببرید که باعث ابتلا به آتاکسی ژنتیکی میشود. یا ممکن است یک ژن جهشیافتهای را به ارث ببرید که باعث بروز یک اختلال شود که آتاکسیا از علائم آن میباشد.
بعضی از انواع آتاکسی ژنتیکی عبارتاند از:
- بیماری آتاکسی تلانژکتازی
- آتاکسی همراه با کنش پریشی (آپراکسی) حرکت چشمی
- آتاکسی اسپاستیک غالب
- آتاکسی نخاعی- مخچهای غالب(SCA)
- آتاکسی اپیزودیک
- آتاکسی فردریش
- آتاکسی اسپاستیک نهفته
- بیماری ویلسون
اتاکسی اکتسابی
آتاکسی اکتسابی وقتی رخ میدهد که آسیبی به طناب نخاعی یا اعصاب وارد شود. این آسیب ممکن است از یک صدمه یا یک بیماری باشد.
بعضی از دلایل آتاکسی اکتسابی میتوانند شامل موارد زیر باشند:
- تومور مغزی
- از دست دادن و کمبود خون در مغز
- فلج مغزی
- آبله مرغان
- هیدروسفالی، یا جمع شدن آب زیاد در مغز
- ضربه به سر
- بیماری ام اس
- واکنش نسبت به انواع خاصی از سرطانها
- کمبود ویتامین E یا B12
همچنین اگر واکنشی نسبت به برخی داروها، مصرف الکل یا مواد مخدر، یا قرار گرفتن در معرض سموم داشته باشد ممکن است به آتاکسی مبتلا شوید.
علتهای ناشناخته اتاکسی
وقتیکه هیچ ژن جهش یافته را به ارث نبرده باشید یا دچار یک بیماری یا آسیبی نشدهاید که منجر به آتاکسی شده باشد، این نوع را آتاکسی ایدیوپاتیک (بدون علت شناخته شده) مینامند. اگر پزشک متخصص شما نتواند یک علت پزشکی برای علائم شما بیابد، تشخیص او آتاکسی ایدیوپاتیک خواهد بود.
شایعترین اتاکسی ایدیوپاتیک، آتروفی سیستم چندگانه، یا MSA میباشد. پزشکان و متخصصان تاکنون نتواستهاند علتهای احتمالی برای این دسته از آتاکسیاها را مشخص کنند. این آتاکسی ها ممکن است از ترکیب عوامل محیطی و علل ژنتیکی بروز کنند.
انواع اتاکسی را بشناسید
آتاکسی را میتوان بر اساس ژن و ناحیه مبتلا به آن، به گروههای زیر تقسیم کرد:
- آتاکسی مخچه ای
- آتاکسی فردریش
- آتاکسی تلانژکتازی
- آتاکسی حسی
- آتاکسی وستیبولار
آتاکسی مخچه ای
مخچه، قسمتی از مغز شماست که مسئول حفظ تعادل و هماهنگی اعضا میباشد. اگر بخشی از مخچه شما شروع به فرسایش کند، ممکن است مبتلا به آتاکسی مخچه ای شوید. گاهی اوقات ممکن است طناب نخاعیتان را نیز مبتلا سازد. این شایعترین نوع آتاکسی می باشد.
آتاکسی مخچه ای
علائم آتاکسی مخچه ای عبارتاند از:
- تغییرات رفتاری یا شخصیتی
- تغییر در صدا
- سرگیجه (مقاله علت و درمان سرگیچه را مطالعه کنید)
- احساس خستگی
- سردرد (مقاله علت سردرد شدید و مزمن را بخوانید)
- پایین بودن میزان کشیدگی ماهیچهها
- لرزش عضلات و رعشه
- صحبت کردن مبهم
- مشکل در راه رفتن
- تلوتلو خوردن و راه رفتن با پاهای عریض
آتاکسی فردریش
آتاکسی فردریش یک بیماری ژنتیکی است که سیستم عصبی فرد را مبتلا میسازد و باعث اختلالاتی در حرکات بیمار میشود. بیماران مبتلا به این وضعیت، دچار مشکلاتی در هماهنگی عضلات (آتاکسی) میشوند که این شرایط در طول زمان بدتر خواهد شد.
ویژگیهای دیگر بیماری اتاکسی فردریش شامل از دست دادن تدریجی استقامت و احساس در دستها و پاها، سفت و خشک شدن عضلات (حالت اسپاسمی) و اختلال در تکلم میباشند.
بیشتر افراد مبتلا به آتاکسی فردریش بین سنین ۵ تا ۱۵ سالگی اولین علائم و نشانههای این اختلال را مشاهده میکنند. اولین ویژگیهای قابل توجه، هماهنگی و تعادل ضعیف در اندامها هستند. افراد مبتلا معمولاً حدود ۱۰ سال پس از مشاهدهی اولین علائم و نشانهها به ویلچر نیاز پیدا خواهند کرد.
آتاکسی تلانژکتازی
آتاکسی تلانژکتازی یک اختلال وراثتی کمیاب است که سیستم عصبی، سیستم ایمنی و دیگر سیستمهای بدن فرد را مبتلا میسازد. افراد مبتلا به اتاکسی تلانژکتازی اغلب سیستم ایمنی ضعیفی دارند و ممکن است عفونتهای مزمن ریوی در آنها بروز کند.
همچنین ریسک ابتلا به سرطان در این بیماران افزایش مییابد، خصوصا سرطان سلولهای تشکیلدهنده خون (سرطان خون) و سرطان سلولهای سیستم ایمنی (لنفوما یا سرطان لنفاوی).
آتاکسی حسی
آتاکسی حسی در نتیجه آسیب به اعصاب موجود در طناب نخاعی یا سیستم اعصاب محیطی به وجود میآید. سیستم اعصاب محیطی، بخشی از سیستم عصبی خارج از مغز و طناب نخاعی میباشد.
فردی که دچار اتاکسی حسی میشود، هنگام آسیب عصبی احساس کمی در پاها و کف پاها خواهید داشت، بنابراین بازخورد کمتری از طرف مغز خواهید داشت که به او خبر دهد که بدنش در کجا با زمین تماس دارد.
این مشکل را همچنین آتاکسی پروپریوسپتیو (تحریکشده در اثر تحریکات درونی عضو) نیز مینامند.
علائم آتاکسی حسی عبارتاند از:
- مشکل در لمس کردن بینی با انگشت با چشمان بسته
- ناتوانی در نوسانات و ارتعاشات حسی
- راه رفتن دشوار در نور کم
- راه رفتن با گامهای سنگین یا پاکوبی هنگام راه رفتن
آتاکسی وستیبولار
آتاکسی وستیبولار، سیستم وستیبولار شما را دچار مشکل میسازد. این سیستم شامل گوش میانی و کانالهای گوش حاوی مایع میباشد. آنها حرکات سر را احساس میکنند و به تعادل و موقعیتیابی فضایی شما کمک میکنند.
وقتی عصبهای موجود در سیستم وستیبولار شما فرسوده شوند، ممکن است دچار این مشکلات گردید:
- تاری دید و دیگر مشکلات بینایی
- حالت تهوع و استفراغ
- مشکلاتی در ایستادن و نشستن
- تلوتلو خوردن در هنگام راه رفتن
- مشکل در راه رفتن روی یک خط مستقیم
- سرگیجه
روش تشخیص بیماری آتاکسی یا آتاکسیا
برای تشخیص آتاکسی، پزشک متخصص یک معاینه فیزیکی را روی شما انجام خواهد داد. او تعادل و هماهنگی، شنوایی، بینایی، واکنشها و حافظهتان را مورد بررسی قرار میدهد.
همچنین به یک معاینه مغز و اعصاب نیاز خواهید داشت که ممکن است شامل یک ام آر آی یا سی تی اسکن باشد. این معاینات تصویری از ساختار مغزتان را برای تشخیص مشکل ارائه میدهند.
در بعضی موارد، پزشک شما ممکن است آزمایشهایی از مایع نخاعیتان را توصیه کند. برای انجام این کار او یک سوزن را به قسمت پایین کمر شما وارد میکند و مایع را بیرون میکشد تا برای آزمایش به آزمایشگاه بفرستد.
برای آزمودن انواع ژنتیکی آتاکسی، ممکن است به انجام آزمایشهای ژنتیکی نیاز داشته باشید؛ اما برای یافتن همهی اشکال ژنتیکی آتاکسی، آزمایش وجود ندارد.
درمان آتاکسی با چه روش هایی انچام میشود؟
روشهای درمانی مختلفی برای درمان و کاهش علائم آتاکسی وجود دارد که شامل موارد زیر میباشند:
- درمان دارویی
- فیزیوتراپی
- گفتاردرمانی
درمان بیماری آتاکسی
درمان دارویی آتاکسی
بیمارانی که دچار گرفتگی و اسپاسمهای عضلانی، درد و خشکی در عضلات هستند با داروهایی که به آنها شل کنندهی عضلانی گفته میشود، درمان میشوند. این داروها شامل باکلوفن یا تیزانیداین میشوند. همچنین با تزریق بوتالینوم تاکسین یا بوتاکس میتوان عضلات را شل کرد. تأثیرات این تزریقات بهطور عادی برای بیش از سه ماه دوام خواهد داشت.
در ادامه به بررسی چند نوع دارو برای درمان آتاکسی میپردازیم.
- گاباپنتین (Gabapentin)
- آنتی موسکارینیکها
- بازدارندههای PDE-5
- داروهای مسکن
گاباپنتین (Gabapentin)
گاباپنتین یک داروی آتاکسی است که به کمک آن میتوان حرکات غیرارادی چشم در اختلال اوسیلوپسی (نوسان بینی) را درمان کرد. گاباپنتین کمک به کنترل حرکات چشم میکند. دوبینی با استفاده از لنزهای مخصوصی بنام لنزهای منشوری اصلاح میشود.
آنتی موسکارینیکها
داروهایی ممکن است برای کنترل بیاختیاری ادرار و مشکلات مثانهای که در آتاکسی وراثتی مشاهده میشوند، تجویز شوند. این داروها آنتی موسکارینیک هستند و میتواند به شل شدن مثانه و کاهش بیاختیاری ادرار کمک کنند. ممکن است از یک میل جراحی در مثانه استفاده کرد یک لولهی کوچک از طریق مجرای پیشاب وارد مثانه میشود. تا ادرار جمع شده را تخلیه کند.
بازدارندههای PDE-5
ممکن است در بعضی از بیماران مبتلا به آتاکسی، اختلالات جنسی بروز کند. این مشکلات را میتوان با استفاده از داروهایی که تحت عنوان بازدارندههای فسفودیسفراس-۵(PDE-5) از جمله سیلدنافیل درمان کرد.
داروهای مسکن
دردهای عصبی مثل احساس سوزش، درد یا دردی با حرکت سریع همراه با احساس سوزن سوزن شدن و بیحسی در نواحی مبتلا مشاهده میشود. این دردها را میتوان با استفاده از داروهای مسکن مثل داروهای ضدالتهاب غیراستروئیدی (NSADs) از جمله ایبوپروفن، دیکلوفناک، پاراستامول و غیره کمی تسکین داد. داروهایی که تأثیر بیشتری در درمان درد عصبی دارند شامل امیتریپتایلن، گاباپنتین یا پرگابالین میشوند.
فیزیوتراپی برای آتاکسی یا اتاکسیا
فیزیوتراپی آتاکسی کمک شایانی به پیشگیری از ضعف، خشکی و اسپاسم عضلات میکند. این امر با تعدادی از تمرینات فیزیکی حاصل میشود که عضلات را تقویت و انعطافپذیری آن را حفظ میکند. بریسهای مخصوصی نیز ممکن است برای کشش عضلات تجویز شوند.
گفتار درمانی برای مبتلایان به آتاکسی
با پیشرفت آتاکسی، اختلالاتی در گفتار و صحبت کردن با دیگران ممکن است به وجود بیاید. یک متخصص گفتار و زبان درمانی میتواند تا حد زیادی به جلوگیری از بروز این مشکلات کمک کند.
:: برچسبها:
بیماری ,
آتاکسی ,
آتاکسیا ,
:: بازدید از این مطلب : 44
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : یک شنبه 25 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
اختلال یادگیری یک مشکل شایع در میان کودکان است که باعث میشود کودک با وجود داشتن هوش عادی یا حتی بیشتر از آنها، در خواندن، نوشتن، هجی کردن، استدلال کردن، به خاطر آوردن، و یا سازماندهی اطلاعات، مشکل داشته باشند. این مقاله به بررسی انواع اختلال یادگیری میپردازد و راهکارهای مناسب جهت درمان این اختلال را بیان میکند.
اختلال یادگیری در کودکان شامل چه مواردی میشود؟
اختلال یادگیری مشکلی است که بر چگونگی دریافت و پردازش اطلاعات فرد تاثیر میگذارد. کودکانی که مبتلا به اختلال یادگیری هستند ممکن است در هریک از موارد زیر دچار مشکل شوند:
- خواندن
- نوشتن
- محاسبات ریاضی
- درک جهتهای فضایی
اختلال در یادگیری کودکان هیچ ربطی به هوش فردی ندارد. به عبارت بهتر، کودکی که دچار اختلال یادگیری است فقط ممکن است چیزها را به طور متفاوتی ببیند، بشنود یا درک کند. این مسئله میتواند کارهای روزمره نظیر مطالعه برای امتحان یا تمرکز داشتن سر کلاس را بسیار دشوار کند.
فرد مبتلا به این اختلال میتواند تدابیری اتخاذ کند تا بتواند این تفاوتها را راحتتر مدیریت کند. با شناخت زودتر علائم احتمالی اختلال یادگیری، والدین میتوانند هرچه زودتر به فرزند خود کمک لازم را بکنند. تاخیر در راه افتادن و صحبت کردن یا مشکل در اجتماعی شدن میتواند از علائم اختلال یادگیری در کودکان نوپا، دانش آموزان و دبستانیها باشد.
اگر شاهد این علائم در فرزند خود هستید به متخصص مغز و اعصاب مراجعه کنید تا مغز کودک و اختلال عصبی مرکزی وی را مورد سنجش و یررسی قرار دهد.
اختلالات یادگیری در کودکان
پزشک میتواند داروهایی تجویز کند تا اختلال یادگیری برطرف شده و مشکلات جانبی مثل استرس و اضطراب کاهش یابد. همچنین متخصص میتواند تشخیص دهد که آیا کودک شما مبتلا به بیش فعالی و عدم تمرکز (ADHD) است یا خیر؛ زیرا بیش فعالی خود میتواند سبب اختلال یادگیری شود که این مشکل با مصرف دارو قابل کنترل است.
انواع اختلال یادگیری
انواع مختلفی از اختلالات و ناتوانیهای یادگیری وجود دارند که میتوانند روی کودک تاثیرات مختلفی داشته باشند. نکته حائز اهمیت آن است که اختلال بیش فعالی و نقص توجه (ADHD) و اختلال اوتیسم شبیه اختلالات یادگیری نیستند.
انواع اختلال های یادگیری عبارتند از:
- دیسپراکسیا یا اختلال کنشپریشی در کودکان
- دیسلکسیا (خوانشپریشی)
- دیسگرافیا (نوشتار پریشی)
- دیسکلکولیا (محاسبه پریشی)
- اختلال پردازش شنوایی
- اختلال پردازش بینایی
دیسپراکسیا یا اختلال کنش پریشی در کودکان
این اختلال روی مهارتهای حرکتی کودک تاثیر میگذارد. مهارتهای حرکتی به ما در حرکت و هماهنگی عضلات کمک میکنند. طفل مبتلا به دیسپراکسیا ممکن است به اشیا برخورد کند یا در نگهداشتن قاشق یا بستن بند کفش خود دچار مشکل شود. بعدها ممکن است در کارهایی مثل نوشتن و تایپ کردن نیز با اشکال مواجه شود.
مشکلات دیگر مرتیط با دیسپراکسیا عبارتند از:
- مشکل در تکلم
- حساسیت به نور، لمس، طعم یا بو
- مشکل در حرکت چشمها
دیسلکسیا (خوانش پریشی)
خوانش پریشی بر چگونگی پردازش زبان فرد تاثیر میگذارد و میتواند خواندن و نوشتن را با مشکل مواجه کند. این اختلال همچنین میتواند سبب مشکلاتی در دستور زبان، خواندن و درک مطلب شود. کودکان ممکن است در بیان شفاهی خود نیز مشکل پیدا کنند و افکار خود را در حین گفتگو تنها کنار هم بچینند.
اختلالات یادگیری دیسلکسیا
دیسگرافیا (نوشتار پریشی)
این اختلال روی تواناییهای نوشتاری فرد تاثیر میگذارد. افراد مبتلا به نوشتار پریشی ممکن است مشکلات متنوعی داشته باشند که عبارتند از:
- دستخط بد
- مشکل در هجی کردن کلمات
- مشکل در انتقال افکار روی کاغذ
اختلال یادگیری دیسگرافیا
دیسکلکولیا (محاسبه پریشی)
این اختلال بر توانایی فرد در انجام محاسبات ریاضی تاثیر میگذارد. اختلال یادگیری ریاضی میتواند اشکال زیادی داشته باشد و علائم آن از فردی به فرد دیگر متفاوت است.
اختلال یتدگیری دیسکلکولیا
محاسبه پریشی در خردسالان ممکن است بر یادگیری شمردن و بهخاطر آوردن اعداد تأثیر بگذارد. با بالا رفتن سن کودک، او ممکن است در حل کردن مسائل پایه ریاضی یا حفظ کردن جدول ضرب دچار مشکل شود.
اختلال پردازش شنوایی
این مشکل به نحوه پردازش صداهای دریافت شده توسط مغز مربوط میشود و ربطی به نقص در سیستم شنوایی ندارد. افراد مبتلا به این اختلال ممکن است در موارد زیر نیز دچار مشکل شوند:
- یادگیری خواندن
- تمیز قائل شدن بین صداهای اصلی و پسزمینه
- پیروی از دستورات شفاهی
- گفتن تفاوتهای بین کلمات شبه آوا (که آوای شبیه هم دارند)
- بهخاطر سپردن چیزهایی که میشنوند.
مشکلات شنوایی
اختلال پردازش بینایی
کودک مبتلا به این اختلال در تفسیر اطلاعات دیداری دچار مشکل است. ممکن است برای چنین فردی خواندن یا گفتن تفاوت بین دو چیز شبیه به هم کار سختی باشد. افراد مبتلا به اختلال پردازش بینایی اغلب در هماهنگی بین دست و چشم مشکل دارند.
مشکل بینایی
نحوه تشخیص اختلال یادگیری
تشخیص اختلال یادگیری در کودکان و ناتواییهای یادگیری میتواند مشکل باشد زیرا هیچ گونه فهرستی از علائم قطعی که با هر کودکی متناسب در بیاید موجود نیست. همچنین بسیاری از کودکان سعی میکنند مشکل خود را پنهان کنند. ممکن است علائمی به جز شکایتهای مکرر در مورد انجام تکالیف یا عدم تمایل به رفتن مدرسه مورد توجه شما قرار نگیرد.
با این وجود، موارد زیر میتواند نشانههایی از نوعی اختلال یادگیری باشد:
- عدم اشتیاق به خواندن یا نوشتن
- مشکل در بهیاد آوردن چیزها
- آهسته کار کردن
- مشکل در پیروی از قوانین و راهنماییها
- مشکل تمرکز در انجام کاری
- مشکل درک معانی مجازی
- کمبود توجه به جزئیات یا توجه بیش از حد به جزئیات
- مهارتهای اجتماعی ضعیف
- آشوب و اغتشاش
راه های درمان اختلال یادگیری
اگر اختلالات یادگیری بدون درمان رها شوند، کودک ممکن است در انجام تکالیف مدرسه دچار احساس ناکامی و سرخوردگی کند که این میتواند منجربه به اعتماد به نفس پایین، افسردگی و دیگر مشکلات شود.
متخصصین معمولا تلاش میکنند تا با کار کردن روی نقاط قوت کودک و ایجاد راههایی برای جبران نقاط ضعف موجود، به او کمک کنند مهارتهایی را بیاموزد. این مداخلات بسته به ماهیت و دامنهی این اختلالات متفاوت است.
موارد زیر، تنها چند مثال کوچک از روشهای درمان اختلال یادگیری است که مربیان با استفاده از آنها، به کودکان مبتلا به اختلالات یادگیری خاص کمک میکنند.
روشهای درمان دیسلکسیا شامل موارد زیر است:
- تکنیکهای ویژهی تدریس
- تغییرات کلاسی
- استفاده از تکنولوژی
تکنیکهای ویژه تدریس
این روشها شامل کمک به کودک برای یادگیری از طریق تجارب چندحسی و دادن بازخورد فوری بهمنظور تقویت توانایی او در بهخاطر آوردن کلمات است.
تغییرات کلاسی
برای مثال، معلمین میتوانند به دانشآموزان مبتلا به دیسلکسیا زمان بیشتری برای انجام تکالیف داده و از آنها با آزمونهای ضبط شده امتحان بگیرند تا کودک بهجای خواندن سؤالات به آنها گوش دهد.
استفاده از تکنولوژی
برای کودکان مبتلا به دیسلکسیا ممکن است شنیدن نوارهای ضبط شده کتاب یا استفاده از برنامههای پردازش کلمه با ویژگی چک کردن املا یا هجی کلمات مفید باشد.
روشهای درمان دیسگرافیا (نوشتارپریشی) شامل موارد زیر است:
- استفاده از ابزار مخصوص
- استفاده از تکنولوژی
- روشهای دیگر کاهش نیاز به نوشتن
ابزار مخصوص
معلمین میتوانند امتحان شفاهی بگیرند، یادداشتبرداری کنند و یا برای کودک شرایطی را فراهم کنند که بهجای نوشتن، پاسخهای خود را ضبط کند.
استفاده از تکنولوژی
به کودک مبتلا به نوشتارپریشی میتوان یاد داد که از برنامههای پردازش کننده کلمات یا دستگاه ضبط صدا بهجای نوشتن با دست استفاده کند.
روشهای دیگر کاهش نیاز به نوشتن
معلمین میتوانند یادداشت، خلاصه یا برگههای چاپ شده در اختیار این دانشآموزان قرار دهند.
روش های درمان دیسکلکولیا (محاسبه پریشی) شامل موارد زیر است:
- تکنیکهای دیداری
- استفاده از روشهای کمکی برای بهخاطر سپردن
- استفاده از رایانه
تکنیکهای دیداری
برای مثال معلمین میتوانند تصویر کلمات مشکلدار را بکشند و به دانشآموز نشان دهند که چگونه میتواند با استفاده از مدادرنگی بخشهای مشکلدار را از هم تمیز دهد.
استفاده از روشهای کمکی برای بهخاطر سپردن
قافیه و موسیقی از جمله تکنیکهایی هستند که میتوانند برای بهخاطر سپردن مفاهیم ریاضی به کودک کمک کنند.
استفاده از رایانه
کودک مبتلا به محاسبهپریشی میتواند از رایانه برای مشقها و تمرینات خود استفاده کند.
روش های درمان دیسپراکسیا (کنش پریشی) شامل موارد زیر است:
- محیط آرام یادگیری
- پیشاپیش کودک را در جریان بگذارید
- کاردرمانی
محیط آرام یادگیری
برای کمک به کودکی که دچار حساسیت به صدا یا عوامل حواس پرتی است، مربیان میتوانند ترتیبی دهند تا کودک در مکان آرامی آزمون دهد، صامت خوانی کند یا فعالیتهای دیگری را که نیازمند تمرکز است انجام دهد.
پیشاپیش کودک را در جریان بگذارید
برای مثال کودکی که نسبت به صدا حساس است در صورتی که از قبل درمورد رویدادهایی مثل مانورهای آتشسوزی در مدرسه و گردهمآییها بداند، برایش بهتر است.
کاردرمانی
تمرینات ورزشی با هدف تمرکز بر کارهای روزمره میتواند به کودک مبتلا به ضعف در هماهنگی عضلات کمک کند.
کودک مبتلا به اختلال یادگیری ممکن است با عزت نفس پایین، سرخوردگی و مشکلات دیگر دست به گریبان باشد. متخصصین بهداشت و روان میتوانند به کودک کمک کنند که این احساسات را درک کند، ابزار مدیریت آن را پرورش دهد و ارتباطات سالمی پایهریزی کند.
کودکان مبتلا به اختلالات یادگیری گاهی بیماریهای دیگری نظیر بیش فعالی نیز دارند. این بیماریها درمان خاص خود را میطلبد که میتواند شامل مداوا و مصرف دارو باشد.
تربیت کودک مبتلا به اختلال یادگیری
بهترین کاری که شما به عنوان پدر یا مادر میتوانید انجام دهید تنها آن است که کودکتان را عاشقانه دوست داشته باشید و او را حمایت کنید. نکات زیر نیز میتواند در کمک به فرزندتان موثر باشد:
- هرچه میتوانید یاد بگیرید
- حامی فرزندتان باشید
- مطمئن شوید که کودکتان عادات سالمی دارد
- به خلقوخوی کودکتان توجه کنید
هرچه میتوانید یاد بگیرید
همه حقایق را در مورد اختلال یادگیری و چگونگی تاثیر آن بر روند یادگیری کودکتان بیاموزید.
حامی فرزندتان باشید
قوانین آموزش عالی کشور و سیاستهای مدرسه را بشناسید تا به این وسیله اطمینان حاصل کنید که فرزندتان بیشترین بهره را از مدرسه رفتن میبرد. بسیاری از خدمات میتواند در دسترس شما قرار گیرد؛ اما تا مادامی که درخواست نکنید به شما ارائه نخواهد شد.
مطمئن شوید که کودکتان عادات سالمی دارد
کودکی که شب به اندازه کافی میخوابد، رژیم متعادلی دارد و زیاد ورزش میکند هم از لحاظ مغزی و هم جسمی کودک سالمتری است.
به خلقوخوی کودکتان توجه کنید
مراقب علائم افسردگی نظیر بدخلقی، تغییرات خواب یا اشتها و یا عدم علاقه به فعالیتهای معمول باشید.
:: برچسبها:
اختلال ,
یادگیری ,
کودکان ,
مغز ,
بچه ,
کودک ,
پزشکی ,
:: بازدید از این مطلب : 64
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 24 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
علائم آتروفی مغزی ، درمان کوچک شدن مغز
بیماری آتروفی مغزی معمولا در سالمندان و افرادی که دچار دمانس و آلزایمر هستند، رخ میدهد. آتروفی یا کوچک شدن مغز که با لاغری مغز نیز شناخته میشود و به خاطر افزایش سن و بیماریهایی نظیر سکته مغزی ایجاد میشود. سوالی که معمولا پرسیده میشود این است که آیا کوچک شدن مغز درمان دارد یا خیر. این بیماری قابل پیشگیری است و با رعایت نکاتی ساده میتوان از آن جلوگیری نمود.
آتروفی مغزی یا کوچک شدن مغز چیست؟
یکی از عوارض بسیاری از بیماریهایی که بر مغز اثر میگذارند، آتروفی مغزی است. آتروفی هر بافت به معنی از بین رفتن سلولهای آن بافت است. در بافت مغز، آتروفی به معنای از بین رفتن نورونها و رابطه بین آنها است.
کوچک شدن مغز ممکن است کلی باشد، یعنی تمام مغز کوچک شود، یا ممکن است موضعی باشد یعنی فقط قسمتی از مغز کوچک شده و منجر به کاهش فعالیتهای تحت کنترل آن قسمت از مغز شود.
اگر هر دو نیمکره مغز (دو لوب که مغز را تشکیل میدهند) کوچک شوند، اندیشههای آگاهانه و فعالیتهای اختیاری دچار اختلال میشوند. بیماری کوچک شدن مغز یا آتروفی اغلب در افراد سالخورده و به خصوص مبتلایان به دمانس و آلزایمر رخ میدهد.
بیماران مبتلا به آتروفی مغز دچار علائمی چون فراموشی، اختلال در شنوایی، تکلم و حرکت میشوند. متخصصین مغز و اعصاب برای کاهش سرعت کوچک شدن مغز از داروهای بیماری دمانس یا زوال عقل استفاده میکنند. هم چنین استفاده از طب فیزیکی و گفتار درمانی نیز میتواند موثر باشد.
اما نکته مهم در مورد بیماری آتروفی پیشگیری از آن با استفاده از روشهایی چون استفاده از ویتامینها، داشتن رژیم غذایی مناسب و ورزش میباشد.
کوچک شدن مغز یا آتروفی مغزی چیست؟
علت آتروفی یا کوچک شدن مغز
برخی از علت آتروفی مغز عبارتند از:
- افزایش سن
- بیماریها
- بیماریهای عفونی
- سکته مغزی
- ضربه مغزی
- کمبود ویتامین
- مصرف بیش از حد الکل
افزایش سن
افزایش سن باعث کوچک شدن مغز میشود. مغز یک فرد مسن در هر ده سال ۹/۱ درصد تحلیل میرود. این اتفاق از اوایل جوانی شروع شده اما بعد از شصت سالگی آشکار میشود. بعد از سن شصت سالگی، فرد در هر سال بین نیم درصد تا یک درصد از حجم مغزش را از دست میدهد.
دلیل این اتفاق، کاهش تعداد سلولهای مغز در اثر افزایش سن است که منجر به کوچک شدن تمام مغز میشود. بعضی از قسمتهای مغز، مانند قسمت هیپوکامپوس که مسئول حافظه است، بیشتر از قسمتهای دیگر تحلیل می روند، اما عملکرد کلی شناختی مغز با افزایش سن تغییر نمیکند. کارایی مغز کمتر میشود اما مغز هنوز میتواند وظیفه خود را انجام دهد.
همچنین تحقیقات نشان داده که ورزش فیزیکی و ذهنی باعث کاهش آتروفی یا لاغری مغز میشود.
بیماریها
چندین بیماری باعث کوچک شدن مغز میشوند. بیماریهای پیشرفت کننده و تحلیل دهنده عصبهای مغز مانند آلزایمر، بیماری هانتینگتون، پارکینسونیسم، آتروفی قشر پشتی، آتروفی سیستم چندگانه و فلج فوق هستهای پیش رونده همه باعث افزایش سرعت آتروفی مغز میشوند.
این بیماریها در ابتدا باعث آتروفی موضعی در قسمتهایی از مغز شده و سپس به تدریج پیشرفت کرده و به آتروفی عمومی تبدیل میشوند و تمام مغز را در بر میگیرند و در نهایت منجر به مرگ میشوند.
برخی از این بیماریها که باعث آتروفی مغزی میشوند عبارتند از:
- بیماریهای عفونی
- سکته مغزی
- ضربه مغزی
بیماریهای عفونی
بیماریهای عفونی نیز باعث آتروفی مغز میشوند زیرا پاتوژنها به سلولهای مغز حمله میکنند یا مغز در اثر وجود پاتوژنها ملتهب میشود.
سکته مغزی
سکته مغزی نیز با قطع کردن جریان طبیعی خون در مغز باعث ایجاد آتروفی میشود. قسمتهایی از مغز که خون به آنها نمیرسد به سرعت میمیرند، در نتیجه باعث آتروفی، اختلال شناختی یا مرگ میشوند.
ضربه مغزی
ضربه مغزی نیز تاثیر مشابهی روی مغز دارد زیرا ضربه جریان خون را مسدود کرده و مستقیما به بافتها آسیب میرساند.
کمبود ویتامین
کمبود ویتامین B12 باعث آتروفی مغز میشود. نتایج یک تحقیق نشان داده افرادی که مقدار ویتامین B12 در بدنشان در کمترین حد طبیعی بود بیشتر از افرادی که سطح B12 در آنها بالا است به کاهش حجم مغز دچار میشوند.
این نوع آتروفی قابل پیشگیری است و معمولا با افزایش سطح ویتامین B12 در بدن بیمار به حالت عادی برمیگردد.
مصرف بیش از حد الکل
نتایج یک مطالعه نشان میدهد که نوشیدن الکل باعث کاهش حجم مغز میشود. مخصوصا ثابت شده است که نوشیدن الکل بیش از ۱۴ مرتبه در هفته باعث کوچک شدن قابل توجه مغز میگردد. هرچه مصرف الکل بیشتر باشد، درصد لاغری مغز در یک سال نیز بیشتر خواهد بود.
به نظر میرسد که جنسیت نیز با مصرف الکل رابطه دارد زیرا زنان بیشتر به آتروفی مغز دچار میشوند، اگرچه مقدار الکل مصرفی آنها در یک هفته کمتر از مردان است.
علائم کوچک شدن مغز چیست؟
علائم آتروفی شدید مغز شامل اختلال شناختی پیش رونده از جمله اختلال در عملکردهای شناختی چندگانه است که به نام دمانس، تشنج و افازی (کمبود یا فقدان کامل قدرت به کار بردن یا فهم واژهها در اثر آسیب مغزی) شناخته میشوند.
در برخی موارد، آتروفی مغز طبیعی و مورد انتظار است و گاهی قابل پیشگیری است. اما پیشرفت بیماری و آسیب به مغز علل دیگری نیز دارد. آگاهی از علل این بیماری باعث میشود افراد تلاش کنند تا هر کاری از دستشان بر میآید انجام دهند و بتوانند تا زمانی که ممکن است مغز سالمی داشته باشند.
علائم کوچک شدن مغز یا لاغری مغزی
راه تشخیص آتروفی مغزی
راه تشخیص آتروفی مغزی یا آزمایشهایی که برای کوچک شدن و لاغری مغز وجود دارند عبارتند از:
- سی تی اسکن
- ام آر آی
- پی ای تی (PET)
- توموگرافی رایانهای با انتشار تک فوتون (SPECT)
درمان آتروفی مغزی یا لاغری مغز
از آنجا که آتروفی مغز به معنای از بین رفتن یا آسیب سلولهای مغز است، هیچ درمانی برای این مشکل وجود ندارد. این بدان معنی است که باید با استفاده از روشهای کمکی و انتخاب یک سبک زندگی سالم و فعال از ایجاد بیماری پیشگیری کرد.
اما روشهایی مانند گفتار درمانی و ورزش درمانی برای کاهش آسیب وارده به مغز و بهبود تواناییهای فیزیکی از بین رفته در اثر لاغری مغز وجود دارد. گاهی بیمار باید داروهایی که برای زوال عقل تجویز میشوند را برای آتروفی و کوچک شدن مغز نیز مصرف کند.
راههای پیشگیری از کوچک شدن مغز
با رعایت نکاتی میتوانید مانع کوچکی مغز شوید یا سرعت لاغری مغز را کاهش دهید. برخی از راههای پیشگیری از آتروفی مغز عبارتند از:
- از مغز خود استفاده کنید
- رژیم غذای سالم داشته باشید
- گوشت مصرف کنید
- نور آفتاب
- خواب کافی
- مدیتیشن
- ورزش
واقعا از مغز خود استفاده کنید
قرارگیری در جریان زندگی روزمره و انجام کارها به طور اتوماتیک کار راحتی است. هر زمانی که متوجه شدید انجام کارهای روزانه برایتان راحت است، روش انجام کارها را تغییر دهید.
مثلا در سمت دیگر تختخواب بخوابید. از مسیر متفاوت به محل کار بروید. سعی کنید از دست چپ به جای دست راست استفاده کنید. مغز نیز مانند دیگر عضلات است، هرچه بیشتر از آن استفاده کنید، دیرتر ضعیف و کوچک میشود.
رژیم غذایی سالم داشته باشید
غذاهای مفید بخورید و از چربیهای سالم ترس نداشته باشید. اسیدهای چرب امگا۳ رابطه مستقیمی با سلامت مغز دارند و مانع تحلیل مغز میشوند. اگر در چند دهه اخیر بسیاری از افراد را از مضرات چربیها ترساندهاند، اما چربی مضر همان چربیهای ترانس یا چربیهای مصنوعی مانند روغنهایی که در شیرینی پزی استفاده میشوند هستند.
چربیهای طبیعی که از گیاهان و گوشت تهیه میشوند برای بدن مفید هستند.
گوشت مصرف کنید
در رژیم غذایی خود مصرف گوشت را نیز داشته باشید. دلایل بسیاری وجود دارد که باید گوشت بخورید و یکی از آنها جلوگیری از تحلیل رفتن سریع مغز است. محققان بر این باورند که مغز افراد گیاهخوار سریعتر از دیگران کوچک میشود زیرا با کمبود ویتامین B12 که در گوشت و محصولات حیوانی وجود دارد، مواجه است.
نور آفتاب
کمی آفتاب بگیرید. کمبود ویتامین D نیز باعث افزایش سرعت کوچک شدن مغز میشود. بهترین روش دریافت ویتامین D این است که هر روز مدتی در معرض آفتاب قرار گیرید. هنگامی که پوست شما در معرض نور خورشید قرار گیرد، بدن خودش ویتامین D میسازد. اگر هر روز مدت کوتاهی در معرض نور خورشید قرار گیرید برای بدن کافی است.
خواب کافی داشته باشید
خواب کافی باعث کاهش استرس و بهبود عملکرد مغز میشود.
مدیتیشن انجام دهید
تحقیقات نشان داده که عبادت آگاهانه یا مدیتیشن نه تنها استرس را کاهش میدهد بلکه باعث افزایش حجم برخی از قسمتهای مغز نیز میشود. این شرایط از هر نظر مفید است و اگر فکر اینکه باید در یک نقطه بنشینید و هیچ کاری انجام ندهید شما را ناراحت میکند، آرام باشید.
مدیتیشن فقط به معنای نشستن نیست. آگاهی به این معنی است که واقعا در لحظه حال باشید. هنگامی که آگاهی را تمرین کنید، تقریبا تمام امور عادی روزمره فرصتی برای عبادت یا مدیتیشن خواهند بود.
درمان کوچک شدن مغز با مدیتیشن
ورزش کنید
نیاز نیست به باشگاه یا استخر شنا بروید یا در خلوت یوگا انجام دهید. کافی است به باغچه بروید و علفهای هرز را بکنید. ثابت شده که ورزش باعث تولید سلولهای جدید در مرکز حافظهی مغز میشود.
:: برچسبها:
آتروفی ,
مغزی ,
درمان ,
کوچک شدن ,
مغز ,
:: بازدید از این مطلب : 75
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 24 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
سرگیجه ، درمان سرگیجه
سرگیجه اصطلاحی است که برای توصیف طیفی از احساسات مانند احساس غش کردن، منگی سر، عدم تعادل و ضعف به کار میرود و میتواند باعث ایجاد حس غلطی مبنی بر چرخش فضای اطراف در دور سر شود. در این مقاله پیرامون درمان سرگیجه و چرخیدن محیط صحبت نموده و علت چرخیدن اتاق دور سر را مورد بررسی قرار میدهیم.
سرگیجه چیست؟
تقریبا همه افراد در زمانی از زندگی خود احساس عدم تعادل یا چرخیدن محیط به دور سر خود را داشتهاند که این علائم معمولا با نام سرگیجه شناخته میشوند. این مشکل شیوع بالایی دارد ولی در صورتیکه علت سرگیجه عواملی مانند فشار پایین خون و یا بیماری پارکینسون باشند میتواند به عارضهای جدی تبدیل شود.
این عارضه در صورت درمان نشدن میتواند فعالیتهای روزانه مانند رانندگی کردن و یا حتی راه رفتن را با مشکل مواجه کند، بنابراین مهم است که به هنگام مشاهده علائمی مثل حالت تهوع و سرگیجه به پزشک خود مراجعه کنید.
سرگیجه دائمی
بروز سرگیجه دائمی و مکرر میتواند به طور جدی زندگی شما را تحت تاثیر قرار دهد، ولی با این وجود به ندرت نشانهای از یک عارضه خطرناک است. درمان سرگیجه به علت و علائم آن بستگی دارد. این درمان اثربخش خواهد بود ولی ممکن است مشکل شما دوباره بروز کند.
انواع سرگیجه ها
سرگیجه از نظر پزشکی، معنی به خصوصی ندارد ولی چهار عارضه اصلی وجود دارند که بهعنوان انواع سرگیجه در نظر گرفته میشوند که عبارتند از:
- چرخیدن محیط به دور سر یا احساس حرکت اجسام ثابت
- سنگینی سر
- عدم تعادل
درمان انواع سرگیجه
چرخیدن محیط به دور سر یا احساس حرکت اجسام ثابت
زمانی که این مشکل در جریان زندگی عادی فرد به وجود میآید نشاندهندهی مشکلی در سیستم وستیبولار گوش داخلی میباشد.
این سیستم مسئول حفظ تعادل بدن بوده و موقعیت بدن و سر شما را در فضا درک میکند. در حدود نیمی از موارد سرگیجه، از این نوع هستند.
سنگینی سر
سنگینی سر که با نام سنکوپ خفیف نیز شناخته میشود حالتی است که فرد احساس میکند در حالت غش کردن قرار دارد. این حالت معمولا به دلیل بلند شدن بسیار سریع و یا تنفس عمیق به تعداد لازم برای ایجاد این حس بروز پیدا میکند.
عدم تعادل
عدم تعادل از جمله مشکلات مربوط به راه رفتن می باشد. فرد مبتلا به عدم تعادل زمانی که بر روی پاهای خود میایستند احساس عدم تعادل کرده و فکر میکنند در حال زمین خوردن هستند.
برای کدام سرگیجه به متخصص مغز و اعصاب مراجعه کنید؟
سرگیجه هایی که در زیر ذکر شدهاند نیاز به مراجعه به متخصص مغز و اعصاب و عکسبرداری دارند:
- سرگیجه جدید در سن بالای ۵۰ سال
- سرگیجه در افراد مبتلا به دیابت یا فشار خون یا چربی خون بالا
- سرگیجه در بیماران قلبی و یا مبتلا به آریتمی قلبی
- سرگیجه در بیماران مبتلا به ام اس
- سرگیجههایی که با خوابیدن و یا دراز کشیدن بدتر میشود
- سرگیجههایی که بیش از ۲۴ ساعت طول بکشد
- سرگیجه با علائمی مانند دوبینی چشم و تاری دید و ضعف عضلانی یا بیحسی یک طرفه بدن و یا با کاهش سطح هوشیاری
علت سرگیجه و سنگینی سر چیست؟
علت سرگیجه میتواند شامل دلایل بسیار متفاوتی باشد. از جمله مشکلات مربوط به گوش داخلی، دریازدگی و اثرات دارویی. در برخی از مواقع این مشکل به دلیل یک عارضه پزشکی ایجاد میشود مثل گردش خون نامناسب، عفونت و یا آسیب.
احساسی که سرگیجه برای شما ایجاد میکند و عواملی که باعث شروع آن میشوند، سرنخهایی برای پیدا کردن دلایل سرگیجه هستند.
به طور کلی علت سرگیجه میتواند شامل موارد زیر باشد:
- عارضههای عصبی
- مشکلات مربوط به گوش داخلی (گیج رفتن سر)
- مشکلات مربوط به گردش خون
- کاهش فشارخون
- گردش خون ناکافی
- فقر آهن (کمخونی)
- پایین بودن قند خون (هیپوگلایسمی)
- داروها
- اختلالات اضطراب
- گرمازدگی و از دست رفتن آب بدن
درمان و علت بروز سرگیجه
عارضههای عصبی
برخی از اختلالات عصبی مثل بیماری پارکینسون و ام اس میتوانند بهطور پیشرونده باعث از دست دادن تعادل شوند.
مشکلات مربوط به گوش داخلی (گیج رفتن سر)
مغز افرادی که به اختلالات گوش داخلی مبتلا هستند، سیگنالهایی را از گوش داخلی دریافت میکند که با اطلاعات دریافت شده از چشم و عصبهای حسی مطابقت ندارند. این مشکل باعث ایجاد پریشانی میشود.
مشکلات مربوط به گردش خون
در صورتیکه قلب شما خون کافی را به طرف مغز پمپ نکند ممکن است احساس سرگیجه و غش کردن و یا عدم تعادل داشته باشید.
از جمله علل این مشکل میتوان به موارد زیر اشاره کرد:
- کاهش فشارخون
- گردش خون ناکافی
- فقر آهن (کمخونی)
- پایین بودن قند خون (هیپوگلایسمی)
کاهش فشارخون
کاهش شدید و ناگهانی فشار سیستولی خون (عدد بالاتر به هنگام اندازهگیری فشارخون) میتواند سبب سنگینی موقتی سر و یا احساس غش کردن شود. این مشکل ممکن است پس از ایستادن بسیار سریع ایجاد شود. این عارضه با نام هیپوتانسیون ارتواستاتیک نیز شناخته میشود.
گردش خون ناکافی
عارضههایی مثل آسیب به عضله قلبی، حمله قلبی، آریتمی قلبی و یا حمله ایسکمیک گذرا میتوانند سبب سرگیجه شوند. همچنین کاهش حجم خون میتواند سبب کمبود خونرسانی به مغز و گوش داخلی شود.
فقر آهن باعث کمخونی و سرگیجه میشود
از جمله علائم دیگری که با داشتن کمخونی همراه با سرگیجه بروز پیدا میکنند میتوان به خستگی مفرط، ضعف و رنگپریدگی اشاره کرد.
پایین بودن قند خون (هیپوگلایسمی)
این مشکل معمولا در افراد مبتلا به دیابت که از انسولین استفاده میکنند رخ میدهد. سرگیجه (سنگین شدن سر) ممکن است با تعریق شدید و اضطراب همراه باشد.
داروهایی که باعث سرگیجه می شوند
سرگیجه ممکن است یکی از عوارض جانبی برخی از داروها مانند داروهای ضد تشنج، ضدافسردگی، آرامبخشها و داروهای خوابآور باشد. بهطور خاص، داروهایی که فشارخون را کاهش میدهند در صورتیکه فشارخون را بیشازحد پایین بیاورند سبب سرگیجه و غش کردن میشوند.
اختلالات اضطراب
برخی از انواع خاص اختلالات اضطراب میتوانند سبب سرگیجه و سنگینی سر شوند. از جمله این اختلالات میتوان به حملههای عصبی و یا ترس از ترک خانه و قرار گرفتن در محیطهای باز و بزرگ (آگورافوبیا) اشاره کرد.
گرمازدگی و از دست رفتن آب بدن
اگر در آب و هوای گرم فعالیت میکنید و یا اگر مقدار کافی مایعات نمینوشید ممکن است به دلیل گرمازدگی و یا کمبود آب بدن احساس سرگیجه کنید. این مشکل در افرادی که داروهای خاص مربوط به قلب مصرف میکنند بارزتر است.
مشکلات و عوارض سرگیجه چیست؟
افرادی که به سرگیجه دچار میشوند ممکن است آن را با علائم بسیار متفاوتی توصیف کنند. از جمله عوارض سرگیجه شامل موارد زیر میشود:
- توهم حرکت کردن یا چرخیدن (گیج رفتن سر)
- احساس معلق بودن، سرگیجه و سنگینی سر
- سردرد ناگهانی یا شدید
- استفراغ ممتد
- تغییرات ناگهانی در تکلم و حس بینایی و شنوایی
- تلوتلو خوردن و مشکل در راه رفتن
- غش کردن
- درد سینه یا ضربان قلب نامنظم
- بیحسی یا ضعف
- تنگی نفس
- تب بالا
- خشک شدن و گرفتگی گردن
- آسیب به سر
- تشنج
روشهای تشخیص سرگیجه توسط پزشک متخصص
تشخیص سرگیجه یک فرایند پیچیده است و معمولا به چندین تست مختلف نیاز دارد. در اکثر موارد روند تشخیص با بررسی دقیق سوابق پزشکی و یک معاینه فیزیکی شروع میشود. هرچقدر که در مورد زمان شروع سرگیجه، زمانی که سرگیجه شیوع بیشتری دارد و احساسات خود به هنگام بروز سرگیجه اطلاعات دقیقتری به پزشک بدهید، او بهتر میتواند تشخیص را انجام دهد.
تست حرکت چشم
یکی از شاخصههای سیستم تعادلی بدن که به راحتی قابل اندازهگیری است، حرکت سریع و ناخودآگاه چشم به نام دودوئک یا نیستاگموس میباشد.
با تحریک دستگاه عصبی شما با روشهای مختلف که باعث تحریک دستگاه تعادلی میشوند و سپس اندازهگیری دقیق حرکت چشم، پزشک شما میتواند در مورد مشکلات موجود در دستگاه وستیبولار، اطلاعات زیادی را کسب کند.
از جمله آزمایشات دیگر میتوان به موارد زیر اشاره کرد:
- آزمایش عصب کرانیال
- تست موقعیتی حرکت دادن سر
- آزمایشات تعادل ایستایی مانند تست رومبرگ
آزمایشات مخصوص نیز شامل موارد زیر است:
- تست فشار فیستولا
- سی تی اسکن
- اسکن MRI
راههای درمان سرگیجه چیست؟
روشهای درمانی متعددی برای سرگیجه و مشکلات تعادلی وجود دارند. متخصص شما میتواند روش درمانی مناسب برای شما را بررسی کند. روشهای درمان سرگیجه شامل موارد زیر است:
- درمان خانگی سرگیجه و تغییر در سبک زندگی
- دارو درمانی
- عمل جراحی
- تمرینات
- سایر روشها
راههای درمان سرگیجه
روش خانگی درمان سرگیجه و تغییر در سبک زندگی
سرگیجه معمولا به صورت خود به خودی از بین میرود. اگر شاهد سرگیجه های مکرر بودید، نکات زیر را در نظر داشته باشید:
- از انجام حرکتهای ناگهانی خودداری کرده و برای تعادل بیشتر و در صورت نیاز با عصا راه بروید.
- نور محیط را به اندازه مناسب و کافی تنظیم کنید.
- بلافاصله به هنگام احساس سرگیجه بنشینید یا دراز بکشید. اگر شاهد سرگیجه شدید هستید، بهطور ثابت در یک اتاق تاریک دراز بکشید و چشمهای خود را ببندید.
- اگر بهطور ناگهانی و مکرر به سرگیجه دچار میشوید، از رانندگی و انجام کارهای حساس خودداری کنید.
- استفاده از کافئین، الکل، نمک و تنباکو را کنار بگذارید. استفاده بیش از حد از این مواد میتواند علائم و نشانههای عارضه شما را تشدید کند.
- مقادیر کافی مایعات مصرف کنید، از یک رژیم غذایی سالم استفاده کنید، به مقدار کافی بخوابید و از استرس دوری کنید.
- اگر سرگیجه شما به علت مصرف داروی خاصی میباشد، در مورد قطع مصرف و یا کاهش دوز آن با پزشک خود گفتگو کنید.
- در یک محیط خنک استراحت کنید و آب یا نوشیدنیهای ورزشی بنوشید.
دارو درمانی
داروهای ضد سرگیجه متعددی وجود دارند که میتوانند به شما در مراحل اولیه یا شدید سرگیجه کمک کنند. این داروها همان داروهایی هستند که برای درمان دریازدگی به کار میروند. این داروها معمولا در دورههای ۳ تا ۱۴ روزه تجویز میشوند که به عارضه مورد درمان بستگی خواهد داشت.
عمل جراحی
تنها بخش بسیار جزئی و کوچکی از افراد مبتلا به سرگیجه برای بهبود علائم خود نیازمند عمل جراحی میباشند. عمل جراحی تنها برای افرادی در نظر گرفته میشود که پس از استفادهی بلندمدت از داروها و انجام برنامههای توانبخشی، بهبودی در علائم وی مشاهده نشده است.
تمرینات توانبخشی برای رفع سرگیجه
برخی از انواع تمرینات رفع سرگیجه و درمان آن عبارتند از:
- تمرین تعادل گوش درونی
- تمرینات کاوتورن کوکسی
- تمرین تثبیت چشم
- حرکات تغییر موقعیت مجاری نیمدایرهی گوش (CRP)
- تمرینات برانت داروف
تمرین تعادل گوش درونی
تمرین تعادل گوش درونی روندی است که به مغز شما این اجازه را میدهد تا کنترل تعادل بدن را دوباره به دست گرفته و زمانی که بین اندامهای وستیبولار گوش داخلی چپ و راست ناهماهنگی ایجاد شده و یا این ارگانها آسیب دیدهاند، علائم سرگیجه کاهش یابد.
تمرینات کاوتورن کوکسی
هدف از انجام تمرینات کاوتورن کوکسی شل شدن عضلات گردن و شانهها، تمرین دادن چشمها برای حرکت مستقل از سر، تمرین تعادل برای موقعیتهای عادی روزانه، تمرین حرکات سر که باعث سرگیجه میشوند، بهبود هماهنگی کلی بدن و تقویت حرکات طبیعی بدن میباشد.
تمرین تثبیت چشم
هدف از انجام تمرین تثبیت چشم، بهبود توانایی بینایی و قدرت تمرکز بر روی یک شی ثابت در زمان حرکت کردن سر میباشد.
حرکات تغییر موقعیت مجاری نیمدایرهی گوش (CRP)
هدف از انجام حرکات تغییر موقعیت مجاری نیمدایرهی گوش (CRP)، درمان افراد مبتلا به سرگیجه وضعیتی حملهای خوشخیم (BPPV) با استفاده از یک سری حرکات سر و اندام فوقانی میباشد که این حرکات توسط یک متخصص آموزش دیده انجام خواهند شد.
تمرینات برانت داروف
تمرینات برانت داروف را میتوانید در منزل و بدون نیاز به کمک یک متخصص انجام دهید. این حرکات جزو تمرینات عادت دهنده بوده و روشی برای تغییر موقعیت مجاری نیمدایره (CRP) نیست!
بدین معنی که این روش نمیتواند موقعیت ذرات را تغییر دهد ولی میتواند آنها را پراکنده کرده و به شما کمک کند تا با استفاده از حرکات مکرر سر، به علائم سرگیجه عادت کنید.
دیگر روشهای درمانی سرگیجه در خانه
- رفتاردرمانی شناختی (CBT) میتواند برای افرادی که به استرس، اضطراب و یا افسردگی مبتلا هستند مفید باشد.
- روشهای آرامش بخشی و تمرینات تنفسی میتوانند برای کاهش استرس و اضطراب مؤثر واقع شوند.
- بسیاری از افراد میگویند که مدیتیشن نیز میتواند استرس را کاهش دهد.
:: برچسبها:
سرگیجه ,
درمان سرگیجه ,
بیماری ,
سر ,
پزشکی ,
:: بازدید از این مطلب : 84
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 24 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
راههای درمان بی حسی عصب صورت و دلیل فلج بلز
بیماری فلج بل یا بی حسی صورت که به نام فلج بلز پالسی نیز شناخته میشود معمولا به صورت ناگهانی ایحاد شده و باعث بی حسی و فلج یک طرف صورت میشود.
بیماری فلج بل یا بی حسی صورت چیست؟
فلج بل که تحت عنوان بی حسی یا فلج صورت نیز شناخته میشود، فلج یا ضعف شدید عضلات صورت در یک طرف چهره است. اعتقاد بر این است که این فلج در اثر تورم عصبی که عضلات صورت را کنترل میکند، اتفاق میافتد.
بیماران مبتلا به فلج بلز معمولا متوجه میشوند که به طور ناگهانی قادر به کنترل عضلات صورت خود، معمولا در یک طرف صورت، نیستند. فلج بل باعث افتادگی یک طرف چهره میشود؛ این مشکل ممکن است بر تولید بزاق و اشک و حس چشایی نیز تاثیر بگذارد.
فرد ممکن است در اول صبح که از خواب بیدار میشود دچار بی حسی یک طرف صورت شوند. اکثر افرادی که نشانههای ناگهانی را تجربه میکنند، فکر میکنند که سکته کردهاند.
بی حسی عصب صورت
آیا فلج شدن نصف صورت به دلیل بیماری بلز پالسی است؟
به طورکلی، اگر ضعف و یا فلج تنها روی صورت تاثیر بگذارد، به احتمال زیاد فلج بل میباشد. هر ساله حدود ۱ نفر از هر ۵۰۰۰ نفر دچار فلج بلز میشود. این وضعیت نسبتا نادر است. در موارد بسیار نادر، فلج بل میتواند هر دو طرف چهره فرد را تحت تاثیر قرار دهد.
فلج بل ضعفی است که عضلات صورت را تحت تاثیر قرار میدهد. این بیماری به طور ناگهانی، معمولا در یک طرف چهره ایجاد میشود. دلیل بیماری فلج بلز به صورت دقیق روشن نیست اما در اغلب موارد احتمالا به علت عفونت ویروسی است. اکثر افراد در طی ۲ تا ۳ ماه بهبودی کامل پیدا میکنند.
شروع یک دوره قرصهای استروئیدی در عرض ۷۲ ساعت اول شانس بهبودی کامل را افزایش میدهد. اما تشخیص و درمان فلج بل باید توسط متخصص مغز و اعصاب انجام شود، زیرا اکثر مردم نمیتوانند تشخیص دهند که فلج شدن صورت به دلیل فلج بل است یا سکته مغزی.
علت فلج بل و بی حسی صورت چیست؟
عصب صورت اغلب عضلات صورت و قسمتهایی از گوش را کنترل میکند. عصب صورت از طریق یک شکاف باریک در استخوان از مغز به صورت کشیده شده است. اگر عصب چشمی ملتهب شده باشد، در برابر گونه تحت فشار قرار خواهد گرفت یا ممکن است درون شکاف باریک در تنگنا باشد. این حالت میتواند باعث آسیب به پوشش حفاظتی عصب شود.
اگر پوشش حفاظتی عصب آسیب ببیند، سیگنالهایی که از مغز به عضلات صورت میرسند، ممکن است به درستی انتقال نیافته و منجر به ضعف یا فلج عضلات صورت یا فلج بل شوند.
دانشمندان از علل دقیق بیماری فلج بل آگاهی ندارند ولی احتمال میدهند که ویروس دلیل این بیماری باشد.
ویروس فلج صورت
کارشناسان معتقدند که این وضعیت توسط یک ویروس، و معمولا ویروس تبخال، که عصب را ملتهب میکند، ایجاد میشود. ویروس تبخال باعث ایجاد تبخال و تبخال تناسلی نیز میگردد.
سایر مواردی که به عنوان ویروس فلج کننده صورت شناخته میشوند، عبارتند از:
- ویروس آبله مرغان و شینگل
- ویروس تبخال و تبخال تناسلی
- ویروسی که منونوکلئوز را (اپستین-بار) ایجاد میکند
- ویروس سیتومگالو
- ویروس معده
- آنفلوانزای B
- بیماری دست و پا و دهان (ویروس کوکساکی)
عوامل غیر ویروسی فلج بل
دلایل دقیق فلج بلز و بی حسی صورت یافت نشدهاند. با این حال، به نظر میرسد ارتباطاتی بین میگرن و ضعف صورت و سایر اندامهای بدن وجود دارد.
برخی مطالعات نشان دادهاند افرادی که دارای میگرن هستند احتمال بالاتری برای ابتلا به فلج بل دارند. این وضعیت افراد زیر را بیشتر تحت تاثیر قرار میگیرد:
- افراد ۱۵ تا ۶۰ ساله
- افراد مبتلا به دیابت یا مشکلات تنفسی فوقانی
- زنان باردار، بخصوص در سه ماهه سوم
- زنان که کمتر از یک هفته قبل زایمان کردهاند.
لازم به ذکر است که فلج بل یا فلج هفتم صورت به طور مساوی بر مردان و زنان تاثیر میگذارد.
علائم فلج بلز پالسی
اعصاب صورت چشمک زدن، باز و بسته کردن چشمها، لبخند زدن، بزاق، اشک ریختن (تولید اشک) و اخم کردن را کنترل میکنند. این اعصاب همچنین به عضلات استپ استخوانی داخل گوش که در شنوایی دخیل است، متصل هستند.
علائم فلج بلز
نشانه های فلج بل که منجر میشود عصب صورت به درستی کار نکند، شامل موارد زیر است:
- فلج و ضعف ناگهانی در یک طرف صورت
- بستن یکی از پلکها دشوار یا غیرممکن خواهد بود.
- خارش و سوزش چشم، به دلیل عدم پلک زدن و خشک شدن بیش از حد
- تغییر در میزان اشکی که چشم تولید میکند.
- بخشهایی از صورت مانند یک طرف دهان ممکن است دچار افتادگی شود.
- ترواش آب از یک طرف دهان. میزان بزاق تولید شده تغییر میکند.
- دشواری در بیان احساسات با صورت
- حس چشایی ممکن است تغییر کند.
- گوش آسیب دیده ممکن است منجر به حساسیت به صدا (شنوایی بیش از حد) شود. صداها بلندتر به نظر میرسند.
- درد در جلو یا پشت گوش در سمت آسیب دیده
- سردرد
روش تشخیص فلج بلز
بیمار باید علائم مغزی خود را با نورولوژیست مطرح کند. متخصص مغز و اعصاب به دنبال یافتن مشکلات دیگری خواهد بود که در تشخیص فلج صورت کمک میکند؛ مانند تومور، بیماری لیم یا سکته مغزی. این تشخیص شامل بررسی سر، گردن و گوش بیمار میباشد.
پزشکان همچنین به دقت عضلات صورت را بررسی میکنند و تعیین خواهند کرد که آیا اعصاب دیگری جدا از عصب صورت آسیب دیده اند یا خیر. اگر تمام علل دیگر کنار گذاشته شدند، متخصص مغز و اعصاب فلج بل و بی حسی صورت را تشخیص میدهد.
تشخیص فلج بل
اگر متخصص مغز و اعصاب همچنان مردد باشد، ممکن است بیمار را به یک متخصص ENT (گوش، حلق و بینی) ارجاع دهد. متخصص بیمار را معاینه خواهد کرد و همچنین ممکن است آزمایشات زیر را تجویز نماید:
- الکترومیوگرافی (EMG)
- ام آر ای، سی تی اسکن و یا اشعه ایکس
الکترومیوگرافی (EMG)
در این آزمایش، الکترودهایی روی صورت بیمار قرار میگیرند. یک دستگاه فعالیت الکتریکی اعصاب و ماهیچهها در پاسخ به تحریک اندازهگیری میکند. این تست میتواند میزان آسیب عصبی و همچنین موقعیت آن را تعیین کند.
ام آر آی، سی تی اسکن و یا اشعه ایکس
این آزمایشات در تعیین اینکه آیا مشکلات اساسی دیگر مانند عفونت باکتریایی، شکستگی جمجمه یا تومور باعث ایجاد علائم هستند یا خیر، مناسب هستند.
درمان فلج بل و بی حسی صورت چگونه است؟
اکثر افراد طی ۱ تا ۲ ماه از فلج بل بهبودی مییابند، مخصوصا افرادی که هنوز درجاتی از حرکت در عضلات صورت دارند.
روش های درمان بیماری فلج بلز عبارتند از:
- هورمون پردنیزولون
- مرطوب کننده چشم
- جراحی
- ضد ویروس
درمان فلج بلز با هورمون پردنیزولون
درمان با هورمونی به نام پردنیزولون میتواند روند بهبودی را تسریع کند. مطالعهای نشان داده است که اگر پردنیزولون در مدت ۷۲ ساعت پس از شروع فلج بل استفاده شود، به طور قابل توجهی شدت و بروز علامت در ۱۲ ماه کاهش میدهد.
این استروئید باعث کاهش التهاب میشود که به تسریع بهبودی عصب آسیب دیده کمک میکند. پردنیزولون از انتشار موادی که موجب التهاب در بدن میشوند مانند پروستاگلاندینها و لوکوترینها جلوگیری میکند. بیماران دارو را به صورت خوراکی (از دهان)، و معمولا دو قرص در روز، به مدت ۱۰ روز مصرف میکنند.
استفاده از مرطوب کننده چشم
اگر بیمار به درستی پلک نزند، چشم مداوم باز میماند و اشکها تبخیر میشوند. برخی از بیماران کاهش تولید اشک را تجربه خواهند کرد. هر دو مشکل ممکن است خطر آسیب یا عفونت چشم را افزایش دهند.
پزشک ممکن است اشک مصنوعی در قالب قطرههای چشم و همچنین پماد تجویز کند. قطرههای چشم معمولا در طول ساعات بیداری مصرف میگردند، در حالی که پماد قبل از خوابیدن استفاده می شود.
جراحی فلج بلز پالسی
بیمارانی که نمیتوانند در هنگام خواب چشم خود را به درستی ببندند، باید از نوار جراحی برای بستن آن استفاده کنند.
کاربرد ضد ویروس برای درمان فلج صورت
در برخی موارد، ضد ویروسی مانند آیسکلوویر ممکن است در کنار پردنیزولون مصرف شود. با این حال، شواهد مبنی بر مفید بودن آنها ضعیف است.
مراقبت و درمان خانگی بی حسی صورت
درمان خانگی بی حسی صورت شامل موارد زیر است:
- تمرینات صورت
- مراقبت از دندان
- خوردن غذاهای نرم
- مسکن OTC
تمرینات صورت
زمانی که عصب صورت شروع به بهبودی میکند، محکم کردن و آزاد کردن عضلات صورت میتواند آنها را تقویت کند.
مراقبت از دندان
اگر احساس کم یا هیچ احساسی در دهان وجود نداشته باشد، غذا به آسانی در دهان تجمع مییابد و منجر به پوسیدگی یا بیماری لثه میگردد. مسواک زدن و نخ دندان کشیدن میتواند به جلوگیری از این مشکل کمک کند.
خوردن غذاهای نرم
اگر در بلعیدن مشکل وجود داشته باشد، فرد باید غذا را به خوبی جویده و آهسته غذا بخورد. انتخاب غذاهای نرم مانند ماست نیز می تواند کمک کننده باشد.
مسکن OTC
برای کاهش هرگونه درد از مسکن OTC استفاده کنید.
:: برچسبها:
بیماری ,
فلج بلز ,
درمان ,
بی حسی ,
صورت ,
:: بازدید از این مطلب : 56
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 24 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
فراموشی و از دست دادن حافظه کوتاه مدت و بلند مدت
از دست دادن حافظه که فراموشی نیز نامیده میشود، زمانی اتفاق میافتد که فردی توانایی یادآوری اطلاعات و حوادثی را که معمولا باید به یاد آورد، از دست میدهد. اتفاق میتواند چند ثانیه یا چند دقیقه قبل رخ داده باشد و یا رویدادی به یاد ماندنی باشد که در گذشته رخ داده است.
از دست دادن حافظه ممکن است بطور ناگهانی شروع شود، یا ممکن است در طی یک سال گذشته یا بیشتر، بدتر شده باشد. اینکه با بالا رفتن سن کمی فراموشکار میشوید امری طبیعی است. با این حال، فراموشی میتواند نشانهای از مشکلی جدیتر باشد و باید توسط یک متخصص مغز و اعصاب بررسی شود. فراموشی میتواند برای فردی که تحت تاثیر قرار گرفته است و خانواده وی آزار دهنده و ناراحتکننده باشد.
درمان آلزایمر یا فراموش ، راههای تقویت حافظه
ممکن است برای شما اتفاق افتاده باشد که نام افراد و جای کلید ماشینتان را فراموش کرده باشید. از دست دادن حافظه چیزی است که سراغ همه میآید و زمانی که پیر میشوید امری طبیعی است.
اگر فراموشی تنها ناشی از حواسپرتی یا فراموش کردن اسم افراد است، پس موضوع جدی و خطرناکی نیست و با راه حلهای ساده میتوان از آن جلوگیری کرد. فراموشی وقتی خطرناک است که شدید باشد و منجر به آلزایمر شود، اما با مراجعه به پزشک متخصص مغز و اعصاب و درمان به موقع میتوان از آن جلوگیری کرد.
علت و درمان فراموشی و از دست دادن حافظه
انواع حافظه در مغز انسان
خاطرات بسته به آنچه که هستند و اهمیت آنها برای فرد، ممکن است در حافظه کوتاه مدت یا بلند مدت ذخیره شوند. حافظه کوتاه مدت اطلاعات کمی که فرد به صورت موقت نیاز دارد، مانند لیستی از چیزهایی که برای خرید در فروشگاه مواد غذایی میخواهد، را حفظ میکند.
حافظه بلند مدت همانطور که از نامش پیدا است، خاطرات (مانند نام دبیرستان) را برای مدت طولانیتری ذخیره میکند.
حافظه کوتاه مدت و حافظه بلند مدت در قسمتهای مختلف مغز ذخیره میشوند. حافظه بلند مدت در بسیاری از نواحی مغز ذخیره میشود. یک قسمت از مغز (هیپوکامپ) اطلاعات جدید را مرتب میکند و آن را با اطلاعات مشابه که از قبل در مغز ذخیره شدهاند، مرتبط میکند. این فرآیند خاطرات کوتاه مدت را به خاطرات بلند مدت تبدیل میکند.
دلایل فراموشی کوتاه مدت و بلند مدت چیست؟
عوامل متعددی وجود دارند که منجر به فراموشی میشود، از جمله دلایل فراموشی عبارتند از:
- بیماریهای عصبی
- آسیب سر
- افسردگی
- اضطراب و استرس
- فقدان خواب
- مشکلات تیروئید
- داروی بیهوشی
- سایر داروها
- کمبود ویتامین (B1 و B12)
- سوء مصرف الکل و مواد مخدر
بیماریهای عصبی
فراموشی میتواند ناشی از شرایط عصبی باشد، از جمله:
- آلزایمر
- دمانس عروقی
- بیماری پارکینسون
- حمله ایسکمیک گذرا
فراموشی و بیماری های عصبی
آلزایمر
فراموشی به طور فزایندهای با بیماری آلزایمر بدتر میشود و در نتیجه فرد مبتلا، در مراحل بعدی قادر به تشخیص اعضای خانواده خود نیست.
حمله ایسکمیک گذرا
حمله ایسکمیک گذرا یکی از عواملی است که موجب فراموشی میشود. حمله ایسکمیک گذرا بیماری است که در آن بیمار علائم سکته مغزی را دارد، اما مانند سکته مغزی نیست. در طی این رخداد، بیمار میتواند فراموشی یا سردرگمی موقتی داشته باشد.
آسیب سر
ضربه به سر به طور بالقوه میتواند عملکرد مغز و حافظه شما را تحت تاثیر قرار دهد. معاینه شدن بعد از یک ضربه سنگین مهم است. این امر میتواند باعث به وجود آمدن علائم فراموشی یا از دست دادن حافظه و بیماری بسیار جدی شود.
آسیب سر و از دست دادن حافظه
فراموشی و افسردگی
تاثیر غیر مستقیم افسردگی این است که مانع حفظ کردن خاطرات در مغز میشود. افراد مبتلا به افسردگی در توجه یا تمرکز کردن مشکل دارند که میتواند، بخاطر سپردن را دشوار کند.
فراموشی و افسردگی
اضطراب و استرس
اگر احساس نگرانی خاصی در مورد چیزی دارید، ممکن است متوجه شوید که در حفظ خاطرات نیز دچار مشکل هستید. اضطراب میتواند یک مشکل همهگیر و بسیار گیج کننده باشد، بنابراین اینکه برای یادآوری آنچه که در جهان وسیع اطراف شما اتفاق میافتد دچار مشکل هستید، جای تعجب ندارد.
استرس باعث فراموشی
فقدان خواب
کمبود خواب و خستگی بر حافظه تاثیر میگذارد، زیرا زمانی که خواب هستیم مغز ما خاطرات را یکی کرده و ذخیره میکند. اگر به اندازهی کافی نخوابید، مغز شما به سادگی نمیتواند رویدادها و اتفاقاتی که در آن روز اتفاق میافتد را ذخیره کند.
کمبود خواب باعث فراموشی میشود
مشکلات تیروئید و فراموشی
غده تیروئید مسئول کنترل متابولیسم شما است. بنابراین داشتن یک تیروئید بیش از حد فعال یا غیر فعال میتواند منجر به ایجاد مشکلات حافظه مانند فراموشی و دشواری در تمرکز شود.
مشکلات تیروئید و فراموشی
داروی بیهوشی
گاهی اوقات داشتن یک عمل جراحی که تحت بیهوشی عمومی انجام میشود، میتواند به مشکلات حافظه منجر شود.
فراموشی بعد از بیهوشی
سایر داروها
برخی داروها میتوانند باعث از دست رفتن حافظه شوند، بنابراین در صورتی که اخیرا متوجه مشکلاتی در حافظه شدهاید و شروع به مصرف داروی خاصی کردهاید با پزشک مشورت کنید.
دارویی که باعث فراموشی میشود
کمبود ویتامین (B1 و B12)
فقدان بعضی ویتامینها، به ویژه ویتامینهای B1 و B12 میتواند توانایی حافظه را تحت تاثیر قرار دهد.
کمبود ویتامین و فراموشی
سوء مصرف الکل و مواد مخدر
الکل بر هیپوکامب، بخشی از مغز که نقش مهمی در شکلگیری، ذخیره و ایجاد خاطرات و انتقال حافظه کوتاه مدت به حافظه بلند مدت ایفا میکند تاثیر میگذارد.
ایا الکل باعث فراموشی میشود
علائم فراموشی چیست؟
علائم فراموشی شامل موارد زیر میشود:
- توانایی یادگیری اطلاعات جدید مختل شده باشد (فراموشی جلو رونده).
- توانایی یادآوری رویدادهای گذشته و اطلاعات آشنا در گذشته مختل میشود (فراموشی عقب رونده).
- خاطرات غیر واقعی: این خاطرات ممکن است بطور کامل ابداع شده باشند یا شامل خاطرات واقعی باشند که زمان آنها جابهجا شده است.
- حرکات غیر هماهنگ، گاهی رعشه و مشکلات عصبی
- سردرگمی یا بینظمی
- مشکلات حافظه کوتاه مدت
- از دست دادن جزئی از حافظه
- از دست دادن کل حافظه
- عدم تشخیص چهره
- ناتوانی در تشخیص مکانها
علائم فراموشی
روش تشخیص بیماری فروشی
در ابتدا، پزشک باید سایر علل احتمالی از دست دادن حافظه را از جمله دمانس، بیماری آلزایمر، افسردگی یا تومور مغزی بررسی کند. پزشک برای صحبت کردن در مورد جزئیات پزشکی شما با دیگران نیاز به اجازه شما دارد.
راههای مختلف برای تشخیص بیماری فراموشی عبارتند از:
- بررسی سابقه بیمار
- انجام معاینه فیزیکی
- بررسی فعالیت مغز
- تشخیص آسیب مغزی با استفاده از دستگاهها
بررسی سابقه بیمار
بررسی سابقه بیمار شامل موارد زیر است:
- آسیب سر، جراحی، یا سکته مغزی
- سابقه خانوادگی هر گونه بیماری عصبی یا روانی
- داشتن سابقه افسردگی
انجام معاینه فیزیکی
این آزمایش ممکن است شامل معاینه موارد زیر باشد:
- واکنشها
- عملکرد حسی
- تعادل
بررسی فعالیت مغز
بررسی فعالیت مغز شامل موارد زیر است:
- حافظه کوتاه مدت
- حافظه بلند مدت
تشخیص آسیب مغزی با استفاده از دستگاهها
متخصص مغز و اعصاب ممکن است برای آگاهی از این که آسیب مغزی وجود دارد یا خیر از این دستگاهها استفاده کنید:
- اسکن ام آر آی
- سیتی اسکن: سیتی اسکن در تشخیص خونریزی مغز (به ویژه از آسیب) خوب عمل میکند.
- نوار مغزی: به پزشک اجازه میدهد تا محل و شدت فعالیت مغز را تعیین کند.
راه درمان بیماری فراموشی
خوشبختانه، در اکثر موارد، فراموشی بدون درمان از بین میرود. با این حال، اگر یک اختلال جسمی یا روحی نهفته وجود داشته باشد، در صورت امکان باید درمان شود. انواع راه درمان بیماری فراموشی که در ادامه توضیح میدهیم شامل موارد زیر است:
- دارو
- سایر روشهای درمانی
دارو برای درمان فراموشی
در حال حاضر هیچ دارویی برای بازگرداندن حافظه در بیماران مبتلا به فراموشی وجود ندارد. از آنجایی که فراموشی در اثر کمبود تیامین (ویتامین B1) است، تغذیه هدفمند میتواند به درمان فراموشی کمک کند. غلات سبوسدار، حبوبات (لوبیا و عدس)، آجیل، گوشت بدون چربی و مخمر منابع سرشاری از تیامین هستند. در زیر لیستی از انواع دارو برای درمان فراموشی رایج مورد استفاده برای درمان یا کاهش علائمی که موجب فراموشی میشوند، آمده است:
- تزریق آتیوان
- تزریق دیازپام
- لورازپام در ۰.۹ درصد سدیم کلراید داخل وریدی
- لورازپام در دکستروز ۵٪ داخل وریدی
- میدازولام
سایر راه های درمان فراموشی
از دیگر راه های درمان فراموشی که میتواند به بیماران کمک کند، عبارتند از:
- گاهی اوقات برای برخی بیماران روان درمانی راهی موثر است.
- هیپنوتیزم میتواند یک راه موثر برای یادآوری خاطراتی باشد که فراموش شدهاند.
- پشتیبانی خانواده برای بهتر شدن بیمار مبتلا به فراموشی حیاتی است.
- روانشناسان و روانپزشکان عقیده دارند که ابزارهای جهتدهی واقعیت مانند تصاویر، بوها و موسیقی میتواند موثر باشد.
- کار کردن با یک متخصص کار درمانی برای دریافت اطلاعات جدید به منظور جایگزینی خاطرات از دست رفته یا استفاده از خاطرات جدید به عنوان مبنای دستیابی به اطلاعات جدید.
- یادگیری روشهای مختلف برای تحلیل اطلاعات بطوری که ذخیرهی آن آسانتر باشد.
- یادگیری چگونگی بهترین استفاده از ابزارهای دیجیتالی، مانند تلفنهای هوشمند. گوشی هوشمند میتواند برای یادآوری بیمار در مورد رویدادهای مهم استفاده شود.
راه های تقویت حافظه و درمان فراموشی
از راه های تقویت حافظه که میتواند به درمان فراموشی نیز کمک کند، شامل موارد زیر است:
- استفاده از ارتباطات
- تمرین دادن مغز
- تنفس عمیق
- خندیدن
- مصرف ویتامین D
استفاده از ارتباطات برای بخاطر آوردن حقیقت
برای استفاده موثر از ارتباطات، میتوانید یک تصویر را در ذهن خود ایجاد کنید تا به شما در به یاد آوردن یک کلمه یا یک تصویر کمک کند.
استفاده از ارتباطات برای یادآوردی اعداد
برای بخاطر آوردن اعداد تنها باید عدد را به تکههای کوچکتر تقسیم کرده و تصاویری مرتبط با آن تکهها ایجاد کرد.
مغز خود را تمرین دهید
تمرین دادن منظم مغز باعث رشد آن و تحریک شکلگیری ارتباطات عصبی جدید میشود که در بهبود حافظه موثر است.
نفس عمیق بکشید
هنگامی که باید چیزی را به یاد آورید نفس عمیق بکشید.
اکثرا بخندید
خنده باعث تحریک چندین بخش از مغز میشود و بخشهایی که مسئول حافظه هستند نیز در میان آنها میباشند.
میزان مصرف ویتامین D را افزایش دهید
مطالعات نشان میدهد که ویتامین D کم ممکن است با کاهش عملکرد شناختی همراه باشد.
راههای پیشگیری از فراموشی
عادتهای سالم زیر میتواند خطر ابتلا به از یاد بردن چیزهای بخصوص، آسیبهای سر، دیوانگی، سکته مغزی و سایر علل احتمالی از دست دادن حافظه و فراموشی را کاهش دهد:
- از مصرف الکل و مواد مخدر اجتناب کنید.
- هنگام ورزش کردن، زمانی که در خطر ریسک بالای ضربه خوردن به سر هستید، از سرپوش محافظ استفاده کنید.
- در طول زندگی خود از نظر ذهنی فعال بمانید. برای مثال به کلاس بروید، مکانهای جدید را بگردید، کتابهای جدید بخوانید و بازیهای چالش برانگیز انجام دهید.
- از لحاظ جسمی در طول زندگی خود فعال باشید.
- از یک رژیم غذایی برای سلامت قلب، از جمله میوهها، سبزیجات، غلات سبوسدار و پروتئینهای کم چربی استفاده کنید.
- به اندازه کافی آب بنوشید.
:: برچسبها:
درمان ,
آلزایمر ,
فراموش ,
راههای ,
تقویت ,
حافظه ,
:: بازدید از این مطلب : 69
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 24 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
ام اس یک بیماری التهابی مرتبط با سیستم عصبی مرکزی است که علت و علائم متفاوتی دارد. از راه های درمان بیماری ام اس دارو درمانی و فیزیوتراپی است که مشورت با بهترین متخصص مغز و اعصاب به شما کمک میکند تا بهترین روش درمانی را انتخاب کنید.
بیماری ام اس چیست؟
تصلب بافت چندگانه یا ام اس یک بیماری طولانی مدت است که میتواند بر مغز، نخاع و اعصاب بینایی چشمها تاثیر بگذارد. بیماری ام اس باعث مشکلاتی در بینایی، تعادل، کنترل عضلات و سایر عملکردهای بدن میگردد.
تاثیرات آن اغلب برای هر شخص مبتلا به بیماری متفاوت است. برخی افراد دارای علائم خفیفی هستند و نیازی به درمان ندارند. سایر افراد در انجام امور روزمره مشکل پیدا میکنند.
بیماری ام اس ام اس چگونه بوجود میاد؟
ام اس یک بیماری التهابی مزمن در سیستم عصبی مرکزی (مغز و نخاع) است و زمانی رخ میدهد که سیستم ایمنی بدن به مواد چربی به نام میلین که برای محافظت از رشتههای عصبی دور آنها میپیچند، حمله میکنند. اعصاب بدون پوسته بیرونی آسیب میبینند و ممکن است بافت اسکار شکل بگیرد.
آسیب بدین معنی است که مغز نمیتواند سیگنالها را بطور مناسب در بدن ارسال کند. همچنین اعصاب آنطور که باید برای حرکت و احساسات کمک نمیکنند.
چه افرادی ام اس می گیرند؟
هر فردی میتواند دچار بیماری ام اس شود، اما احتمال ابتلا به آن در زنان دو برابر بیشتر است و معمولا بین ۱۵ تا ۶۰ سالگی تشخیص داده میشود. احتمال ابتلا به ام اس در صورتی که سابقه خانوادگی ابتلا به این بیماری یا سایر اختلالات خود ایمنی وجود داشته باشد، بالاتر است.
داشتن سابقه مونونوکلئوز و سیگاری بودن نیز خطر ابتلا به ام اس را افزایش میدهد .
چگونه بفهمیم ام اس داریم یا نه؟
علائم ام اس در مراحل اولیه میتوانند بطور مکرر ظاهر و برطرف شوند؛ ممکن است در یک دوره زمانی یک علامت داشته باشید و سپس به مدت چند ماه یا حتی چند سال هیچ علائمی نداشته باشید.
ام اس میتواند تاثیر بدی بر زندگی داشته باشد مگر اینکه بطور زود هنگام تشخیص داده شده و درمان شود.
علت بیماری ام اس (MS) در مردان و زنان چیست؟
پزشکان دقیق نمیدانند که چه عاملی باعث ام اس میشود، اما عوامل زیادی وجود دارند که به نظر موجب افزایش احتمال ابتلا به بیماری میشوند.
برخی علت بیماری ام اس عبارتند از:
- افرادی که دارای برخی ژنها هستند ممکن است بیشتر مستعد ابتلا به این بیماری باشند.
- سیگار کشیدن نیز میتواند خطر آن را افزایش دهد.
- برخی افراد ممکن است بعد از ابتلا به یک عفونت ویروسی مانند ویروس اپشتینبار یا هرپس ویروس انسانی ۶ که باعث میشود سیستم ایمنی بدن نتواند بطور طبیعی کار کند، دچار ام اس شوند. عفونت ممکن است موجب تحریک بیماری یا برگشت آن شود. دانشمندان در حال مطالعه بر روی رابطهی بین ویروسها و ام اس هستند، اما هنوز پاسخ واضحی نیافتهاند.
- برخی مطالعات نشان میدهند که ویتامین D که از نور خورشید دریافت میشود، موجب تقویت سیستم ایمنی بدن شده و از ابتلا به ام اس جلوگیری میکند. برخی افرادی که بیشتر مستعد ابتلا به بیماری هستند در صورتی که به نواحی آفتابی بروند، احتمالا کمتر در معرض خطر خواهند بود.
علت بیماری ام اس MS
عوامل و دلایل ابتلا به ام اس
برخی عوامل و دلایل ابتلا به ام اس که خطر ابتلا به بیماری را افزایش میدهند شامل موارد زیر است:
- سن
- جنسیت
- سابقه خانوادگی
سن
شروع بیماری در ۷۰ درصد از بیماران در سنین بین ۲۰ تا ۵۰ سالگی و متوسط آن ۳۰ سالگی است. این بیماری همچنین هم در افراد جوان و هم افراد مسن رخ میدهد. در موارد نادر قبل از ۱۵ سالگی یا بعد از ۶۰ سالگی نیز مشاهده شده است.
جنسیت
ام اس در زنان حدود ۲.۵ برابر بیشتر شایع است. شکاف جنسیتی در میان افرادی که در جوانی دچار ام اس میشوند بیشتر است. هرچند برخی مطالعات نشان میدهد که مردان در اثر بیماری بیشتر ناتوان میشوند.
سابقه خانوادگی
ابتلا به بیماری ممکن است برخی افراد را بیشتر مستعد ابتلا به آن کند، هر چند برای شخصی که تمام عوامل ژنتیکی که در ام اس نقش دارند را به ارث برده باشد، خطر ابتلا به آن تنها حدود ۲ تا ۴ درصد است.
برخی مطالعات نشان میدهند که اعضای خانوادهای که دچار ام اس هستند احتمالا در یک سن مشخص دچار بیماری میشوند. با این حال سابقه خانوادگی پیشبینی نمیکند که آیا یک عضو خانواده به همان شدت دچار بیماری میشود یا خیر.
علائم بیماری ام اس در مردان و زنان چیست؟
علائم بیماری ام اس در مردان و زنان عبارتند از:
- مشکل در راه رفتن
- احساس خستگی
- ضعف یا گرفتگی عضلانی
- تاری دید یا دوبینی چشم
- بیحسی و مور مور شدن
- مشکلات جنسی
- کنترل ضعیف مثانه یا روده
- درد
- افسردگی
- مشکل در تمرکز یا یادآوری
شروع سن بیماری ام اس
اولین علائم ام اس اغلب در سنین ۲۰ تا ۴۰ سالگی بروز پیدا میکنند. بیشتر افراد مبتلا به ام اس دچار حملاتی میشوند که مرحله عود بیماری نامیده میشود که طی آن شرایط بطور چشمگیری بدتر میشود. پس از این حملات معمولا دوره بهبودی است و علائم بهبود مییابند. برای سایر افراد، بیماری در طول زمان بدتر میشود.
انواع دورههای ام اس (ms)
ام اس اغلب بصورت یکی از سه دوره بالینی رخ میدهد که هر یک ممکن است خفیف، متوسط یا شدید باشند. این دورهها عبارتند از:
- عود کننده – فروکش کننده (RRMS)
- پیشرونده – اولیه (PPMS)
- پیشرونده – ثانویه (SPMS)
بیماری ام اس عود کننده – فروکش کننده (RRMS)
خصوصیت نوع ام اس عود کننده – فروکش کننده بهبودی نسبی یا کامل بعد از حملات است. این حالت شایعترین نوع ام اس میباشد و ۷۰ تا ۷۵ درصد از بیماران مبتلا به ام اس در ابتدا مبتلا به دوره عود کننده – فروکش کننده میشوند.
ام اس عود کننده – فروکش کننده
بیماری ام اس پیشرونده – اولیه (PPMS)
این نوع بیماری یک دوره پیشرونده از زمان آغاز است. علائم معمولا برطرف نمیشوند. ۱۵ درصد از افراد مبتلا به ام اس دچار نوع پیشرونده – اولیه هستند، هرچند تشخیص معمولا باید بعد از زمانی که فرد برای یک دوره زمانی با ناتوانی پیشرونده زندگی کرده اما حملات حادی را تجربه نکرده است، انجام شود.
ام اس پیشرونده
بیماری ام اس پیشرونده – ثانویه (SPMS)
ام اس پیشرونده – ثانویه در واقع دوره عود کننده – فروکش کنندهای است که بطور ثابتی پیشرونده میشود. در این حالت حملات و بهبودهای نسبی بطور مکرر رخ میدهند. از بین ۷۰ تا ۷۵ درصد از افرادی که دچار بیماری نوع عود کننده- فروکش کننده میشوند، بیشتر از ۵۰ درصد ظرف ۱۰ سال و ۹۰ درصد ظرف ۲۵ سال دچار نوع پیشرونده- ثانویه میشوند.
ام اس پیشرونده
تشخیص بیماری ام اس چگونه است؟
تشخیص بیماری ام اس میتواند دشوار باشد، زیرا علائم آن میتواند شبیه به بسیاری از اختلالات دیگر باشد. در صورتی که مبتلا به آن باشید، باید به متخصصی مراجعه کنید که مغز و سیستم عصبی را درمان میکند و متخصص مغز و اعصاب نام دارد. وی سابقه پزشکی شما را بررسی کرده و علائم کلیدی آسیب عصبی در مغز، نخاع و اعصاب بینایی را کنترل می کند.
هیچ آزمایش مشخصی وجود ندارد که بتواند ابتلا به ام اس را تایید کند. پزشک از چندین آزمایش برای معاینه شما استفاده خواهد کرد که شامل موارد زیر هستند:
- آزمایشهای خون برای کنترل بیماریهایی که باعث علائم مشابه میشوند، مانند بیماری لایم و ایدز
- تعادل، هماهنگی، بینایی و سایر عملکردهای خود را کنترل کنید تا متوجه شوید که اعصابتان چگونه عمل میکنند.
- آزمایشی که تصاویری دقیق از ساختارهای داخل بدن تهیه میکند که ام آر آی نام دارد.
- تجزیه و تحلیل مایعی که نقش ضربهگیر را در مغز و نخاع دارد و مایع مغزی نخاعی نامیده میشود. افراد مبتلا به ام اس معمولا دارای پروتئینهای خاصی در مایع مغزی نخاعی خود هستند.
- آزمایشهایی به نام پتانسیل برانگیخته که فعالیت الکتریکی مغز را اندازه میگیرد.
راه درمان قطعی ام اس (ms) چیست؟
در حال حاضر هیچ درمان قطعی برای ام اس وجود ندارد، اما برخی درمانها میتوانند موجب بهبود وضعیت بیمار شده و باعث شوند که بدن بطور مناسب عمل کند. برخی راه های درمان ام اس شامل دارو و فیزیوتراپی است.
درمان ام اس (ms)
دارو های ام اس
پزشک میتواند داروهایی را تجویز کند که ممکن است دوره بیماری را کاهش دهند، از حملات پیشگیری کرده یا آنها را درمان کنند، علائم را تسکین دهند یا به کنترل استرسی که میتواند همراه با بیماری باشد کمک کنند.
دارو های ام اس که ممکن است روند بیماری را کند کنند یا به درمان آسیب عصبی کمک کنند عبارتند از:
- اینترفرون بتا (Avonex ،Betaseron و Rebif)
- کوپلیمر-۱ (Copaxone)
- داکلیزوماب (Zinbryta)
- دالفامپریدین (Ampyra)
- دیمتیل فومارات (Tecfidera)
- ناتالیزوماب (Tysabri)
- میتوکسانترون (Novantrone)
- اوکرلیزوماب (Ocrevus)
- تری فلونومید (Aubagio)
ممکن است پزشک برای کوتاهتر کردن و کاهش شدت حملات ام اس استروئید تجویز کند. همچنین میتوان داروهای دیگری مانند شل کنندههای عضلانی، آرام بخش یا سم بوتولینوم (بوتاکس) را برای تسکین اسپاسمهای عضلانی و درمان برخی علائم دیگر امتحان کرد.
داروی اینترفرون
اینترفرونها و گلاتیرامر استات، مجموعا به عنوان «عوامل تغییر دهنده بیماری» شناخته میشوند، این عوامل تمایل دارند که به جای اثر گذاشتن بر روی علائم کنونی، دوره بیماری را تغییر دهند.
اینترفرونها به کلاسی از پیامرسانهای شیمیایی در بدن به نام ایکوسانوئیدها و سیتوکینها تعلق دارند که به تنظیم عملکرد سیستم ایمنی کمک میکنند (برخی از اینها تورم را افزایش داده و برخی آن را سرکوب میکنند).
اینترفرونها، که به کلاس سیتوکین از مواد شیمیایی تعلق دارند، عمدتا دارای فعالیتهای ضد ویروسی بوده، بر سیستم ایمنی اثر گذاشته و رشد تومور را مهار میکنند، اما آشکار نیست که کدام فعالیت اینترفرونها مسئول اثر معالج آنها بر روی بیماری ام اس میباشد.
انواع اینترفرون به صورت زیر میباشند:
- اینترفرون نوع یک
- اینترفرون نوع دو
اینترفرون نوع یک
اینترفرون آلفا (اینترفرون لکوسیت) با لکوسیتهای آلوده به ویروس و غیره ساخته میشوند. اینترفرون بتا (اینترفرون فیبروبلاست) با فیبروبلاستهای آلوده به ویروس یا سلولهای اپیتلیال آلوده به ویروس و غیره ساخته میشود.
اینترفرون نوع دو
اینترفرون گاما (اینترفرون ایمنی) با سلولهای T فعالشده و سلولهای NK خاصی تولید میشوند. اینترفرون گاما در پاسخ به تحریک آنتیژن (شامل آنتیژنهای ویروسی) یا میتوژن از لیمپوسیتها ساخته میشوند.
گلینیا (فینگولیمود)
فینگولیمود یک درمان برای ام اس عود کننده بسیار فعال میباشد. نام تجاری این دارو، گلینیا است. به نظر میرسد که انواع خاصی از سلولها در سیستم ایمنی شما، به نام سلولهای T و B، علت بسیاری از آسیبها در بیماری MS باشند.
این سلولها به طور طبیعی ویروسها و باکتریهایی که به بدن شما وارد میشوند را میکشند اما در ام اس، اینها باعث آسیب به اعصاب میشوند. فینگولیمود باعث میشود که این سلولها پس از ساخته شدن، نتوانند غدد لنفاوی را ترک کنند.
به این معنی که تعداد کمتری از این سلولها به مغز و ستون فقرات میرسند، جایی که آنها به پوشش (ملین) اطراف اعصاب حمله میکنند. فینگولیمود قرصی است که شما یک بار در روز مصرف میکنید.
عوارض جانبی محتمل فینگولیمود (گیلنیا)
اگر هر کدام از واکنشهای آلرژیک زیر را مشاهده کردید، بلافاصله با اورژانس تماس بگیرید:
- ایجاد توده
- تنفس دشوار
- تورم در صورت، لبها، زبان یا گلو
ریتوکسیماب در ام اس
ریتوکسیماب یک آنتیبادی مونوکلونال در مقابل پروتئین CD20 است، که مقدمتا در سطح سلولهای B سیستم ایمنی یافت میشود. ریتوکسیماب، باعث تخریب سلولهای B شده و برای درمان بیماریهایی که با تعداد بیش از حد سلولهای B، فعالیت زیاد سلولهای B، یا بد شکلی سلولهای B مشخص میشوند، مورد استفاده قرار میگیرد.
اینها شامل بسیاری از لنفومها، لوسمیها، وازنشها (رد پیوند اعضای بدن) و اختلالات خود ایمنی میباشند.
عوارض جانبی محتمل ریتوکسیماب (ریتوکسان)
اگر هر کدام از این نشانههای واکنش آلرژیک را داشتید، به دنبال رسیدگی فوری پزشکی باشید:
- تورم
- تنگی قفسه سینه
- مشکل در تنفس
- تورم صورت، لبها، زبان یا گلو
برخی از افرادی که تزریق ریتوکسیماب را دریافت میکنند، دارای واکنش به تزریق میباشند (در طول ۲۴ ساعت بعد از تزریق دارو به درون رگ). اگر موارد زیر را احساس کردید فورا پزشک خود را مطلع کنید:
- سرگیجه
- ضعف
- گیجی
- کوتاهی تنفس
- درد قفسه سینه
- تنفس همراه با خس خس
- سرفه ناگهانی
- طپش قلب یا احساس لرزش در قفسه سینه شدید،
داروی تیسابری
در صورتی که بیماری به علائم واقعی نرسیده باشد و به زودی تشخیص داده شود، لکوآنسفالوپاتی چند کانونی پیشرونده (PML) در بیماران مبتلا به مولتیپل اسکلروزیس (MS) که با تیسابری (ناتالیزوماب) درمان شده اند، با نتایج بهتری مرتبط هستند.
ضایعات مغزی محدود و پاسخهای ایمنی محافظت شده، نیز در بیمارانی که بهتر تغذیه میکنند، مشاهده شده است، اما محققان تاکید میکنند که یافتههای آنها هنوز قطعی نیست و اندازه کوچک مطالعه را مدنظر دارند.
احتمال دارد که برخی افراد دارای واکنش آلرژیک به تیسابری باشند. علائم این آلرژی شامل موارد زیر است:
- ایجاد تودهها
- خارش
- مشکلات تنفسی
- درد قفسه سینه
- حالت تهوع
- گر گرفتگی
- گیجی
- بیرون ریختن دانه
پس از دریافت دارو، میبایست تقریبا یک ساعت در مطب پزشک بمانید تا از عدم وجود واکنش آلرژیک اطمینان حاصل کنید.
داروی تکفیدرا
تکفیدرا یک درمان از راه دهان است که شامل کپسولهایی است که دو مرتبه در روز مصرف میشوند. تکفیدرا، که به صورت رسمی به نام BG-12 شناخته میشود، دی متیل فومارات میباشد، یک فرمولاسیون که به صورت خاص برای استفاده توسط افراد مبتلا به مولتیپل اسکلروزیس ساخته شد.
یک ترکیب مرتبط شیمیایی، به نام فومادرم (دی متیل فومارات و فوماریک اسید استرز) به مدت چند ده سال، در دوزهای بالاتر برای درمان فورانهای حاد پسوریازیس استفاده میشد.
گرچه مکانیسم دقیق عمل آن شناخته شده نیست، اما اینطور تصور میشود که تکفیدرا سلولها و مولکولهای ایمنی را مهار کرده و ممکن است خواص آنتی اکسیدانی داشته باشد که میتوانند در مقابل آسیب به مغز و ستون فقرات محافظت کنند.
عوارض جانبی احتمالی تکفیدرا
تکفیدرا میتواند باعث ایجاد عوارض جانبی جدی شامل موارد زیر باشد:
- واکنش آلرژیک (مانند تورم، تجمع، تورم در صورت، لبها، دهان یا زبان و دشواری تنفس)
- PML که یک عفونت نادر مغزی است که معمولا به مرگ یا ناتوانی شدید میانجامد.
- کاهش در تعداد گلبولهای سفید خون: پزشک باید آزمایش خون را پیش از شروع درمان با تکفیدرا و در زمان درمان بر روی شما انجام دهد.
- مشکلات کبد: پزشک باید آزمایشات خون را برای بررسی عملکرد کبد، پیش از شروع درمان با تکفیدرا و در صورت نیاز در طول درمان با آن، بر روی شما انجام دهد. اگر هر کدام از این عوامل را که نشاندهندهی مشکل کبدی هستند، در طول درمان مشاهده کردید، پزشک خود را بلافاصله مطلع کنید.
فیزیوتراپی بیماران ام اس
متخصص مغز و اعصاب در طول درمان، فیزیوتراپی ام اس و روشهای دیگری را برای کنترل علائم شما تجویز میکند. آگاهی و رعایت موارد زیر میتواند به شما کمک کند:
- متخصص فیزیوتراپی میتواند به شما ورزشهایی را آموزش دهد که قدرت و تعادل خود را حفظ کنید و خستگی و درد را کنترل نمایید.
- متخصص کاردرمانی میتواند روشهای جدیدی را برای برخی امور آموزش دهد تا کار کردن و مراقبت از خود آسانتر شود.
- در صورتی که در راه رفتن مشکل پیدا کنید، عصا، واکر یا بریسها میتوانند به شما کمک کنند.
- همراه با درمان میتوانید اقداماتی را برای تسکین علائم ام اس انجام دهید.
- بطور منظم ورزش کنید و از گرمای شدید پرهیز کنید تا انرژیتان افزایش یابد.
- با پزشک در مورد انجام یوگا جهت کاهش خستگی یا استرس مشورت کنید.
- مراقب سلامت روانی خود نیز باشید.
- درخواست کمک از خانواده، دوستان یا مشاور برای کنترل استرس یا اضطراب موثر است.
- گروههای حمایتی نیز محلی عالی برای ارتباط با سایر افراد مبتلا به ام اس میباشند.
مراقبتهای جانبی
برخی مراقبتهای جانبی که بیماران ام اس به آن نیاز دارند عبارتند از:
- بیماران میتوانند در انجام امور روزانه، صحبت کردن و راه رفتن مشکل داشته باشند.
- درمانها میتوانند علائم را کاهش دهند و پیشرفت بیماری را آهسته کنند.
- بیماران ام اس ممکن است نیاز به وسایل کمکی متعددی مانند عصا، واکر یا ویلچیر و دستههای مخصوص برای برس و مسواک داشته باشند.
راه های پیشگیری از بیماری ام اس
هیچ روش خاصی برای پیشگیری از ام اس وجود ندارد، اما با انجام برخی اقدامات میتوان احتمال ابتلا به ام اس را کاهش داد. این اقدامات شامل موارد زیر است:
- دریافت ویتامین D
- خوردن میوه به مقدار کافی
- قطع مصرف نوشیدنیهای رژیمی
- عدم مصرف لبنیات پرچرب
- پرهیز از چربیهای اشباع
- قطع مصرف الکل
:: برچسبها:
بیماری ,
ام اس ,
MS ,
راه ,
درمان ,
پزشکی ,
:: بازدید از این مطلب : 64
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
دلایل سردرد شدید و راههای درمان
سردرد ناراحتی بسیار شایعی است که اکثر ما آن را بارها تجربه کردهایم و این بیماری به سن، نژاد و جنسیت خاصی محدود نمیشود. سردرد شدید گاهی نشانه استرس یا اضطراب عاطفی است و گاهی پیامد ابتلا به اختلالهایی چون بیماری میگرن، فشار خون بالا، اضطراب یا افسردگی محسوب میشود که لازم است با پزشک مغز و اعصاب مشورت کنید.
سردرد مشکلات دیگری را نیز به دنبال دارد. برای مثال بیماران مبتلا به سردردهای میگرنی مزمن در انجام وظایف شغلی یا تحصیلی خود به مشکل برمیخورند.
پزشکان درمانهای متعددی را برای سردرد های شدید توصیه میکنند که از آن جمله میتوان به مصرف مسکن و ایجاد تغییراتی مفید در سبک زندگی مانند نوشیدن آب کافی یا بهبود کیفیت خواب اشاره کرد.
سردرد چیست؟
به دردی که از سر یا بخش بالایی گردن شروع میشود، سردرد گویند. منشا درد بافتها و ساختارهایی است که جمجمه یا مغز را دربر میگیرد؛ چرا که خود مغز هیچ عصبی ندارد که باعث ایجاد حس درد (فیبرهای درد) شود.
لایه بافتی نازکی، موسوم به پریوستئوم که در اطراف استخوانها وجود دارد، عضلات دربرگیرنده جمجمه، سینوسها، چشمها و بافتهای نازک پوشاننده سطح مغز و نخاع (مننژها)، سرخرگها، سیاهرگها و عصبها همگی ممکن است ملتهب یا تحریک شوند و به سردرد شدید دامن بزنند.
سردرد میتواند سنگین، تیز، ضرباندار، مداوم، دورهای، خفیف یا شدید باشد.
سردرد شدید نشانه چیست؟
پژوهشهای پزشکی نشان داده است که بیش از ۷۰ % از سردردها از مشکلات مربوط به مناسبات میانفردی، برای مثال اختلال در روابط شغلی نشأت میگیرد.
افسردگی و از دست دادن حافظه کوتاه مدت که بهرهوری و شادابی بیمار را نیز تحت الشعاع قرار میدهد، از جمله مشکلاتی است که در میان افراد دچار سردردهای مکرر شیوع بالایی دارد.
سردرد شدید و مزمن
از آنجایی که سردرد میتواند علامت عارضهای جدی باشد، چنانچه از سردرد شدید و مداوم یا مکرر رنج میبرید، حتما به پزشک مراجعه کنید.
اگر سردرد دردناکتر و آزاردهندهتر از سر دردهای قبلی ر ا تجربه میکنید و پس از مصرف مسکن بهبود نیافت یا با علائمی مانند گیجی و منگی، تب، تغییرات حسی و گرفتگی و کج شدن گردن همراه شد، به سرعت با پزشک تماس بگیرید.
متخصص مغز و اعصاب میتوانند علتهای سردرد را از جمله عفونت، سکته و یا استرس به خوبی تشخیص داده و درمانهای مناسب با نوع بیماری را تجویز نماید.
علت سردرد شدید و مزمن
علت سردرد شدید و مزمن شامل موارد زیر است:
- علل عصب شناختی
- عاملهای مرتبط با سبک زندگی
- عفونت و آلرژی
- زیادهروی در مصرف دارو
علل عصبشناختی
علل عصبشناختی سردرد عبارتند از:
- نورالژی اکسیپیتال
- آرتریت گیجگاهی
- نورالژی عصب سه قلو
نورالژی اکسیپیتال
دو عصب اکسیپیتال در ستون فقرات بالای گردن وجود دارد که از عضلههای جمجمه عبور میکند. تحریک یکی از این عصبها دردی ناگهانی مانند شوک الکتریکی و همراه با سوزش را در پی دارد. این درد غالبا فقط در یک سمت سر حس میشود.
آرتریت گیجگاهی
در این عارضه شریانهایی که خون را به سر و مغز میرساند، ملتهب شده و آسیب دیده است. این فشار به علائم دیگری چون اختلال دید، درد شانه یا مفصل ران، درد فک و کاهش وزن نیز دامن میزند.
نورالژی عصب سه قلو
این عارضه مزمن عصبهایی را درگیر میکند که پیامهای حسی صورت را به مغز منتقل میکنند. کوچکترین تحریک صورت انفجار درد را در پی خواهد داشت.
دلایل جدیتر سردرد که باعث بروز درد در یک سمت سر میشود، عبارت است از:
- وارد شدن ضربه به سر
- آنوریسم
- تومورهای خوشخیم یا بدخیم و سرطانی
علت سردرد شدید
عاملهای مرتبط با سبک زندگی
سردرد در اکثر موارد از عاملهای زیر نشأت میگیرد:
- استرس
- خستگی مزمن
- گرسنگی
- ناراحتیهای عضلات گردن
- عوارض جانبی داروها: برای مثال مصرف درازمدت داروهای مسکن غیر تجویزی
عفونت و آلرژی
آلرژیها و عفونتهای سینوسی نیز باعث سردرد شدید میشود. سردردهای ناشی از عفونتهای سینوسی نتیجه التهاب است که به فشار و درد پشت استخوانهای گونه و پیشانی منجر میشود.
زیادهروی در مصرف دارو
مصرف بیش از حد دارو برای درمان سردرد، خود باعث سردردهای شدید میشود. این نوع سردرد دومین اختلال شایع سردرد ثانویه با میزان شیوع ۵ % است.
اثر مصرف خودسرانه دارو معمولاً پس از بیدار شدن از خواب بیشترین شدت را دارد.
علائم سردرد شدید چیست؟
سردردهای شدید معمولا با علائم زیر همراه هستند:
- حالت تهوع
- استفراغ
- درد گرفتن چشمها هنگام نگاه کردن به نورهای درخشان (نورهراسی یا فوتوفوبیا)
- سرگیجه
- حساس به لمس بودن جمجمه
- احساس گرفتگی در سر
- سکته مغزی
انواع سردرد
سردرد به دو نوع اصلی تقسیمبندی میشود:
- سردردهای اولیه
- سردردهای ثانویه.
انواع سردرد
سردرد اولیه
سردرد اولیه به تنهایی یک بیماری محسوب میشود که علت آن فعالیت بیش از حد یا مشکلات ساختارهای حساس به سردرد است.
این ساختارها شامل عروق، عضلات و عصبهای سر و گردن میشود. همچنین سردرد اولیه گاهی پیامد تغییراتی است که در فعالیت شیمیایی مغز رخ میدهد.
میگرن، سردردهای خوشهای و سردردهای تنشی گونههای شایعی از سردرد اولیه به شمار میآید.
سردرد تنشی
سردرد تنشی شایعترین نوع سردرد است که در حدود ۷۵ % بزرگسالان مشاهده میشود. اگرچه سردرد تنشی معمولا در هر دو طرف سر حس میشود، اما ممکن است یک طرفه باشد یا همیشه فقط در یک سمت سر بروز یابد.
سردرد عصبی یا تنشی دردی سنگین یا فشار دهنده است که شانهها و گردن را نیز درگیر میکند.
سردرد میگرنی
سردرد میگرنی ممکن است یک طرفه یا دوطرفه باشد و با حساسیت به نور و صدا، استفراغ و حالت تهوع، تاری دید یا مورمور شدن نیز همراه باشد. سردرد میگرنی دردی شدید و ضرباندار است.
سردرد خوشهای
سردرد خوشه ای (کلاستر) غالبا دردناک است و فقط در یک طرف سر بروز مییابد. بیقراری، رنگ پریدگی یا برافروختگی پوست، قرمزی چشم سمت دردناک و آبریزشبینی سمت درگیر صورت نیز از علائم سردرد خوشه ای است.
سردرد خوشه ای درد شدیدی است که در گردن، صورت، سر و شانهها نیز منتشر میشود.
سردردهای ثانویه
سردرد ثانویه علامت وجود مشکلی است که عصبهای حساس به درد سر را تحریک کرده است. به بیان دیگر علائم سر درد در واقع از عارضه دیگری نشات میگیرد.
عاملهای متعددی منجر به سردرد ثانویه میشود که از آن جمله میتوان به نوشیدن مشروبات الکلی، تومور مغزی، مسمومیت با گاز مونواکسید کربن، سکته مغزی و خونریزی داخل یا اطراف مغز اشاره کرد.
تشخیص علت سردرد شدید توسط پزشک
پزشک معمولا میتواند سردرد را با توجه به شرح حال بیمار، نوع درد و زمان و الگوی حملهها تشخیص دهد. چنانچه ماهیت سردرد پیچیده تشخیص داده شود، پزشک برای تشخیص افتراقی و رد احتمال ابتلا به علل جدیتر درد، دستور آزمایشهایی مانند موارد زیر را میدهد:
- آزمایش خون
- رادیوگرافی
- اسکن مغز مانند سی تی اسکن و ام آر آی
سردردهایی که نیاز به متخصص مغز و اعصاب دارند
اگر سردرد شما با علائم زیر همراه است، حتما به پزشک متخصص مراجعه کنید:
- اگر سردرد شما، بدترین و شدیدترین سردردی است که به طور ناگهانی در طول عمر خود تجربه کرده اید
- سردرد در سنین بالای ۵۰ سال
- تغییر ماهیت و شدت و محل سردرد نسبت به سردرد های قبلی که تجربه داشته اید
- سردردی که با تغییر وضعیت بدن ایجاد و یا تشدید شود ( با ایستادن یا نشستن بدتر شده و با خوابیدن بهتر شود)
- سردرد به همراه حرکات غیر عادی بدن و یا تشنج
- سردردی که با بیماری زمینهای و یا تب ایجاد شود.
- صدای ضرباندار یا صدای همهمه و یا گردباد همراه با سردرد شنیده شود.
- سردرد بعد از ضربه به سر
- سردردی که با فعالیت ورزشی یا رابطه جنسی یا سرفه یا عطسه و یا بعد از حمام ایجاد شود.
- سردرد همراه با علائمی همچون کاهش سطح هوشیاری یا اختلال تکلم یا اختلال تعادل یا ضعف و بیحالی
- سردرد در بیماران مبتلا به ایدز یا سرطان
- سردردی که به داروهای مسکن معمولی پاسخ ندهد
داروهای سردرد و کاهش درد
اگرچه هیچ راهی برای درمان قطعی سردرد وجود ندارد، اما روشهای مختلفی برای تسکین سردرد پیشنهاد میشود که شامل تجویز دارو و روشهای دیگری مانند درمانهای مکمل میشود.
همواره قبل از شروع هر نوع درمان با پزشک معالج خود مشورت کنید و از مصرف خودسرانه داروهای زیر بپرهیزید:
- مسکن یا ضد دردهایی مانند آسپرین و پاراستامول (پانادول)
- مسکن یا ضد دردهای دارای کدئین (پانادئین)
- مسکن یا ضد دردهای حاوی آرامبخش (مرسیندول، فیورینال)
- داروهای غیراستروئیدی ضدالتهاب (NSAIDs) مانند ایبوپروفن (نوروفن)
به خاطر داشته باشید که مصرف فراوردههای دارویی فوق تحت نظر پزشک یا مطابق دستور مصرف، ایمن و موثر خواهد بود.
درمان سردرد شدید و مزمن
پیشگیری از سردردهای شدید با دارو
داروی مخصوص پیشگیری از سردرد باید هر روز مصرف شود (حتی اگر در طی روز سردردی نداشته باشید) تا احتمال بروز سردردهای شدید و ادامهدار کاهش یابد.
بعضی از داروهای پیشگیری از سردرد عبارتاند از:
- پیزوتیفن (ساندومیگران): این دارو پرکاربردترین داروی پیشگیری از سردرد است که اکثر پزشکان آن را تجویز میکنند.
- مسدود کنندههای بتا (بتالاک، لوپرسور، ایندرال، درالین): گیرندههای بتا یعنی گیرندههایی را مسدود میکند که آدرنالین از طریق آنها اثر خود را بر سیستم عصبی و عروق خونی به جا میگذارد.
- والپروات (اپیلیم) تعدیل کنندهای عصبی است که اثر آن در مقابله با اکثر سردردها اثبات شده است.
- آمیتریپتیلین و ضدافسردگیهای سه حلقهای مشابه (تریپتانول و اقلام مشابه) جدا از اثر ضد افسردگی، سردرد را نیز تسکین میدهند.
- متیسرژید (دسریل)
- عصاره گیاهی گل مینا که اثر آن در پیشگیری از سردرد میگرنی به اثبات رسیده است.
درمانهای خانگی سردرد
درمانهای خانگی زیر نیز به تسکین سر درد کمک میکند:
- نعناع: چای نعناع بنوشید.
- منیزیم: قرص منیزیم مصرف کنید.
- کمپرس سرد: از کمپرسهای سردی مانند کیسه یخ استفاده کنید.
- دوش آب داغ: دوش آب داغ میتواند درد را تسکین دهد.
تغییر در سبک زندگی
گاهی اوقات ایجاد تغییراتی ساده در سبک زندگی موثرتر از هر درمان دیگری است. بسیاری از بیماران با انجام اقدامات ساده زیر توانستهاند، بر سر درد آزاردهنده خود غلبه کنند:
- خواب منظم و کافی
- ورزش کردن
- نوشیدن آب کافی در طول روز
- خوردن غذاهای سالم
- ترک سیگار و دخانیات
- خودداری از استشمام عطرها یا بوهای تند
برای سردرد شدید پیش چه دکتری برم؟
برای سردرد شدید باید به دکتر مغز و اعصاب خوب مراجعه کنید. تخصص مغز و اعصاب تنها رشتهای است که به طور تخصصی در زمینه درمان انواع سردرد شامل سردرد خوشهای (کلاستر)، سردرد سینوزیتی، میگرنی، عصبی (تنشی) و … فعالیت میکند. دکتر متخصص با در نظر گرفتن شرایط و علائم بیمار، بهترین راهکار و روش را برای درمان ارائه میدهد.
بهترین متخصص سردرد تهران چه کسی است؟
دکتر فوق تخصص سردرد ابتدا به سخنان بیمار به صورت کامل گوش داده و سپس با بررسی علائم، علت سردرد را پیدا میکند. دکتر متخصص مغز و اعصاب با توجه به شرایط بیمار و نوع سردرد او، بهترین روش درمان را انتخاب میکند. برخی از روشهای درمان شامل تزریق با بوتاکس و دارودرمانی است.
:: برچسبها:
دلایل ,
سردرد ,
شدید ,
راههای ,
درمان ,
سر درد مزمن ,
:: بازدید از این مطلب : 62
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
دلایل و راههای درمان اختلالات خواب بزرگسالان
امروزه بسیاری از مردم به دلیل سبک زندگی شهری از اختلال خواب رنج میبرند. اختلالات خواب شامل بی خوابی، پر خوابی و یا خواب بی کیفیت است. در در این مقاله قصد داریم درباره مشکلات خواب صحبت کنیم و راهکارهای مناسبی جهت درمان اختلالات خواب ارائه دهیم.
به چه وضعیتی اختلال خواب گفته میشود؟
خواب یکی از مهمترین عملکردهای مغز است. در حقیقت، بسته به سن، بین یک سوم تا دو سوم از طول روز را در خواب هستیم. با اینکه علم خواب همچنان تا حد زیادی ناشناخته است، اما میدانیم که بی خوابی میتواند باعث مشکلات سلامتی و شناختی شود.
هر چیزی که در قابلیت خوابیدن اختلال ایجاد کند به عنوان اختلال خواب شناخته میشود. آسانترین راه برای تعیین و دستهبندی اختلالات خواب تقسیم کردن آنها به دو دسته است.
اولین دسته شامل مشکلاتی در خود مغز است که یا باعث خواب بیش از حد شده و یا مانع از خواب کافی میشوند. دومین دسته شامل مشکلات در سایر نواحی بدن است که در خواب ما اختلال ایجاد میکنند.
علت و درمان اختلالات خواب
چه زمانی باید برای درمان اختلالات خواب به پزشک مراجعه کرد؟
اگر اقدامات زیادی مانند اختصاص دادن زمان کافی برای خواب و تبدیل کردن اتاق خواب به محلی مناسب برای استراحت را امتحان کردهاید اما تاثیری نداشته است، پیشنهاد میکنیم که به پزشک مغز و اعصاب در زمینه اختلالات خواب مراجعه نمایید.
وی علت اختلال خواب شما از جمله اضطراب، سندرم پای بیقرار یا حتی شیوه زندگی غلط را تشخیص داده و سپس درمانهایی مانند تمدد اعصاب، دارو یا پرهیز از کافئین یا سایر مواد غذایی را توصیه میکند.
دلایل اختلال خواب چیست؟
علت اختلال خواب میتواند شامل موارد زیر باشد:
- افسردگی و اضطراب
- عوارض روانپزشکی مانند اسکیزوفرنی و افسردگی
- مصرف دارو
- تغییرات خواب در حین یائسگی
- نارسایی قلبی و مشکلات ریوی
- بیماری مزمن مانند دیابت، آرتروز، ایدز، لوپوس، بیماری پارکینسون، آلزایمر و ام اس
- مشکلات خواب ناشی از بارداری
- پیری
- شیوه زندگی مانند نوشیدن بیش از حد چای یا قهوه
علائم اختلال خواب را بشناسید
علائم و نشانه های اختلال خواب شامل موارد زیر است:
- مشکل در خوابیدن و بیدار شدن
- احساس خستگی حتی بعد از یک خواب خوب شبانه
- خروپف کردن
- در طول روز به خواب میروید.
- دچار افسردگی، اضطراب یا استرس هستید.
انواع اختلالات خواب
انواع اختلال خواب شامل موارد زیر است:
- بی خوابی
- حمله خواب
- سندرم پای بی قرار
- پرخوابی
- خواب پریشی یا اختلال رفتاری خواب در مرحله حرکات سریع چشم
- وقفه تنفسی در خواب
بی خوابی
بی خوابی اغلب مرتبط با مشکل در خواب رفتن، مشکل در خواب ماندن یا زود بیدار شدن از خواب میباشد. در برخی موارد، بیمارانی که دچار بیخوابی هستند بعد از بیدار شدن احساس شادابی نمیکنند که میتواند بر توانایی عملکرد آنها در طول روز تاثیر بگذارد. اختلال خواب در بزرگسالان معمولا از این نوع است.
حمله خواب
حمله خواب وضعیتی است که با افزایش خواب آلودگی در طول روز وجود دارد و گاهی اوقات مرتبط با حملههای غیر ارادی خواب به نام کاتاپلکسی است. بیماران مبتلا به حمله خواب اغلب نیاز به یک ارزیابی کامل خواب دارند که ممکن است شامل تست خواب در طول شب و روز جهت نظارت بر خواب باشد.
سندرم پای بیقرار
سندرم پای بیقرار، احساس شدید و ناراحت کننده در پاها قبل از خوابیدن است. سندرم پای بیقرار یک علت شایع بیخوابی و اختلال خواب به شمار میرود و ممکن است در طول دورههایی از روز نیز باعث علائمی شود.
این اختلال خواب میتواند ناشی از برخی داروها، کمبود آهن، آسیب عصبی، بارداری و سایر شرایط پزشکی مانند دیابت باشد. در برخی مورد، بیماران مبتلا به سندرم پای بیقرار دچار حرکات اندام بدن یا افزایش فعالیت عضلانی در طول خواب میشوند که تحت عنوان اختلال حرکات دورهای اندام شناخته میشود.
پرخوابی
افراد مبتلا به پر خوابی احساس خواب آلودگی بیش از حد در طول روز دارند و ممکن است برای دورههای طولانی مدت در طول شب بخوابند. آنها اغلب در طول روز احساس خستگی و کج خلقی میکنند و نمیتوانند عملکرد بالایی در کار، خانواده یا شرایط اجتماعی داشته باشند.
پرخوابی ممکن است مرتبط با یک اختلال خواب دیگر مانند حمله خواب یا وقفه تنفسی در خواب، داروها یا سایر شرایط پزشکی باشد.
اختلال خواب و پر خوابی
خواب پریشی یا اختلال رفتاری خواب در مرحله حرکات سریع چشم
خواب پریشی به معنی اختلال آشفتگی خواب است که با انتقال مغز از بیداری به خواب، از خواب به بیداری یا در حین ترکیی از حالت خواب و بیداری رخ میدهد. این وضعیت میتواند همراه با رفتارهای پیچیده و اختلالات روانی باشد.
نمونههایی از آن شامل راه رفتن در خواب، هراس شبانه و حرکت کردن در حین دیدن رویا میباشد. افراد مبتلا به خواب پریشی ممکن است در طول خواب لگد بزنند.
درمان اختلالات خواب
وقفه تنفسی در خواب
خروپف ممکن است تنها باعث ناراحتی دیگران باشد، اما در بسیاری از افراد از علائم آپنه انسدادی خواب است که در طی آن نفس کشیدن در اثر بسته شدن راه هوایی چندین بار در طول خواب به مدت ۱۰ ثانیه یا بیشتر قطع میشود.
افراد مبتلا به وقفه تنفسی در خواب ممکن است در اثر احساس خفگی یا نفس نفس زدن در طول شب بیدار شوند. این اختلال خواب میتواند باعث افت میزان اکسیژن در بدن شده و مانع داشتن خوابی راحت در طول شب گردد و در نتیجه موجب خستگی و مشکل در تمرکز در روز بعد شود.
راه های درمان اختلالات خواب چیست؟
درمان شما بستگی به نوع مشکل خواب خواهد داشت. در ادامه به بررسی روش های درمان هر یک از انواع خواب میپردازیم تا متوجه شویم اختلال خواب را چگونه درمان کنیم.
درمان بی خوابی
بی خوابی را میتوان با روشهای زیر درمان کرد:
- قرص خواب
- داروهای کاهش اضطراب
- ملاتونین
قرص خواب
پزشکان اغلب برای بی خوابی مزمن قرص های خواب مانند زولپیدم، اسزوپیکلون و راملتیون تجویز میکنند.
داروهای کاهش اضطراب
بنزودیازپین یکی از بهترین انواع داروهای ضد اضطراب میباشد.
ملاتونین
ملاتونین یک هورمون طبیعی است که در داروهای افراد میانسال و مسن مبتلا به مشکلات خواب استفاده میشود. با وجود اینکه این دارو مبتنی بر ماده طبیعی است اما پزشکان تنها یک دورهی اولیهی سه هفتهای را توصیه میکنند.
درمان وقفه تنفسی در خواب
از پزشک بپرسید که آیا نیاز به دستگاه فشار مثبت مداوم راه هوایی است یا خیر. برای استفاده از این دستگاه هنگام خواب از ماسکی استفاده میشود که فشار هوای داخل گلو را بالا میبرد. این امر باعث باز نگهداشتن راه هوایی میشود تا بتوانید بهتر بخوابید. پزشک ممکن است دارویی را برای کمک به بیدار ماندن و درمان فقدان ناگهانی کنترل عضلانی هنگام بیدار شدن تجویز کند.
درمان سندرم پای بیقرار
داروهای تجویزی که ممکن است کمک کنند عبارتند از:
- هوریزانت (گاباپنتین اناکاربیل)
- کلونوپین (کلونازپام)
- میراپکس (پرامیپکسول)
- نئوپرو (روتیگوتین)
- رکوئیپ (روپینیرول)
درمان فلج خواب
فلج خواب احساس هوشیاری اما عدم توانایی برای حرکت است. این وضعیت زمانی رخ میدهد که یک شخص بین مراحل بیداری و خواب قرار دارد. در طول این دوره گذار، ممکن است به مدت چند ثانیه تا چند دقیقه نتوانید حرکت کنید یا حرف بزنید.
درمان هر گونه شرایط زمینهای مانند حمله خواب ممکن است در صورتی که مضطرب باشید یا نتوانید درست بخوابید موثر باشد. این درمانها ممکن است شامل موارد زیر باشند:
- بهبود عادات خواب برای مثال ۶ تا ۸ ساعت خوابیدن در هر شب
- استفاده از داروهای ضد افسردگی در صورتی که برای کمک به تنظیم چرخه خواب تجویز شده باشند.
- درمان هر گونه مشکلات روحی روانی که ممکن است در فلج خواب نقش داشته باشند.
- درمان سایر اختلالات خواب مانند حمله خواب یا گرفتگی عضلات پا
درمان حمله خواب
حمله خواب یک اختلال عصبی است که بر کنترل خواب و بیداری تاثیر میگذارد. افراد مبتلا به حمله خواب، خواب آلودگی بیش از حد و دورههای متناوب و غیر قابل کنترل به خواب رفتن را در طول روز تجربه میکنند.
اخیرا دارویی معرفی شده که برای افراد مبتلا به حمله خواب همراه با کاتاپلکسی موثر است. این دارو که Xyrem نام دارد به افراد مبتلا به حمله خواب کمک میکند تا خواب شبانه بهتری داشته باشند و در طول روز کمتر احساس خواب آلودگی کنند.
اهمیت بهداشت خواب در درمان اختلال خواب
بهداشت خواب عاداتی است که باید در طول روز و قبل از خواب انجام بدهید تا خواب راحت و پیوستهای داشته باشید.
این عادات عبارتند از:
- هر شب در یک زمان مشخص به تخت بروید و در یک ساعت مشخص نیز بیدار شوید.
- در طول روز چرت نزنید.
- کارها یا بحثهای استرسزا را چند ساعت قبل از خواب قطع کنید.
- قبل از خوابیدن آرام شوید. میتوانید نفس عمیق، دعا کردن، حرکات کششی ملایم، تمدد اعصاب یا خاطره نویسی را امتحان کنید.
- اتاق خواب خود را تاریک، آرام و خنک نگه دارید. در صورت نیاز از گوشگیر یا چشمبند استفاده کنید.
- به اتاق دیگری بروید و کتاب بخوانید یا یک کار آرامش بخش و بیصدا انجام دهید.
- از کافئین اجتناب کنید.
- قبل از خوابیدن الکل ننوشید.
- سیگار کشیدن را ترک کنید.
- دمای اتاق را تا حد مطلوب تنظیم نمایید.
- در طول روز ورزش کنید.
- ماساژ بخصوص بر روی پاها را امتحان کنید.
- دوش بگیرید.
- مایعات گرم مانند شیر بنوشید.
- به یک موسیقی آرامش بخش گوش کنید.
:: برچسبها:
پزشکی ,
درمان ,
اختلالات ,
خواب ,
بزرگسالان ,
:: بازدید از این مطلب : 79
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
درمان دیسک گردن یا فتق دیسک گردن
دیسک گردن که تحت عنوان فتق دیسک گردن نیز شناخته میشود، یک بیماری شایع در میان مردم است. یکی از دلایل شایع آن میتواند سبک زندگی ماشینی و نشستن ساعتهای متوالی پشت کامپیوتر باشد. در صورت تشخیص دیسک گردن در مراحل اولیه میتوان آن را با ورزش و فیزیوتراپی کنترل کرد. در این مقاله درباره این مشکل صحبت میکنیم و روشهایی برای درمان دیسک گردن ارائه خواهیم داد.
دیسک گردن چه زمانی رخ میدهد؟
میلیونها نفر از درد گردن، شانه و بازو رنج میبرند. با وجود اینکه دلایل متعددی میتواند منجر به این مشکل شود، اما یک دلیل شایع آن، دیسک گردن است. دیسکها که در نقش جذب کننده ضربه برای ستون فقرات عمل میکنند، در بین استخوانهای مهره ستون فقرات واقع شدهاند.
هر دیسک دربرگیرنده یک نوار بیرونی لاستیک مانند (به نام آنولوس فیبروزوس) است که یک ماده ژل مانند (به نام نوکلئوس پالپوزوس) را احاطه کرده است.
دیسک گردن زمانی رخ میدهد که قسمت بیرون دیسک گردن دچار شکستگی یا ترک شده و ماده ژل مانند داخل دیسک به بیرون نشت کند و بر کانال نخاعی یا ریشههای اعصاب فشار وارد کند. علاوه بر این، نوکلئوس یک ماده شیمیایی آزاد میکند که میتواند باعث تحریک اعصاب اطراف و در نتیجه التهاب و درد گردد.
آیا دیسک گردن خطرناک است؟
دیسک گردن که تحت عناوین بیرون زدگی دیسک، لغزش دیسک یا فتق دیسک نیز شناخته میشود، یک وضعیت بسیار دردناک است. دیسک گردن اغلب در افراد میانسال مشاهده شده و بیشتر زمانی رخ میدهد که فشار زیادی بر روی یک ستون فقرات سالم وارد میشود.
ستون فقرات متشکل از تعداد زیادی استخوان مهره است که با دیسکهای ژلهای از هم جدا شدهاند. در صورتی که در اسرع وقت به پزشک مراجعه کنید با انجام چند نوع ورزش میتوان قبل از نیاز به جراحی این مشکل را درمان کرد و خطرات دیسک گردن به حداقل برسد. در مراحل ابتدایی، داروهای ضد التهابی نیز در کاهش گردن درد موثر هستند.
دیسک گردن
علت دیسک گردن چیست؟
بیشتر موارد دیسک گردن در اثر یک فشار ناگهانی بر گردن رخ میدهند. این حالت در حین حرکاتی که منجر به خم و راست شدن یا پیچش ناگهانی گردن میشوند اتفاق میافتد؛ برای مثال در اثر افتادن یا تصادف با خودرو.
گاهی اوقات فتق دیسک گردن بطور تدریجی طی چند هفته یا چند ماه رخ میدهد. هرچند عوامل خطری وجود دارند که میتوانند احتمال ابتلا به دیسک گردن را افزایش دهند، از جمله این عوامل میتوان به موارد زیر اشاره کرد:
- افزایش سن
- سابقه ضربه به ستون فقرات
- شیوه زندگی
تاثیر افزایش سن بر روی دیسک گردن
با افزایش سن، دیسکها به تدریج خشک میشوند که بر استحکام و انعطاف پذیری آنها تاثیر میگذارد.
سابقه ضربه به ستون فقرات
سابقه ضربه به ستون فقرات گردنی در گذشته میتواند باعث ابتلا به دیسک گردن شود.
شیوه زندگی
عدم انجام ورزش منظم، نداشتن رژیم غذایی متعادل و استفاده از دخانیات نقش عمدهای در مشکلات دیسک دارند. علاوه بر این، وضعیت بد قرارگیری بدن، وزنه زدن بصورت نامناسب یا مکرر و حرکات پیچشی میتوانند فشار اضافهای را بر ستون فقرات گردنی وارد کنند.
دیسک گردن چه علائمی دارد؟
علائم دیسک گردن ممکن است شامل موارد زیر باشند:
- درد مبهم یا شدید در گردن یا بین تیغههای شانه که میتواند در برخی حالات یا انجام برخی حرکات بدتر شود.
- دردی که به طرف بازو، دستها یا انگشتان دست کشیده میشود (این وضعیت رادیکولوپاتی نامیده میشود)
- بیحسی یا مور مور شدن شانه یا دست
نحوه تشخیص دیسک گردن
درمان مناسب همواره بر اساس تشخیص دقیق انجام میشود. فرآیند تشخیص دیسک گردن عبارتست از:
- بررسی سابقه پزشکی
- معاینه فیزیکی
- آزمایشهای تشخیصی
سابقه پزشکی
پزشک در مورد علائم شما، شدت آنها و درمانهایی که انجام دادهاید سوالاتی میپرسد.
معاینه فیزیکی
شما بطور دقیق معاینه میشوید تا محدودیتهای حرکت، مشکل در تعادل و درد کنترل شود. در حین معاینه، پزشک عدم وجود رفلکس در اندام، ضعف عضلانی، فقدان حس یا سایر نشانههای آسیب نخاعی را بررسی میکند.
آزمایشهای تشخیصی
بطور کلی پزشکان ابتدا از تصاویر رادیوگرافی ساده استفاده میکنند که با کمک آنها میتوان سایر مشکلات مانند وجود عفونت را بررسی کرد. سی تی اسکن و ام آر آی نیز اغلب برای بررسی سه بعدی ستون فقرات کمری و کمک به شناسایی دیسک گردن مورد استفاده قرار میگیرد.
درمان دیسک گردن
برخی موارد دیسک گردن نیازی به جراحی ندارند. چندین درمان غیر جراحی وجود دارند که میتوانند به تسکین علائم دیسک گردن کمک کنند.
درمان غیر جراحی دیسک گردن شامل موارد زیر است:
- ورزشهای فیزیوتراپی
- دارو درمانی
ورزش برای دیسک گردن
پزشک متخصص مغز و اعصاب برخی روشهای فیزیوتراپی را برای درمان دیسک گردن بدون نیاز به عمل جراحی توصیه خواهد کرد. این روشها عبارتند از:
- کشش گردن
- کشش گردن (لیفت سر)
- پایین آوردن چانه
- به داخل کشیدن چانه
- حرکت ایزومتریک
کشش گردن
بر روی کمر روی یک میز بخوابید بطوری که پایین گردن در راستای لبه تخت باشد. به آرامی سر خود را پایین ببرید و اجازه دهید آویزان شود. اگر این کار باعث بدتر شدن درد میگردد یا درد را به طرف پایین یا بازو ارسال میکند، حرکت را ادامه ندهید. به مدت یک دقیقه در این وضعیت بمانید و سپس یک دقیقه استراحت کنید و ۵ تا ۱۵ بار این حرکت را تکرار کنید.
کشش گردن (لیفت سر)
بر روی شکم روی یک تخت بخوابید بطوری که دستها در دو طرف باشند و سر از روی تخت آویزان باشد. به آرامی سر خود را بالا ببرید و گردن را برخلاف جاذبه زمین به بالا بکشید. ۵ تا ۱۵ ثانیه در این وضعیت بمانید و ۱۵ تا ۲۰ بار این حرکت را تکرار کنید.
پایین آوردن چانه
روی کمر دراز بکشید بطوری که سر روی تخت باشد و دستها در دو طرف بدن قرار بگیرند. چانهی خود را به طرف سینه بکشید و حالت غبغب ایجاد کنید. ۵ تا ۱۰ ثانیه در این وضعیت بمانید و این حرکت را ۱۵ تا ۲۰ بار تکرار نمایید.
به داخل کشیدن چانه
پشت به دیوار بنشینید یا تکیه دهید در حالی که دستها در دو طرف بدن باشند. آرنجهای خود را ۹۰ درجه خم کنید. شانهها را به طرف پایین و عقب حرکت داده و پشت بازوهای خود را به سمت دیوار فشار دهید.
حرکت ایزومتریک
صاف بنشینید، شانههای خود را شل بگیرید و دست خود را روی پیشانی قرار دهید. بدون حرکت سر، پیشانی خود را به طرف دست فشار دهید. به مدت ۵ تا ۱۵ ثانیه در این حالت بمانید و ۱۵ بار این حرکت را تکرار کنید.
 درمان دیسک گردن با ورزش درمان دیسک گردن با ورزش
ورزشهای مضر برای دیسک گردن
حرکات کششی ممکن است برای افراد مبتلا به دیسک گردن که دارای عضلات سفتی در اطراف ناحیه دردناک هستند، سودمند باشد. گاهی اوقات کشش میتواند باعث بدتر شدن درد و کند شدن روند بهبودی گردد.
همیشه در صورتی که درد افزایش پیدا کرد یا به طرف ستون فقرات کشیده شد، هر گونه حرکت کششی را متوقف کنید. همچنین باید از برخی فعالیتها اجتناب کنید.
در برخی از موارد ورزش دیسک گردن ممکن است برای بیمار اثر عکس داشته باشد. ورزش های مضر برای دیسک گردن عبارتند از:
- ورزشهای تماسی
- کشش بیش از حد
- وضعیت بد بدن
ورزشهای تماسی
از انجام ورزشهای تماسی مانند فوتبال، بسکتبال، راگبی، کاراته و بوکس اجتناب کنید. این ورزشها خطر قرارگیری در معرض ضربههای شدید را افزایش میدهند که میتوانند وضعیت قرارگیری ستون فقرات گردنی را بدتر کرده و علائم بیمار را تشدید کنند.
علت و عوامل ایجاد دیسک گردن
کشش بیش از حد
با اینکه کشش سبک گردن ممکن است مفید باشد، اما باید از کشش شدید گردن پرهیز کنید. کشش بیش از حد میتواند باعث اعمال فشار بسیار زیادی روی گردن شود که ممکن است فشار وارده بر دیسک گردن را افزایش داده و از بهبود آن جلوگیری کند.
وضعیت بد بدن
به منظور جلوگیری از تشدید دیسک گردن باید از وضیت بد قرارگیری بدن اجتناب کنید. این حالات مانع از وضعیت صحیح گردن و بهبود دیسک گردن میگردد.
دارو درمانی دیسک گردن
دیسک گردن در صورتی که درد ناشی از آن خفیف تا شدید باشد اغلب با داروهای ضد التهابی غیر استروئیدی درمان میشود. تزریق استروئید اپیدورال ممکن است با استفاده از یک سوزن نخاعی تحت هدایت اشعه ایکس انجام شود تا دارو به محل دقیق فتق دیسک اعمال گردد.
جراحی دیسک گردن
در صورتی که گزینههای درمانی محافظه کارانه مانند فیزیوتراپی و دارو درمانی باعث کاهش یا توقف درد نشوند، ممکن است پزشک عمل جراحی دیسک گردن را توصیه کند. مزایای جراحی همواره باید با دقت در برابر خطرات آن سنجیده شود.
جراحی دیسک گردن
متقاضیان عمل جراحی بیمارانی هستند که این شرایط را دارند:
- کمر درد شدید و همچنین درد در پاها که باعث محدود شدن فعالیت و اختلال در کیفیت زندگی شده باشد.
- اختلال عصبی پیشرونده مانند ضعف یا بیحسی پاها رخ دهد.
- عدم وجود عملکرد طبیعی روده و مثانه
- مشکل در ایستادن یا راه رفتن
- دارو و فیزیوتراپی موثر نباشند
- بیمار دارای وضعیت سلامتی خوبی باشد
تصمیمگیری در مورد انجام جراحی دیسک گردن از جلو (جراحی قدام) و جراحی دیسک گردن از پشت (جراحی خلفی) بستگی به محل دقیق فتق گردن و نیز تجربه و ترجیح جراح دارد. ممکن است بخشی از لامینا از طریق لامینوتومی برداشته باشد و پس از آن دیسکتومی انجام شود.
لامینوتومی به معنی یک بازشدگی در لامینا جهت تسکین فشار وارده بر ریشههای عصبی میباشد. بعد از برداشتن دیسک، اغلب ستون فقرات نیاز به تثبیت خواهد داشت. این امر با استفاده از نصب صفحه و پیچهایی در گردن و اغلب فیوژن ستون فقرات انجام میگیرد.
:: برچسبها:
درمان ,
دیسک ,
گردن ,
فتق ,
دیسک گردن ,
:: بازدید از این مطلب : 74
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
راههای خلاص شدن از بختک یا فلج خواب
حتما شما نیز برای یک بار هم که شده بختک یا فلج خواب را تجربه کرده اید. این مسأله در برخی از افراد شدیدتر است و هر چند وقت یک بار در میانههای شب باعث بی خوابی و حتی هراسشان میشود.
به گزارش گروه وبگردی خبرگزاری صدا و سیما، بسیاری این پدیده را به علوم ما بعد الطبیعه نسبت میدهند و برخی دیگر هم عواملی، چون پرخوری را در آن دخیل میدانند. در ادامه قصد داریم پدیدهای به نام بختک یا فلج حین خواب را از دیدگاه علمی مورد بررسی قرار دهیم.
بختک یا فلجِ خواب چیست؟
از خواب بیدار میشوید، اما نمیتوانید از جای خود برخیزید. چشمان شما در زیر پلکهای لرزان و سنگین تان به اطراف میگردند، اما امکان حرکت دادن سایر اعضای بدن تان وجود ندارد.
نوعی جسم سنگین را روی قفسه سینه خود حس میکنید که گویی گلویتان را فشار میدهد و راه تنفس را بر شما بسته است.
در همین حین موجودی سایه وار و وحشتناک مقابل چشمانتان شکل میگیرد. این یک رؤیا نیست و فرقی ندارد که تا به حال چند بار چنین شرایطی را تجربه کرده اید، در هر صورت، هر بار همین شرایط عجیب و دشوار را تجربه میکنید.
زمانی که این اتفاق را در دوران کودکی خود تجربه میکردید، دست موجودات شیطانی و فرازمینی را در کار میدانستید، اما حال باید به شما اعلام کنیم که این موضوع ریشه علمی دارد و با نام فلج در خواب یا به شکل عامیانه بختک از آن یاد میشود.
در سال ۲۰۱۱ میلادی نتایج حاصل از ۳۵ تحقیق که روی بیش از ۳۶ هزار فرد داوطلب انجام گرفت در قالب مقالهای علمی منتشر شد که بر اساس آن عوامل اجتماعی و روانشانسی متعددی در شکل گیری این پدیده نقش دارند.
پژوهشگران مقاله مورد بحث، دریافتند که ۷.۶ درصد از کل جمعیت پدیده فلج خواب را تجربه میکنند که این میزان در گروههای با خطرپذیری بالا (مثلا دانش آموزانی که الگوهای خوابشان دچار اختلال میشود) برابر با ۲۸.۳ است.
براساس این تحقیق همچنین در افرادی که از اختلالات روحی نظیر دلهره و افسردگی رنج میبرند، میزان تجربه فلج در خواب برابر با ۳۱.۹ درصد برآورد شد.
فلجِ خواب (Sleep Paralysis)، حالتِ اختناق، سنگینی، قفل شدنِ بدن و عدمِ تواناییِ حرکتِ اندامهایِ بدن مخصوصا دستها و پاها است که گاهی به هنگامِ خواب به انسان دست میدهد.
راه رهایی از بختک یا فلجِ خواب چیست؟
در این شرایط، فرد دچارِ ترسِ شدیدی شده و علیرغمِ تلاشی که برای بیدار و بلند شدن میکند، تلاشِ او بی نتیجه است و لذا وحشت و احساسات بسیار ناخوشایندِ فرد، بیشتر میشود. رؤیایِ وحشتناکِ توأم با احساسِ خفگیِ بختک، در نهایت انسان را از خواب میپراند؛ ولی در اصل، مشاهدات و احساساتِ ناشی از این عارضه، آنقدر واقعی به نظر میرسد که شخص فکر میکند در حالِ تجربه یِ امورِ ماوراء الطبیعه است!
طبقِ تحقیقاتِ انجام شده، تقریبا ۷٪ افرادِ بزرگسال و نزدیک به ۳۲٪ بیماران روحی- روانی، در طولِ زندگیِ خود، حداقل یک بار فلجِ خواب را تجربه میکنند. چند مطالعه نیز نشان میدهد که ۳۶٪ از تمامیِ مواردِ بختک، در سنینِ بینِ ۲۵ تا ۴۴ سالگی رخ میدهد.
کابوسِ بختک که معمولأ بینِ چند ثانیه تا چند دقیقه بیشتر به طول نمیانجامد، غالبا هنگامِ بلوغ شروع شده و در سنِ ۲۰ تا ۳۰ سالگی، افزایش مییابد. فلجِ خواب معمولأ در مردان و زنان، به نسبتِ مساوی رخ میدهد.
بختک، اختلالِ بی خطری است، هیچگونه عارضه یِ جسمی به دنبال ندارد، در عرضِ چند لحظه پایان مییابد و به ندرت با مشکلاتِ عمیقِ روانی، مرتبط میباشد.
به گفته دانیل دنیس کاندیدای دکتری در رشته علوم اعصاب و پژوهشگر پروژه فلج در خواب، زمانی که فرد این پدیده را تجربه میکند کاملا هوشیار است. در واقع تصور میشود که در چنین مواقعی، ذهن بیدار، اما بدن همچنان خواب است.
چرا نمیتوانید حرکت کنید
خواب سه یا چهار مرحله در وضعیت غیر از REM (یا حرکت سریع چشم) و یک مرحله در این وضعیت دارد. انسان در تمامی این مراحل میتواند خواب ببیند با این حال زمانی که چشمها حرکت سریعی را تجربه میکنند خوابها عمیقتر بوده و شکلی شبیه به واقعیت دارند.
در این بازه زمانی، مغز نیز فعال میماند و آنطور که دنیس توضیح میدهد شرایط انسان در چنین وضعیتی شبیه به طول روز است. به گفته او در زمان حرکت سریع چشمان، انسان به این خاطر دچار ناتوانی حرکتی میشود که نمیخواهد از رؤیاهایش خارج شود و از این پدیده تحت عنوان بی حالی REM یاد میشود.
بسیاری از افرادی که در این وضعیت از خواب بیدار میشوند صرفا چشمان خود را گشوده و به سرعت شروع به حرکت میکنند. اما آنها که فلج در خواب را تجربه میکنند آنطور که دنیس میگوید در واقع نوعی «اختلال در ساعت مولکولی» را پشت سر میگذراند.
این پدیده در اغلب موارد چند ثانیه تا یک دقیقه طول میکشد، اما در موارد نادرتر ممکن است که فردی به ۱۰ الی ۱۵ دقیقه زمان نیاز داشته باشد تا بتواند به طور کامل توان حرکتی خود را باز یابد.
شبه سایه وار که میبینیم چیست؟
باورهای فرهنگی هم قویا بر این تجربیات و توهمات اثر میگذارند و در نهایت به شکل گیری فولکلور و اسراری میانجامند که در اقع ترکیبی از حقایق و افسانهها هستند. برای نمونه «عجوزه پیر» نخستین تعبیر از فلج خواب در نیوفاندلند کاناداست. داستانهای خارق العادهای نیز در مورد بوتو وجود دارد که یک دلفین صورتی رنگ است که در منطقه باسین رود آمازون زندگی میکند و شبها به صورت یک ولگرد در میآید.
داستان بوتو در کتابچهای به نام «شیطان در اتاق» آمده است که در واقع به بیان جنبههای غیر عادی و مرموزی از فلج در خواب میپردازد.
در مورد آن موجود سایه واری که برخی در زمان فلج خواب تجربه میکنند نیز باید بگوییم که پژوهشگران توضیحات قانع کنندهای را برای این پدیده ارائه نکرده اند.
براساس مطالعهای که توسط پژوهشگران دانشگاه کالیفرنیای سن دیگو انجام گرفت و نتایج آن در مجله فرضیات پزشکی به چاپ رسید، در این زمان اعصاب جدارهای نورونهای موجود در مغز را تحت نظر گرفته و به پاها فرمان حرکت میدهند و، چون نمیتوانند حرکت کنند مغز در مورد حرکت مورد نظر دچار توهم میشود.
آنطور که دنیس میگوید «این شبه سایه وار» میتواند در نتیجه نوعی بیش فعالی در آمیگدال باشد که در واقع بخشی از مغز است که حس ترس را ایجاد میکند.
او در صحبت هایش ادامه میدهد که در چنین مواقعی فرد در حالی از خواب بیدار میشود که بخش یاد شده از مغز او فریاد میزند «تهدیدی وجود دارد»؛ بنابراین مغز شما باید برای فعال شدن بی دلیل آمیگدال چیزی را کشف کند و پارادوکس به وجود آمده را به نوعی برای خود تفسیر کند. در طول خواب این بخش از مغز همچنان فعال میماند با این همه، فلج کامل بدن درست پس از هوشیاری میتواند فعالیت آن را بیش از پیش نماید.
علت فلج خواب
نکته مهمی که در رابطه با علل فلج خواب باید به خاطر داشت آن است که عوامل مرتبط با وقوع این عارضه در یک فرد ممکن است کاملاً متفاوت با فرد دیگر باشد. اما به طور کلی، شایعترین علل وقوع فلج خواب عبارتند از:
خوابیدن به پشت (به حالت طاق باز)
در صورتی که شما اغلب به حالت طاق باز میخوابید، خطر وقوع فلج خواب در شما بیشتر میشود. هنوز به طور دقیق مشخص نیست که چرا خوابیدن به پشت باعث افزایش احتمال بروز فلج خواب میشود، اما بیش از ۵۰ درصد از موارد فلج خواب در افرادی اتفاق افتاده است که به این وضعیت خوابیده بوده اند.
امواج مغزی
این نکته را باید مد نظر داشت که امواج مغزی در یک فرد در زمان خواب میتواند باعث وقوع فلج خواب شود. نتایج یک مطالعه نشان داده است که در زمان وقوع فلج خواب، شدتهای نامتناسبی از امواج آلفا و جهشهای متناوبی از امواج بتا، به ویژه در مغز افرادی که دچار توهم بصری بودهاند، وجود داشته است. این نتایج به معنی آن است که فردی که از لحاظ هوشیاری کاملاً در حالت بیدار و طبیعی است، از لحاظ فیزیکی هنوز در یک حالت فلج عضلانی در مرحله خواب (مرحله حرکت سریع چشم) گیر کرده است.
برنامه خواب پر هرج و مرج
افرادی که برنامه خواب بسیار متغیری دارند یا به وفور به مسافرتهای کاری میروند و نمیتوانند برنامه خواب خود را با ساعت زمانی مقصد جدید خود تطبیق بدهند ممکن است به فلج خواب دچار شوند. در واقع نداشتن یک برنامه خواب منظم که بدن شما بتواند نسبت به آن سازگاری و مطابقت پیدا کند، میتواند منجر به بروز اختلالات خواب و چرخه خواب غیر طبیعی شود.
داروها
تحقیقات نشان داده است که مصرف بعضی از داروها اعم از داروهای تجویز شده توسط پزشک، داروهای بدون نسخه و یا مواد مخدر میتواند با وقوع فلج خواب در بعضی افراد ارتباط داشته باشد. حتی مشروبات الکلی نیز به عنوان یکی از عوامل احتمالی فلج خواب شناخته میشود، زیرا الکل میتواند در روند مراحل معمول خواب اختلال ایجاد کند. بعضی از محققین معتقدند که سوء مصرف مواد مخدر، داروها (مخصوصاً داروی بیماریهای روانی) و مصرف محرکهای روانی (مانند داروهایی که برای درمان اختلال کم توجهی – بیش فعالی استفاده میشود) میتواند احتمال وقوع فلج خواب را افزایش دهد.
پیشزمینه ژنتیکی
بسیاری از دانشمندان معتقدند که چندریختی (پلیمورفیسم) ژنتیکی میتواند عامل وقوع فلج خواب باشد. در این رابطه شواهدی وجود دارد که نشان میدهد اگر فردی در بین اعضای خانواده یا فامیل درجه یک شما به مشکل فلج خواب دچار باشد، احتمال آنکه شما هم به این مشکل دچار شوید بیشتر از معمول خواهد بود.
گرفتگی عضلات پا
خطر وقوع فلج خواب در افرادی که بیشتر در معرض گرفتگی عضلات به ویژه عضلات پاهای خود هستند، معمولاً بیشتر از دیگران است.
بیماری روانی
افرادی که از نوعی بیماری روانی از قبیل اختلال اضطراب، اختلال دو قطبی، افسردگی و یا بیماری اسکیزوفرنی رنج میبرند، بیشتر در معرض وقوع فلج خواب هستند. این قبیل بیماریها باعث اختلالاتی در روال طبیعی خواب و نوساناتی در عملکرد انتقالدهندههای عصبی (نوروترانسمیترها) میشوند و اغلب برای درمان آنها از داروهای روانپزشکی استفاده میشود که خود این داروها نیز میتوانند احتمال وقوع فلج خواب را افزایش بدهند.
بیماریهای عصبی
احتمال وقوع فلج خواب در افراد مبتلا به بیماریهای عصبی مانند میگرن و صرع بیشتر از حد معمول است.
بیماریهای مخرب اعصاب
در افرادی که به انواع مختلف بیماریهای مخرب اعصاب مبتلا هستند، احتمال وقوع فلج خواب افزایش پیدا میکند.
محرومیت از خواب
افرادی که خود را در معرض محرومیت از خواب مخصوصاً در یک دوره زمانی طولانی قرار میدهند، تغییرات نامطلوبی را در چرخه خواب و ریتم شبانهروزی خود به وجود میآورند. این تغییرات عمدتاً برای فرد مضر هستند و میتواند به عنوان یکی از علل مستقیم وقوع فلج خواب عمل کند.
مصدومیت
میزان بروز فلج خواب در افرادی که به نوعی مصدومیت یا آسیبدیدگی ناگهانی دچار شدهاند، بیشتر است. دانشمندان معتقدند که وقوع مصدومیت باعث ایجاد تغییراتی در عملکرد مغز و اختلال در چرخه خواب و بیداری میشود. علاوه بر آن مصدومیتها اغلب منجر به محرومیت شدید از خواب، کابوسهای ترسناک، بیخوابی و بیدار شدن مکرر از خواب در طول شب (اختلال خواب) میشود.
برای پیشگیری چه باید کرد؟
افزایشِ زمانِ خواب در شب، در حدِ متعارف
تغییرِ حالتِ خوابیدن، از طاق باز به پهلو
نظم بخشیدن به خوابِ خود، از لحاظِ کمی و کیفی
اطمینان یافتن از راحت بودنِ رختخواب و مناسب بودنِ فضایِ اطاقِ خواب (تاریک، خنک و ساکت بودنِ آن)
انجامِ تمریناتِ ورزشی و فعالیتهایِ بدنی در ساعاتِ اولیه یِ روز یا اوایلِ بعد از ظهر (که موجبِ کاهش استرس و در نتیجه، کاهش احتمالِ بروزِ بختک میشود)
سنگین به رختخواب نروید و حداقل دو ساعت قبل از خواب چیزی نخورید
پرهیز از مصرفِ دخانیات، الکل و مواد مخدر
:: برچسبها:
راههای ,
خلاص شدن ,
بختک ,
فلج خواب ,
:: بازدید از این مطلب : 81
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
نوشته شده توسط : پزشک و درمان
شناخت بختک ، علائم بختک یا فلج خواب
بختک چیست و چگونه رخ میدهد؟شاید برای شما هم تجربه هایی از این دست پیش آمده باشد؛ مشکلی که اصطلاح علمی اش«فلج خواب» است و ایرانی ها آن را «بختک» می نامند.
فلج خواب یا به اصطلاح عموم بختک به علت استرس های روزانه و دیدن کابوس های وحشتناک فراوان مانند افتادن از جایی، غرق شدگی یا مرگ به وقوع می پیوندد .
در این حالت فرد احساس می کند جسمش سنگین گشته و هر چه فریاد می زند کسی صدایش را نمی شنود اما خوشبختانه این حالت هیچگونه عارضه جسمی در پی ندارد ومی توان با لمس بدن فرد یا صدا کردن اسم او، وی را از این حالت خارج کرد.در این بخش از سلامت روان در نمناک درباره بختک یا فلج خواب بیشتر بدانید و علائم آن را بشناسید.
بختک چه شکلی است؟
بسیاری از افراد به هنگام دیدن کابوس های شبانه ترسناک ، در خواب دچار فلج می شوند و نمی توانند حرکت کنند که این موضوع سبب ترس بیشتر آنها می شود و به همین خاطر گاهی توهم های ترسناک مانند دیدن سایه یا یک هیولا در تاریکی چاشنی این علائم می شود وو حشت شما را آنقدر بالا می برد که نمی تواند حرکت کند یا فریاد بزند .
در مورد پدیده فلج خواب باورها ی مختلفی در فرهنگ ها و جوامع مختلف وجود دارد، ایرانی ها این پدیده را به نام «بختک» می شناسند و آن را به جن زدگی تعبیر می کنند و فکر می کنند اعجوزه ای زشت روی بر روی بدن آنها می افتد و آنان را از حرکت باز می دارد.
طوری که حتی نمی تواند به درستی نفس بکشد و فریاد بزند و تمام اتفاقاتی که برای فرد می افتد به گردن دیوهای بدسرشت و اجنه می اندازند.ایرلندی ها براین باورندکه فلج خواب بر اثر دروغ روز قبلشان بروز می کند.
بختک یا فلج خواب
فلج خواب یـک تـجربـه ی دلــهره آور و هراس انگیز است که به حالت ناتوانی درانجام حرکات ارادی حین خواب اطلاق می شـود. فـلـج خـواب اغـلب مواقع هنگام بیدارشـدن از خـواب و یـا در لحظه ی به خـواب رفتن رخ میدهد و چند ثانیه بـه طـول می انجامد و در هر سنی روی می دهد.
علایم فلج خواب:
- ناتوانی در حرکت دادن بدن
- ناتوانی در صحبت کردن و فریاد زدن
- احساس خفگی و نزدیکی به زمان مرگ
- توهمات شنیداری، دیداری یا حتی لمسی اما رؤیا مانند ، مثل احساس حضور یک انسان دیگر در اتاق، احساس فشردگی در قفسه سینه، دیدن سایه افراد، دیدن منبع نورانی، شنیدن صدای افراد، شنیدن صدای قدمهایی که نزدیک میشوند، دیدن شبح، تجربه خروج از بدن، احساس شناور شدن در هوا، شنیدن صدای بازو بسته
- احساس وحشت و اضطراب
بختک سراغ چه کسانی می آید؟
افرادی که دچار اختلالات خواب هستند و ممکن است اختلال فاز رم (REM) اتفاق بیافتد .
افرادی که در خواب از خود واکنش های شدید فیزیکی مانند رفتارهای خشونتی و عصبی بروز می دهند.
افرادی که دچار کمبود خواب، عوامل ژنتیکی، استرس یا اضطراب زیاد هستند و ساعت خواب بدن شان بر هم می خورد .
افرادی که دچار اختلال های ذهنی، اختلال دو قطبی هستند.
افرادی که شب به پشت می خوابند.
افرادی که مبتلا به گرفتگی عضلات بدن مانند گرفتگی عضله پا هستند.
افرادی که از برخی داروها مانند داروهایی که برای بیش فعالی تجویز می شود ، استفاده می کنند.
افرادی که مواد مخدر مصرف می کنند.
تمام افرادی که این موضوع را تجربه می کنند و دچارفلج خواب می گردند در سلول هایشان ماده ای به نام «HLA-DR2» دارند. افرادی که روز خسته کننده یا پراسترسی را گذرانده اند، بیشتر از همیشه این حالت سراغ شان آمده است.
تغییرات در سبک زندگی یا مصرف قرص های خواب آور و آنتی هیستامین ها ممکن است به فلج خواب دچار شود.
بروز فلج خواب در زنان دو تا چهار برابر بیشتر از مردان است.
دماغ بختک را بکنید!
روایت دیگری از بختک در عوام وجود دارد که آنها براین باورند که بختک کنیز اسکندر بود! هنگامی که کلاغ به مشک محتوی آب حیات که اسکندر با خود از ظلمات آورده بود منقار زد و آب حیات بر زمین ریخت، این کنیز مشتی از آب را برداشت و نوشید و اسکندر به ضرب شمشیر بینی او را کند و بختک از گل، بینی دیگری برای او درست کرد !
بختک اگر ببیند که کسی طاقباز خوابیده به سینه او می جهد. اگر فرد بیدار شود، به بینی او چنگ بیندازد، بختک از ترس کنده شدن بینی خود گنجی از گنجه اسکندر را رشوه خواهد داد تا او دست از بینی اش بردارد!
آیا بختک خطرناک است؟
بین 25 تا 30درصد از جمعیت کلی جهان، در طول عمر خود دست کم یک بار فلج خواب را تجربه کرده اند که در این میان 95درصد از آنها تجربه حوادث وحشتناک را در خواب داشته اند. ژنتیک در بروز این مشکل نقش دارد و اگر یکی از اعضای خانواده دچار این مشکل باشد، احتمال مبتلا شدن اعضای دیگر خانواده هم ، وجود دارد.
اگرچه بسیاری از افراد درگیر با این مشکل دچار وحشت می شوند، اما همانطور که در این بخش از سلامت نمناک می خوانید این فرایند خطرناک نیست و چند لحظه بعد پایان می یابد و عارضه جسمی به همراه ندارد. بهتر است برای به دست آوردن سریع هوشیاری فرد باید انگشتان دست و پا همچنین چشمانش را به شدت تکان دهد و به دنبال آن سرش را حرکت دهد.
پیشگیری از فلج خواب یا بختک
- نخوابیدن به پشت
- کاهش استرس
- به اندازه کافی خوابیدن
- انجام ورزش های منظم
- زیاد غذا نخوردن
- ننوشیدن کافئین
چطور از شر بختک راحت شویم؟
با رعایت برخی موارد فلج خواب را می توان از بین برد یا تکرارش را به حداقل رساند.
1. سعی کنید آرامش خود را حفظ کنید
هنگامی که در خواب احساس فلج شدن می کنید برای رهایی از این احساس نباید زیاد تلاش نمایید زیرا ممکن است با دست و پا زدن و تلاش بیشتر علائم تشدید شود و شما بیشتر بترسید پس ابتدا نفس عمیق بکشید و یادآوری کنید که حالتان خوب است.
2.نجات از فلجی و بی حسی
زمانی که خواب بد دیده اید و احساس فلجی می کنید مشت خود را گره کرده و باز کنید و انگشتان خود را تکان دهید تا از خواب کاملا بیدار شوید و از بی حرکتی، حس خفگی و فشار در قفسه سینه رها گردید.
3.سعی کنید بیدار شوید
شما می توانید با یک حرکت یا تکان شدید از حالت فلجی خلاص شوید . پس از اینکه چنین حالتی به سراغ شما آمد از خواب برخیزید و مقداری آب سرد بر روی صورت خود بپاشید تا این حالت از شما دور شود و دوباره به رختخواب باز نگردید زیرا ممکن است فلجی در خواب به سراغتان بیاید پس بهتر است زمانی که کاملا آرام شدید به رختخواب خود بازگردید.
باید بدانید استرس یک عامل مهم در فلجی خواب است پس حتما قبل از خواب افکار استرس زا را از خود دور کنید.
:: برچسبها:
شناخت ,
بختک ,
علائم بختک ,
ا فلج خواب ,
پزشکی ,
:: بازدید از این مطلب : 79
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 21 ارديبهشت 1401 |
نظرات ()
|
|
|
|
|

